手術室典型無縫隙護理對腦瘤患者的應用效果
李俊娜
(南陽市中心醫院 肝臟外科,河南 南陽 473000)
腦瘤又被稱為顱內腫瘤,目前臨床治療該病的方式以手術為主[1]。因顱內病灶生理結構特殊,導致手術難度較大,手術時間較長,從而致使患者術中易出現強烈的應激反應,嚴重影響患者術后恢復。隨著患者自我保護意識的增強,對相關護理工作質量的要求更高。部分研究發現,常規圍手術期護理對緩解應激反應的效果欠佳[2]。典型無縫隙護理具有完整性、連續性的特點。基于此,本研究探討手術室典型無縫隙護理在腦瘤手術中的應用價值。
1 資料與方法
1.1 一般資料將2018年9月至2019年9月于南陽市中心醫院住院治療的76例腦瘤患者按照護理方式分為對照組和觀察組,每組38例。對照組:男25例,女13例;年齡31~63歲,平均(46.70±10.14)歲;顱咽管瘤7例,腦膜瘤11例,膠質瘤10例,垂體瘤8例,其他2例;美國麻醉醫師協會(ASA)分級為Ⅰ級18例,Ⅱ級20例;體質量52~89 kg,平均(70.30±6.99)kg。觀察組:男26例,女12例;年齡33~62歲,平均(47.51±10.07)歲;顱咽管瘤8例,腦膜瘤10例,膠質瘤9例,垂體瘤9例,其他2例;ASA分級為Ⅰ級19例,Ⅱ級19例;體質量54~88 kg,平均(70.12±6.93)kg。兩組性別、年齡、腫瘤類型、ASA分級、體質量比較,差異無統計學意義(均P>0.05)。
1.2 護理方法給予對照組患者傳統圍手術期護理,即術前常規檢查,宣傳相關知識,術中嚴格按照手術室要求配合手術醫生完成手術,術后嚴密監測患者生命體征等。觀察組患者在傳統圍手術期護理的基礎上接受手術室典型無縫護理。建立典型無縫隙護理管理小組,由1名護士長和4~5名護士組成,由護士長統一分派任務,提醒工作交接注意事項,實施彈性排班方案,具體流程如下。(1)術前探訪,確認手術史、過敏史等信息。向患者介紹手術流程、相關責任護士及無縫隙護理管理的優勢。(2)進入手術室時簡化接送流程,以此緩解患者緊張、焦慮情緒。(3)術中協助醫生變換患者體位,要求輕柔、平緩,避免拖拽,盡量避免觸碰患者的隱私部位。于骨隆突等壓力較大處使用海綿墊或布墊減壓,術中注意為患者保暖,確保受壓部位的微循環。手術結束前沖洗腹腔先將沖洗液預熱至約40 ℃再使用,以此減少因低溫產生的不良反應。(4)術后常規監測患者生命體征并給予患者營養護理。回到病房后護士使用溫水擦除皮膚消毒液、血跡等。
1.3 觀察指標(1)應激反應:使用多參數監護儀[成都恒波醫療器械有限公司,批準文號為川食藥監械(準)字2012第2210211號,規格為HB/JB-7]測定患者手術前及手術完成時心率(heart rate,HR)、收縮壓(systolic blood pressure,SBP)、舒張壓(diastolic blood pressure,DBP)。(2)護理滿意度。使用醫院自制護理滿意度測量表評估護理滿意度,該表包括護理措施、護理態度、護理管理3個維度,0~66分為不滿意,67~91分為滿意,92~100分為十分滿意。該表克倫巴赫系數為0.824。護理滿意度=十分滿意率+滿意率。(3)壓力性損傷發生情況。術后皮膚發生麻木、紅腫情況且解除局部壓力后難以在短時間內恢復,為1級;皮膚呈紫紅色并伴有少量水皰或出現表面潰爛癥狀,為2級;皮膚創面潮濕、紅潤并伴隨局部溢出膿液,為3級;皮膚發生壞死、周圍組織發黑并不斷擴散,為 4級。
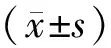
2 結果
2.1 應激反應兩組術前HR、SBP、DBP比較,差異無統計學意義(均P>0.05)。手術結束時,兩組HR、SBP、DBP均高于術前,觀察組HR、SBP、DBP均低于對照組,差異有統計學意義(均P<0.05)。見表1。
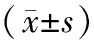
表1 兩組手術前后HR、SBP、DBP比較
注:與同組治療前比較,aP<0.05;與對照組手術結束時比較,bP<0.05;HR—心率;SBP—收縮壓;DBP—舒張壓;1 mm Hg=0.133 kPa。
2.2 護理滿意度觀察組護理滿意度高于對照組,差異有統計學意義(P<0.05)。見表2。

表2 兩組護理滿意度比較(n,%)
注:與對照組比較,aχ2=7.517,P=0.006。
2.3 壓力性損傷發生情況對照組發生壓力性損傷1級2例,2級1例;觀察組發生壓力性損傷1級1例。兩組壓力性損傷發生率比較,差異無統計學意義(Z=0.577,P=0.564)。
3 討論
手術室為醫院較特殊的場所,相較于病房而言,手術室具有更多更嚴格的要求,如衛生管理,溫度、濕度等環境管理。手術室的陌生環境易使患者產生焦慮、緊張情緒,加上手術本身作為侵入性治療手段會引發不同程度的應激反應,若患者負面情緒難以緩解則可導致應激反應加劇,嚴重影響手術順利進行,降低患者治療依從性,不利于預后[3]。
傳統臨床護理模式內容陳舊,導致醫護人員工作量增加,影響護理質量。在實施具體護理措施的過程中,每位護理人員相互獨立,普遍為單獨作業,難以發揮團隊優勢,導致護理工作存在中斷期或真空期,不符合當下護理理念的發展方向。手術室典型無縫隙護理為近年來醫療機構護理改革中典型的護理方式,具有嚴密性、團隊性等特點。本研究結果顯示,觀察組護理滿意率高于對照組,觀察組手術結束時HR、SBP、DBP均低于對照組。這提示手術室典型無縫隙護理可有效降低腦瘤患者手術應激反應的嚴重程度,縮小心率及血壓變化幅度,利于患者術后快速康復。分析其原因在于,手術室典型無縫隙護理遵循以人為本的原則,通過團隊合作及護理人員互補的方式不斷完善護理細節,易被患者接受[4]。手術室典型無縫隙護理不僅關注患者手術期間的狀態,更參與了自患者入院后至出院前的治療過程[5-6]。術前首先確認患者病史、手術史、過敏史等資料能夠最大化避免手術禁忌證,明確護理過程中需要注意的事項,有助于提升護理效果。其次向患者介紹手術流程、責任護士及護理優勢,目的在于使患者充分了解治療情況,避免因強烈陌生感影響血壓、心率等基礎指標。簡化接送流程,能夠減少冗余步驟,降低患者疏離感。整個流程均由1名或2名責任護士完成,能夠增加患者安全感,利于緩解負面情緒。術中體位護理及于骨隆突部位使用護理墊能夠保障局部微循環,直接降低壓力性損傷發生率,可間接提升患者護理滿意度。尊重隱私及采用沖洗液預熱溫水擦除消毒液、血跡等細節護理充分體現了以人為本、以患者為核心的護理原則,對護理效果的增強有促進作用。
綜上所述,典型無縫隙護理可有效降低腦瘤患者手術中的應激反應嚴重程度,有助于改善護患關系,具有較高的臨床推薦價值。

