產程發熱與宮內感染的臨床分析
劉珍珍
云南聯頓婦產醫院產科,云南昆明 650000
產時發熱是分娩期常見的癥狀,發熱原因較為復雜,如產時脫水、硬膜外鎮痛、體力消耗、宮內感染等因素都有可能會導致產婦出現發熱的癥狀, 不同原因引起的發熱癥狀會造成不同的預后,治療方法也不同[1]。 如由脫水、硬膜外鎮痛、體力消耗等因素引起的發熱,在產婦終止妊娠后體溫隨之就會恢復正常, 給予產婦適當的補充水分或者增加散熱治療即可[2]。 不同于體力消耗等因素引起的發熱, 因宮內感染引起的發熱則會對產婦造成一定的負面影響。 有研究表明[3],宮內感染和母體產褥期感染率、新生兒的腦損傷風險率存在一定的聯系, 產婦子宮收縮功能可見明顯異常, 有很大的幾率會導致產婦遠期神經系統發育不良,增加難產、產后出血、剖宮產的風險幾率,對產婦、新生兒、產婦家庭都造成負面的影響,若不及時地采取有效的方式進行控制, 甚至會對產婦的生命安全造成威脅。 區分普通的產時發熱和因宮內感染而引起的發熱,根據產婦和胎兒的情況,及時采取相關的措施終止妊娠對于產婦和胎兒的生命安全的保證具有重要的意義,能有效避免不良的結局[4]。 該文以該院2018年1—12月期間收治的產程發熱患者124 例為例, 分析探討產時發熱和宮內感染的區別,為臨床鑒別提供參考依據,現報道如下。
1 對象與方法
1.1 研究對象
選擇該院收治的產程中發熱患者124 例作為研究對象,對所有患者的臨床診治資料進行回顧性分析,按照宮內是否感染的標準將發熱患者分為兩組。 研究組62 例,年齡21~35 歲,平均年齡(28.34±2.12)歲。對照組62 例,年齡21~35 歲,平均年齡(28.44±2.02)歲。宮內感染的評價指標:以《中華婦產科學》為參考依據,若患者滿足體溫≥37.5℃,并伴有持續性上升的跡象、羊水有明顯的臭味、觸壓子宮時有明顯的壓痛感、 胎心率>160 次/min、 產婦心率>100 次/min、C 反應蛋白(CRP)指數>8 mg/L、中性粒細胞分數(GR)>0.85、末梢血白細胞計數(WBC)>15×109/L,并有持續性上升的趨勢任意3 項指標即可判斷為宮內感染。排除標準:在產前48 h 產前檢查中檢查出其他感染的產婦;患有甲狀腺功能亢進癥的產婦;近期使用相關藥物治療的產婦。 兩組一般資料差異無統計學意義(P>0.05)。具有可比性。所有患者均自愿參與該研究。該院倫理委員會對該研究完全知情,并批準研究。
1.2 方法
1.2.1 分析方法對所有患者的臨床診治資料和一般資料進行回顧性分析, 整理兩組患者的一般資料和臨床診治資料,比較兩組患者資料的差異,將存在明顯差異的分項列表分析。
1.2.2 檢測方法外周血IL-6 及IL-8 檢測方法:在產婦入院的時候和產時過程中分別取5 mL 的外周血, 以3 000 r/min的速度常規離心15 min,分離血清,取血清留用,置于-20℃以下低溫冰箱靜置20 min,采用Quantikine IL-6、IL-8 定量試劑盒(美國R&D Systems,lnc)測試細胞因子,分析產婦的IL-6、IL-8 水平。
1.3 觀察指標
觀察兩組患者一般資料和臨床診治資料的差異,主要觀察BIM(體質指數)、胎心率、WBC、CRP、外周血IL-8、外周血IL-8 指標的差異。觀察兩組產婦的產時相關資料,統計兩組產婦胎膜早破的發生幾率,羊水糞染的發生幾率。
1.4 統計方法
使用SPSS 20.0 統計學軟件分析數據,計量資料采用(±s)表示,進行t 檢驗;計數資料采用頻數和百分比(%)表示,進行χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組診治資料
比較兩組診治資料, 研究組患者的BIM 指數、WBC明顯低于對照組,研究組胎心率、CRP、外周血IL-8、外周血IL-6 指數明顯高于對照組, 差異有統計學意義 (P<0.05)。 見表1。
2.2 兩組產時資料分析
研究組產婦胎膜早破發生例數為55 例,胎膜早破發生幾率為89%,對照組產婦胎膜早破例數為2 例,發生幾率為3%,差異有統計學意義(χ2=148.873,P=0.001 <0.05)。研究組產婦羊水糞染發生例數為24 例, 發生幾率為39%,對照組產婦羊水糞染發生例數為4 例,發生幾率為6%,經過統計學分析,差異有統計學意義(χ2=33.683,P=0.001 <0.05)。
3 討論
產時發熱宮內感染是分娩期常見的癥狀, 是導致孕產婦、圍生兒病死率升高的重要影響因素[5]。 宮內感染的產婦常見明顯的子宮收縮功能異常癥狀, 若不能及時地終止妊娠將會導致胎兒窘迫、 羊水污染, 新生兒出現窒息、肺炎、膿毒血癥、發熱等癥狀,增加產婦產后大出血、產褥幾率[6-8]。 在臨床上,若是產婦不能在短時間內進行正常的經陰道分娩, 就需要立即為產婦安排剖宮產的方式終止妊娠, 若不及時地進行處理將會對母嬰都造成嚴重的傷害。臨床上對由宮內感染而引起的產時發熱給予了充分的重視,但是由宮內感染而引起的產時發熱和由體力消耗、脫水等因素引起的發熱區分的方法卻并不理想[9]。宮內感染引發產時發熱的產婦在終止妊娠后體溫也會隨之下降,術后培養、病理分析的結果不如人意,判斷宮內感染缺乏足夠的證據。 目前臨床上診斷宮內感染的正確性較差,病理符合率較低,研究有效的方法判斷產婦宮內感染的癥狀具有重要的意義[10]。
表1 兩組診治資料比較(±s)Table 1 Comparison of diagnosis and treatment data between two groups(±s)
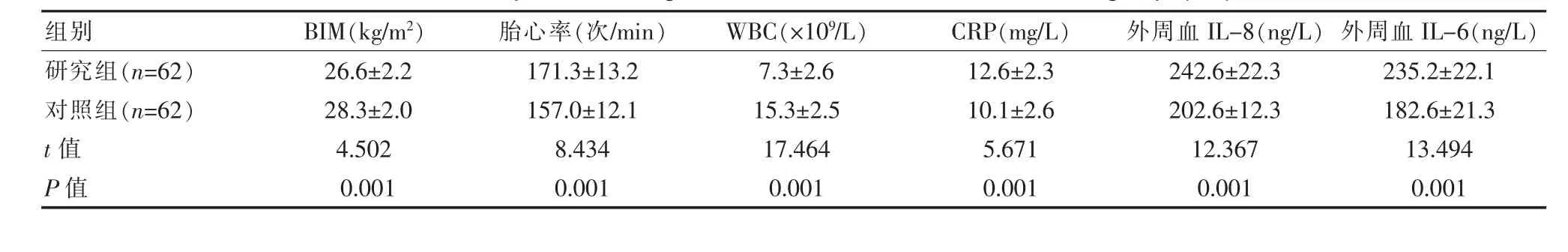
表1 兩組診治資料比較(±s)Table 1 Comparison of diagnosis and treatment data between two groups(±s)
組別BIM(kg/m2)胎心率(次/min)WBC(×109/L)CRP(mg/L)外周血IL-8(ng/L) 外周血IL-6(ng/L)研究組(n=62)對照組(n=62)t 值P 值26.6±2.2 28.3±2.0 4.502 0.001 171.3±13.2 157.0±12.1 8.434 0.001 7.3±2.6 15.3±2.5 17.464 0.001 12.6±2.3 10.1±2.6 5.671 0.001 242.6±22.3 202.6±12.3 12.367 0.001 235.2±22.1 182.6±21.3 13.494 0.001
如該文研究所示, 該文以該院收治的產婦為研究對象,對產時發熱宮內感染的特點進行了比較分析。 在一般資料和臨床診治資料比較中, 研究組患者的BIM 指數、WBC 指數依次為(26.6±2.2)kg/m2、(7.3±2.6)×109/L,對照組BIM 指數、WBC 指數 依次為 (28.3±2.0)kg/m2、(15.3±2.5)×109/L,研究組明顯低于對照組,研究組胎心率、CRP依次為(171.3±13.2)次/min、(12.6±2.3)次/min,對照組胎心率、CRP 依次為(157.0±12.1)次/min、(10.1±2.6)mg/L,研究組明顯高于對照組(P<0.05),證明胎膜早破和羊水糞染則可能是產婦產時發熱宮內感染的原因, 對這些相關因素需要給予充分的重視。在李佳寧等[14]研究者的研究中非宮內感染者患者的BIM 指數、WBC 指數依次為(26.6±2.2)kg/m2、(7.3±2.6)×109/L, 對 照 組BIM 指 數、WBC 指 數 依 次 為(28.6±3.4)kg/m2、(15.5±4.4)×109/L、宮內感染者BIM 指數、WBC 指數依次為(27.2±2.9)kg/m2、(17.8±4.0)次/min,非宮內感染者明顯低于宮內感染者, 非宮內感染者患者胎心率、CRP 依次為(152.24±11.35)次/min、(18.9±2.3)mg/L,對照組胎心率、CRP 依次為 (154.40±11.35) 次/min、(26.0±3.3)mg/L,非宮內感染組明顯高于宮內感染組,和該文研究相似,證明宮內感染患者的BIM 指數、WBC 指數、胎心率、CRP、外周血IL-8 可能和單純性的產程發熱產婦存在差異, 能作為單純性的產程發熱和宮內感染鑒別診斷的指標,這與吳芳英等[11]研究者的研究結果存在一定的統一性。胎膜早破和宮內感染的聯系以往已有研究表明等[12]研究者發現宮內感染的產婦較普通產時發熱的產婦具有更高的胎膜早破發生幾率, 認為胎膜的完整性對感染有著重要的預防作用。 而羊水糞染的作用機制目前尚未有明確定論,但正如該研究所示,仍和宮內感染存在相關性。
有研究表明[13],CRP、WBC 在產時發熱宮內感染患者和單純性發熱患者中存在明顯的差異,WBC、CRP 對絨毛膜羊膜炎的預測具有較高的特異性和靈敏性, 在早期的感染階段IL-6 具有較好的敏感性, 和CRP、TNF 等常用的指標相比,在產婦宮內感染的前期,IL-6 的敏感性能高達89%,其陰性預測值可高達91%;和IL-6 相比,IL-8 的診斷價值則多在明確感染、 血培養陽性新生兒的檢測中體現。 IL-6 存在于羊水中,有研究發現,當產婦宮內感染時可明顯增高,IL-8 在同樣的情況下也會同樣的增高,因此, 這兩者的特異性和敏感性可作為宮內感染的相關指標。 后又有相關研究表明,IL-6、IL-8 和羊膜腔感染存在密切的聯系, 臍帶血中IL-6、IL-8 的特異性最高可至90%,但因臍帶血檢測有明顯的局限性,而羊水檢測也會存在明顯的陰道細菌污染, 因此該文采用的是外周血的檢測方式。
隨著產婦妊娠后血容量的增加, 產婦體內的WBC、CRP 也會呈現出明顯的生理性增高。這在李佳寧等[14]研究者的研究中也得到了充分的表明,研究者表示,隨著產婦妊娠后血容量的增加,產婦體內的WBC 數量可出現明顯的生理性的增高, 其中又以CD64 數量的增多最為明顯,根據既往的相關研究表示[15],WBC、CRP 在絨毛膜羊膜炎的特異性和靈敏度的測試上,其特異性分別可為85.73%、76.08%,具有較高的特異性,但不可忽視的是,兩者的靈敏性為59.86%,48.35%,雖然在目前的相關診斷標準中具有一定的優勢,能作為宮內感染的判斷標準,但是在客觀上還有很大的進步空間, 尋求具有更高的靈敏性和特異性的診斷指標是今后的宮內感染診斷的研究方向。
綜上所述, 胎膜早破和羊水糞染可能是產婦產時發熱宮內感染發生的原因, 和宮內感染存的發生情況存在密切的聯系, 而宮內感染產婦和單純性的產程發熱產婦在BIM 指數、WBC 指數、胎心率、CRP、外周血IL-8 方面存在明顯差異,這些指標可作為臨床診斷與鑒別的標準,在判斷產婦的發熱癥狀是否和宮內感染存在相關性時可以結合上述指標進行判斷,但尋求靈敏性更高、特異性更高的診斷指標仍有迫切的現實意義。

