延續護理對慢性阻塞性肺病伴呼吸衰竭患者BiPAP通氣的影響分析
顏小花
(河南科技大學第一附屬醫院開元院區,河南 洛陽 471000)
慢性肺阻性病癥(Chronic obstructive pulmonary diseases,COPD)的發生主因肺實質慢性非特異性炎性反應發生,同時伴有進行性狹窄,當病癥加重將導致患者出現肺動脈高壓和全身炎性反應出現[1]。在臨床對COPD病癥治療中,采用BiPAP治療可以改善患者的治療效果[2]。研究顯示,在患者進行治療過程中忽視護理看管,導致治療效果較差[3]。文章通過對行BiPAP治療COPD伴呼吸衰竭患者62例進行分析,評定延續護理的應用可行性。
1 資料和方法
1.1 一般資料
將 河南科技大學第一附屬醫院開元園區于2017年6月~2018年6月收治的行BiPAP治療COPD伴呼吸衰竭患者62例作為本次研究對象,2017年6~12月就診患者納入對照組(28例),2018年1~6月就這患者納入試驗組(34例)。入選依據:中華醫學會呼吸病學分會慢性阻塞性肺疾病標準選取[4];年齡≥64歲;入院后COPD伴隨II型呼吸衰竭確診;患者和家屬對本次研究知曉,簽署知情同意書。排除依據:呼吸障礙;合并肺結核、肺大泡病癥;未按期隨訪。62例患者中,對照組32例,其中男20例,女12例,平均年齡(74.72±6.44)歲;試驗組32例,其中男25例,女7例,平均年齡(74.22±6.29)歲。本次研究征得倫理委員會批準,兩組基本資料差異無統計學意義(P>0.05)。
1.2 方法
對照組行基礎護理模式,試驗組行延續護理模式,流程為:a)建立延續護理干預小組,選取護士長為組長,選取6名>10年護齡的護師為組員,對護理人員進行BiPAP治療和呼吸機管理手冊;b)建立患者檔案,進行干預前培訓、出院后的護理落實。c)呼吸機鼻面罩選擇佩戴方法、進行呼吸機參數設置,EPAP4~6 cmH2O,潮氣量6~10 mL/kg、RR 10~15次/min,氧濃度30%~35%。d)電話隨訪:對呼吸機使用情況進行記錄,記錄患者治療依從性。e)出院7 d內進行電話隨訪,每30~60 d1~2次,每次時間在15 min以上,另外對患者呼吸機應用的問題進行研究和正確告知;f)家庭訪視指導:出院10 d內進行隨訪,而后每間隔30~60 d進行1次,指導患者進行通氣體位指導,保持半臥位,保持氣道處于通暢狀態。呼吸機參數設置:如果患者病癥改善,可以對IPAP下調降低輔助通氣用時,如果患者病癥加重,則上調IPAP。
1.3 觀察標準
患者出院前和出院90 d、半年測定肺動脈指標和6 min步行量(6MWT)。
1.4 統計學方法

2 結果
2.1 兩組肺功能和動脈血氣指標對比
試驗組出院后90 d、半年的指標較比出院時均有一定程度好轉,出院半年指標較比出院90 d更加顯著,組間對比差異有統計學意義(P<0.05)。見表1。
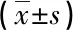
表1 兩組肺功能和動脈血氣指標分析
注:1)與出院前比較,P<0.05;2)與出院90 d比較,P<0.05;3)與對照組出院90 d比較,P<0.05;4)與對照組出院半年比較,P<0.05
2.2 兩組患者6MWT結果對比
根據表2數據分析,兩組6MWT均隨著時間、組別和兩者交互性關聯出現統計學意義(P<0.05);試驗組出院90日、半年6MWT>對照組(P<0.05)。

表2 兩組患者6MWT結果分析
2.3 兩組并發癥發生率對比(見表3)

表3 兩組并發癥發生率分析 例
3 討論
COPD患者晚期階段因嚴重的不良反應,如低氧血癥以及高碳酸血癥等,通過延續護理模式的應用能夠提升患者應用BiPAP呼吸機的正確程度,在應用BiPAP呼吸機治療COPD伴呼吸衰竭中,能夠降低患者吸氣過程中出現的氣道阻力,另外強化肺泡通氣量,以此對氣體交換進行改善,雖然相對來說,BiPAP呼吸機使用方便,但是如果不正確操作也會造成患者出現窒息以及感染的情況,根據研究數據證實,BiPAP治療過程中在佩戴面罩過程中,有90%左右的患者可能出現吸氧用時少、管路濕化以及并發癥,通過延續護理的應用,不僅提升了患者對BiPAP的了解,同時在出院6個月內對患者予以2~3次隨訪,能夠降低患者的錯誤認知。根據本次研究證實,兩組患者出院后半年的臨床指標均有不同程度的改善,其中試驗組患者的肺功能指標較為平穩,對照組有一定下降,試驗組的動脈血氣指標等有所改善,對照組卻呈現為惡化的特征,這也說明,護理模式的差異性對患者的治療效果有所不同。
綜合以上結論,延續護理的應用能夠對行BiPAP通氣治療的慢性阻塞性肺病伴呼吸衰竭患者進行改善,臨床推廣價值存在。

