第二原發結直腸癌對前列腺癌患者生存情況影響的分析
復旦大學公共衛生學院生物統計學教研室(200032) 張 悅 武振宇
【提 要】 目的 評估第二原發結直腸癌對前列腺癌患者預后的影響。方法 研究納入美國“監測、流行病學和結果(SEER)”數據庫中接受前列腺癌根治術治療后發生結直腸癌的前列腺癌患者。在調整初診年齡、PSA水平以及Gleason評分后,評價第二原發結直腸癌發生情況對患者預后的影響。由于在隨訪期間第二原發結直腸癌的患病情況可能發生變化,產生永恒時間偏倚,因此本研究將該變量分別作為時間固定、時間依存協變量放入多因素Cox回歸模型中,并采用更有效率且結果易于解釋的Landmark方法進行分析。結果 三種方法結果均表明第二原發結直腸癌在很大程度上增加了前列腺癌患者的死亡風險。其中,常規Cox分析結果HR為3.791(3.211~4.475),引入時間依存協變量的Cox模型結果為6.158(5.190~7.307)。將Landmark時間點設定為5年時,HR為4.998(3.859~6.474)。結論 第二原發結直腸癌是前列腺癌根治術患者預后較差的指示變量,且采用常規Cox分析會低估患者的死亡風險。應加強臨床醫生和前列腺癌患者對第二原發結直腸癌的認識,努力預防第二原發結直腸癌,提高前列腺癌患者的長期生存率。
前列腺癌是西方國家最常見的男性腫瘤,2019年美國新發前列腺癌患者預計達到17.5萬,位居男性腫瘤第一位[1]。在我國,前列腺癌作為嚴重影響我國男性健康的泌尿系統腫瘤,發病率呈現明顯的上升趨勢,位居男性腫瘤第6位[2]。隨著癌癥早期診斷和治療方法的改進,前列腺癌患者的5年生存率已高達97%,在患者中第二原發結直腸癌發病率不斷升高,逐漸引起人們的重視[3]。第二原發結直腸癌的病變位置與組織學類型與第一原發癌不同,且不包括同一個體中第一原發癌的轉移灶和復發灶。由于目前針對前列腺癌患者的主要治療策略仍然是手術,因此有必要對這部分患者的預后情況進行研究,以期為改善患者生存情況提供理論依據[4]。本文將美國“監測、流行病學和結果(SEER)”數據庫中接受前列腺癌根治術的患者納入研究,探索第二原發結直腸癌對前列腺癌患者預后的影響。
Cox回歸是針對生存資料評價危險因素最常用的方法,然而當某因素暴露的時間在各個研究對象之間存在差異時,仍然套用Cox回歸模型則會造成永恒時間偏倚[5]。針對這個問題,可以考慮在傳統Cox回歸模型的基礎上,引入時間依存協變量,通過考慮變量在隨訪期間取值的變化避免偏倚產生。此外,有學者提出還可以采用Landmark方法解決永恒時間偏倚。這種方法避免了時間依存協變量的復雜模型,通過劃分不同的時間節點,根據節點患者的特征觀察協變量效應。本研究采用以上三種方法探索第二原發結直腸癌對患者預后的影響,以期科學和客觀地評價第二原發結直腸癌對接受前列腺癌根治術治療的患者人群預后情況的影響。
對象與方法
1.資料來源及研究對象
SEER數據庫是美國國立癌癥研究所開發的大型腫瘤患者登記數據庫,覆蓋美國約28%的腫瘤患者[6]。本研究納入2004至2009年確診為前列腺腺癌(ICD-O-3編碼為8140,8480,8490,8550)的白人患者。納入病例標準:接受前列腺癌根治術治療;年齡在18~79歲;區域性或局限性前列腺癌;若發生第二原發腫瘤,則將瘤種限定為結直腸癌。排除病例標準:通過尸檢確診;病理類型為非腺癌;發生轉移;第二原發結直腸癌診斷時間距前列腺癌診斷時間小于2個月;主要指標缺失。
2.研究指標及分析方法
本研究的主要結局指標為總生存率(OS),生存時間定義為從前列腺癌診斷開始,到患者發生死亡、失訪或2015年12月31日為止。按患者是否發生第二原發結直腸癌進行分組,生存過程采用KM生存曲線進行描述,組間差異采用log-rank檢驗進行分析。納入分析的協變量包括診斷年齡、PSA水平以及Gleason評分。為探索是否發生第二原發結直腸癌對OS的效應,且考慮到患者第二原發結直腸癌發生時間不同可能對OS存在影響,擬采用以下三種方法進行分析。
(1)常規Cox模型
在常規Cox模型中,第二原發結直腸癌作為預后因素,按是否發生第二原發結直腸癌分為兩組,對患者生存情況進行比較。這也是探索某個預后因素對患者生存影響最常規的分析方法,但是當這個變量在隨訪開始與后續階段的取值可能發生變化時,就會產生永恒時間偏倚。在本研究中,納入分析的前列腺癌患者在零時刻均無第二原發結直腸癌,隨著隨訪時間的增加,部分患者確診為第二原發結直腸癌,因此理論上這種分析策略的估計會有偏倚存在。
(2)引入時依協變量的Cox模型
按照傳統Cox回歸進行分析時,由于種種原因死亡的患者將會被直接分到未發生第二原發結直腸癌組,從而導致該組生存較差。本模型中,將是否發生第二原發結直腸癌作為一個時間依存協變量進行考慮,患者直到診斷為第二原發結直腸癌之前均被當作未發生第二原發結直腸癌處理,在診斷后作為發生第二原發結直腸癌進行分析。Cox模型可以擴展為納入時間依存協變量的模型。這種方法不會產生將第二原發結直腸癌作為時間固定協變量進行分析時產生的偏倚。此時,為精確描述不同時間點時患者的狀態,數據采用counting process的格式。
(3)Landmark方法
Landmark方法根據患者是否在特定的時間點(即Landmark時間點)前發生結局事件來定義下一步進行分析的數據集,即Landmark分析集[7]。在Landmark時間點前失訪或死亡的患者不納入分析,且將該時間點后發生第二原發結直腸癌的患者分到未發生第二原發結直腸癌組。此時,Landmark時間點定義為生存時間的起始點。
針對Landmark分析集可按照是否發生第二原發結直腸癌,繪制生存率曲線,并進行無偏log-rank檢驗。本研究中,選擇5年作為Landmark時間點,并利用敏感性分析查看結果是否受Landmark時刻選擇的影響。
統計分析均采用R(https://www.r-project.org)軟件進行。
結 果
1.基本情況
本研究納入66955例符合要求的前列腺癌患者,在共計12年的隨訪中,發生第二原發結直腸癌患者共計537例。Log-rank檢驗顯示,診斷年齡、PSA水平、Gleason評分以及第二原發結直腸癌發生情況對OS有顯著影響(表1)。按照是否發生第二原發結直腸癌將患者分為兩組,將主要特征進行對比發現兩組患者特征差異均有統計學意義(表2)。其中,70~79歲患者、PSA含量10~20ng/ml以及Gleason評分8~10分的患者發生第二原發結直腸癌比例較高。
2.常規Cox模型分析結果
兩組患者的生存曲線顯示,發生第二原發結直腸癌的前列腺癌患者預后情況較差(圖1)。多因素Cox回歸結果顯示,第二原發結直腸癌發生情況對前列腺癌患者死亡風險影響最大,HR為3.791(3.211~4.475)(表3)。
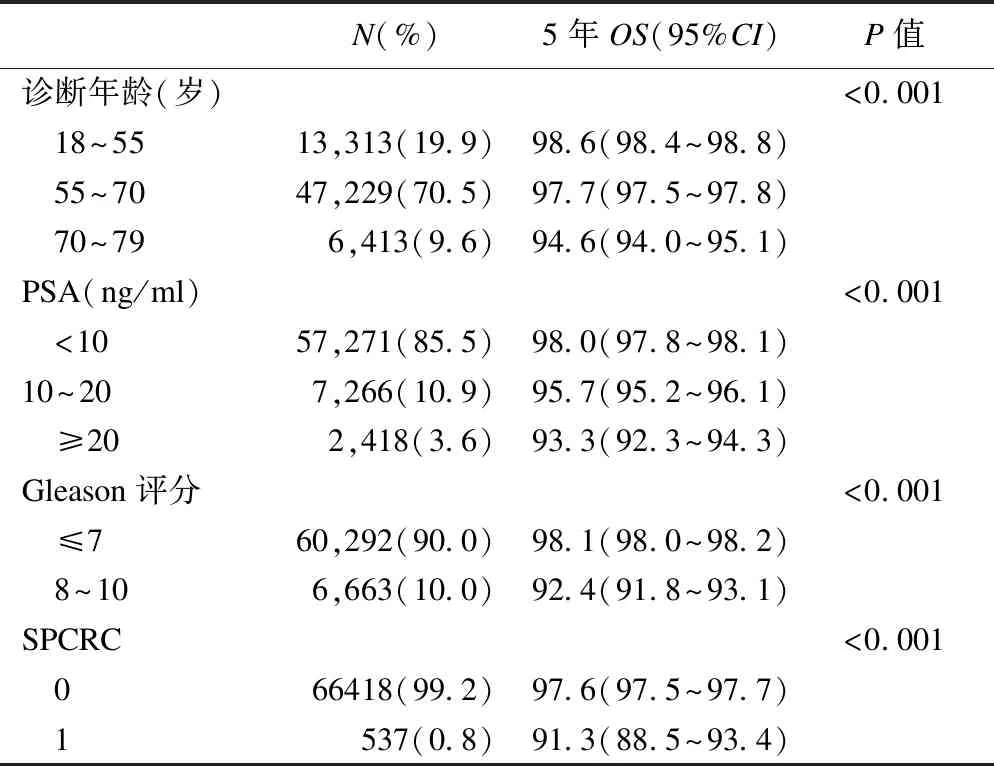
表1 納入分析的前列腺癌患者基本特征描述及log-rank檢驗結果
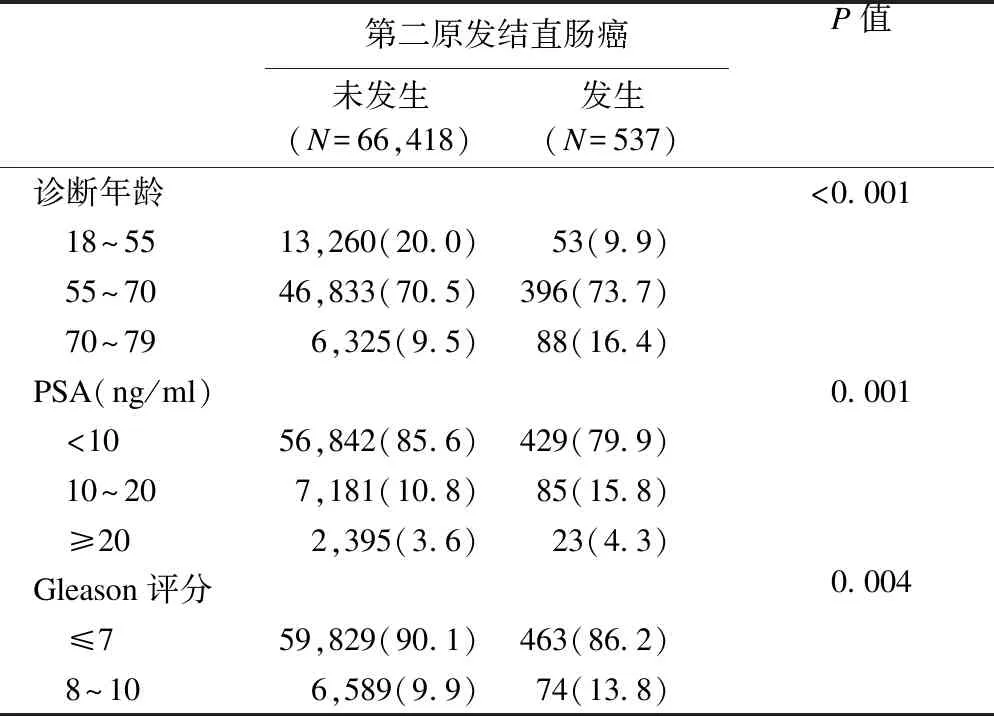
表2 前列腺癌患者第二原發結直腸癌發生情況分組特征
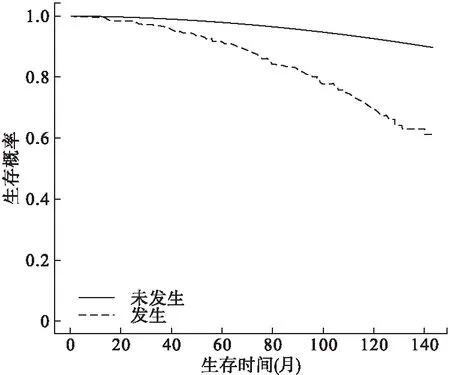
圖1 前列腺癌患者按是否發生第二原發結直腸癌進行分組的生存曲線
3.引入時依協變量的Cox模型分析結果
將是否發生第二原發結直腸癌的時間依存協變量引入多因素Cox模型中,分析結果顯示第二原發結直腸癌的效應具有統計學意義(表3)。此時風險比的解釋為發生第二原發結直腸癌患者的死亡風險是在隨訪最后時刻仍未發生第二原發結直腸癌患者的6.158倍。
4.Landmark方法分析結果
Landmark時間點定義為前列腺癌確診后5年,此時納入Landmark分析集的患者有64537人,其中271人(0.4%)發生第二原發結直腸癌。多因素分析結果顯示,診斷后5年內發生第二原發結直腸癌的HR(95%CI)為4.998(3.859~6.474)(表3)。此外,為了研究Landmark時間點的選擇是否對結論有影響,我們分別將時間點設定為3年、4年和6年,再次進行多因素分析并與時間點設定為5年時的結果進行比較。結果顯示在不同時間點第二原發結直腸癌引起的死亡風險危險比略有不同,約為未發生第二原發腫瘤患者的5倍(表4)。

表3 Cox回歸、時依協變量Cox回歸以及Landmark方法多因素分析結果
*:P<0.001

表4 Landmark方法敏感性分析結果
討 論
近年來,隨著手術技巧的不斷改良和完善,手術帶來的嚴重并發癥已不再是開展前列腺癌根治術的限制因素,越來越多的患者接受前列腺癌根治術治療且療效顯著,5年生存率幾乎與正常人群無異[8-9]。但研究表明,接受前列腺癌根治術的患者罹患結直腸癌的風險高于一般人群,可能對患者的總體生存產生不良的影響。因此,本研究針對接受前列腺癌根治術治療的患者展開分析,探索第二原發結直腸癌對患者預后情況的影響,有利于完善前列腺癌患者術后隨訪及預防策略,對于提高患者的生存質量、延長患者的壽命具有十分重要的意義。
本文通過三種分析方法,均得出第二原發結直腸癌患者生存情況較差的結論。造成這部分患者預后較差的原因不僅是由于再一次發生腫瘤會對患者的心理造成更高的傷害[10],更重要的是接受前列腺癌根治術治療后的患者,罹患的結直腸癌的致死率較前列腺癌高[1],更高的腫瘤負荷導致患者死亡風險增加。另一個可能的原因是對前列腺癌患者第二原發結直腸癌篩查的忽視。目前針對前列腺患者的隨訪策略僅對前列腺癌復發和轉移情況進行監控,且時間集中在術后5年內[11]。然而本研究結果顯示第二原發結直腸癌發生時間集中在前列腺癌治療后的2~8年,也有不少患者發生在術后10年以上。針對第二原發結直腸癌隨訪策略的缺失導致在臨床診療中容易被誤診或漏診,影響治療方案的選擇,延誤最佳的診療時機,從而影響患者的生存情況[12]。如何合理利用糞便潛血試驗以及結腸鏡對第二原發結直腸癌高危人群進行定期檢查,是提高患者生存的重要研究方向[13]。此外,目前研究顯示的結直腸癌發生的一些影響因素,如飲食、生活習慣等[14-15],也為加強預防從而提高前列腺癌患者生存率提供思路和參考。
前列腺癌患者的預后影響因素是多方面的,本文在校正主要影響因素(診斷年齡、PSA水平以及Gleason評分)的基礎上,重點考察了發生第二原發結直腸癌的影響。傳統Cox模型建立時,所有變量均作為時間固定協變量,未考慮某些變量的取值在隨訪期間可能發生變化的情況,結果可能會產生永恒時間偏倚。例如本研究的第一種分析結果顯示,發生第二原發結直腸癌患者的死亡風險約為未發生患者的3.8倍。但通過含有時間依存協變量的Cox模型分析發現,第二原發結直腸癌患者的死亡風險約為未發生第二原發結直腸癌患者的6.2倍。因此采用常規分析策略會低估死亡風險。
一般來說Landmark時間點的選擇,可根據之前的研究結果進行設定,并進行敏感性分析保證結果的穩健性。本研究根據前期文獻總結及數據初步分析,選擇的時間節點為5年,并進行了敏感性分析,結果顯示雖然在不同時間點的第二原發結直腸癌效應估計略有差異,但在每一個時間節點的分析結果都反映第二原發結直腸癌患者會面臨較高的死亡風險,約為未發生患者的5倍。
本研究為評價第二原發結直腸癌對于前列腺癌患者預后的影響提供了重要的理論依據。基于此,我們應當努力提高醫生和患者對于第二原發結直腸癌的認識,提供有效的預防和隨訪策略,達到早發現、早治療,為提高前列腺癌患者的長期生存做出貢獻。

