補氣活血化瘀通絡方對氣虛血瘀型非動脈炎性前部缺血性視神經病變患者視力、視野、血流動力學及視網膜電圖的影響※
劉 雁 譚海鋒 萬 方
(重慶三峽中心醫院眼科,重慶 404000)
非動脈炎性前部缺血性視神經病變(non arteritis anterior ischemic optic neuropathy,NAION)是由睫狀后動脈循環障礙導致視盤的篩板前區及篩板區供血不足而引起的視神經疾病。該病在50歲以上人群中最常見,發病率位于青光眼之后,是臨床第二常見的視神經疾病[1]。NAION發病急,短期內視力急劇下降,若未得到及時治療會嚴重損傷視功能,甚至失明。臨床多應用激素、改善血液循環、營養視神經等藥物治療,效果不明顯。2018-01—2019-02,我們在復方樟柳堿注射液治療基礎上應用補氣活血化瘀通絡方治療氣虛血瘀型NAION 52例(55眼),并與單純應用復方樟柳堿注射液治療52例(54眼)對照,觀察對患者視力、視野、血流動力學及視網膜電圖(ERG)的影響,結果如下。
1 資料與方法
1.1 病例選擇
1.1.1 診斷標準 西醫診斷參照《眼科學》[2]和《我國非動脈炎性前部缺血性視神經病變診斷和治療專家共識(2015年)》[3]:①突發性無痛視力下降和(或)視野缺損,病眼視力<1.0,多發于早晨;②視神經盤病變相關的視野缺損,呈現與生理盲點相連的象限性缺損;③視乳頭水腫或邊界不清,或伴有線狀出血;④瞳孔功能障礙和(或)視覺誘發電位異常。中醫診斷參照《中藥新藥臨床研究指導原則(試行)》[4]中暴盲的診斷標準,辨證為氣虛血瘀型[4],主癥:視力驟降,視野縮小,視網膜血管纖細;次癥:氣短,懶言,神疲;舌脈:舌質黯淡胖大或紫黯,脈細澀或無力。
1.1.2 納入標準 符合以上中醫、西醫診斷標準及辨證標準;年齡<80歲;視力≥0.1;本研究獲得醫院醫學倫理委員會審核批準,患者自愿簽署知情同意書。
1.1.3 排除標準 合并青光眼等其他嚴重眼底疾病;顱內病變等其他原因導致的視力下降,視神經盤水腫;合并認知功能障礙、精神疾病等無法配合完成治療和臨床檢查;合并自身免疫性疾病或嚴重心、肺、肝、膽疾病;妊娠、哺乳期婦女;對本研究所用藥物有過敏反應者。
1.2 一般資料 全部104例(109眼)均為我院眼科住院患者,按照隨機數字表法分為2組。治療組52例(55眼),男28例(30眼),女24例(25眼);年齡44~78歲,平均(62.37±4.61)歲;左眼29只,右眼26只;病程7~55 d,平均(32.04±5.64) d;基礎疾病:2型糖尿病18例,原發性高血壓15例,冠狀動脈粥樣硬化7例,腦梗死3例。對照組52例(54眼),男27例(30眼),女25例(24眼);年齡45~80歲,平均(62.49±4.56)歲;左眼30只,右眼24只;病程10~57 d,平均(32.31±5.69) d;基礎疾病:2型糖尿病17例,原發性高血壓18例,冠狀動脈粥樣硬化7例,腦梗死4例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.3 治療方法 2組均予2型糖尿病、原發性高血壓、冠狀動脈粥樣硬化、腦梗死等基礎疾病對癥治療。
1.3.1 對照組 予復方樟柳堿注射液(華潤紫竹藥業有限公司,國藥準字H20000495)2 mL,顳淺動脈旁皮下注射,急重癥者可加球旁注射,每日1次。
1.3.2 治療組 在對照組治療基礎上加補氣活血化瘀通絡方。藥物組成:黃芪45 g,熟地黃15 g,當歸10 g,川芎10 g,黨參15 g,紅花10 g,絲瓜絡10 g,路路通10 g,女貞子10 g,炙甘草10 g。日1劑,水煎2次取汁400 mL,分早、晚飯后服。
1.3.3 療程 2組均2周為1個療程,治療4個療程,療程結束后隨訪8周。
1.4 觀察指標及方法 治療前和隨訪時,①采用國際標準視力表記錄患者最佳矯正視力,數據統計時換算成LogMAR視力[2]。使用Humphrey視野計(750i型,德國卡爾·蔡司股份公司)檢查視野,記錄視野平均敏感度(MS)、視野平均缺損(MD)。②應用彩色多普勒超聲系統(DC-N2S型,深圳邁瑞生物醫療電子股份有限公司)檢測患者眼動脈和視網膜中央動脈血流動力學指標,包括搏動指數(PI)、血管阻力指數(RI)、收縮期峰值血流速度(PSV)。③采用視覺電生理檢查系統(TEC-350型,重慶泰克醫電儀器產業有限責任公司)對患者進行ERG檢查,分析記錄子波(a、b波)的振幅、潛伏期,以及振蕩電位(OPs)總和振幅。④比較中醫證候評分[4]變化,主癥:視力驟降、視野縮小、視網膜血管纖細,按無、輕、中、重分別記0、2、4、6分;次癥:氣短、懶言、神疲,按無、輕、中、重分別記0、1、2、3分。得分越高表示癥狀越嚴重。
1.5 療效標準 中醫療效指數(尼莫地平法)=(治療前中醫證候評分-治療后中醫證候評分)/治療前中醫證候評分×100%。治愈:視力≥1.0或增加4行,視野缺損范圍減少≥40%或平均視野閾值增加30%,臨床癥狀、體征完全消失,中醫療效指數≥90%;顯效:視力增加3行,視野缺損范圍減少≥30%、<40%或平均視野閾值增加20%,臨床癥狀、體征基本消失,中醫療效指數≥75%,<90%;有效:視力增加1~2行,視野缺損范圍減少≥15%、<30%或平均視野閾值增加10%,臨床癥狀、體征改善,中醫療效指數≥30%,<75%;無效:視力無增加或下降,視野缺損無減少或增加,臨床癥狀、體征無改善甚至加重,中醫療效指數<30%[4]。以治愈+顯效+有效統計總有效。

2 結 果
2.1 2組療效比較 見表1。

表1 2組療效比較 例
與對照組比較,*P<0.05
由表1可見,2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.2 2組治療前、隨訪時視力、MS及MD比較 見表2。
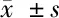

治療組(n=52)治療前隨訪時對照組(n=52)治療前隨訪時視力0.51±0.220.76±0.25?△0.53±0.210.61±0.23?MS(dB)16.24±4.2324.31±3.71?△16.47±4.1321.52±3.85?MD(dB)12.38±3.467.18±2.25?△12.57±3.529.93±2.46?
與本組治療前比較,*P<0.05;與對照組隨訪時比較,△P<0.05
由表2可見,2組隨訪時視力、MS均較本組治療前升高(P<0.05),MD降低(P<0.05),且隨訪時治療組視力、MS均高于對照組(P<0.05),MD低于對照組(P<0.05)。
2.3 2組治療前、隨訪時眼動脈及視網膜中央動脈血流動力學指標比較 見表3。
由表3可見,2組隨訪時眼動脈及視網膜中央動脈PI、PSV均較本組治療前升高(P<0.05),RI降低(P<0.05),且隨訪時治療組眼動脈及視網膜中央動脈PI、PSV均高于對照組(P<0.05),RI低于對照組(P<0.05)。
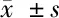

治療組(n=52)治療前隨訪時對照組(n=52)治療前隨訪時眼動脈PI1.12±0.251.58±0.26?△1.17±0.221.29±0.20?RI0.52±0.070.44±0.05?△0.51±0.060.49±0.05?PSV(cm/s)20.36±5.2632.71±5.35?△20.71±5.1224.59±4.76?視網膜中央動脈PI1.32±0.251.56±0.29?△1.35±0.241.43±0.28?RI0.75±0.220.56±0.18?△0.76±0.230.64±0.15?PSV(cm/s)9.43±2.5612.37±2.42?△9.35±2.6110.27±2.18?
與本組治療前比較,*P<0.05;與對照組隨訪時比較,△P<0.05
2.4 2組治療前、隨訪時ERG比較 見表4。
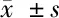

治療組(n=52)治療前隨訪時對照組(n=52)治療前隨訪時a波振幅(U/μV)188.46±55.71196.71±60.48189.12±57.73192.38±58.92潛伏期(t/ms)19.75±1.2319.06±1.2719.57±1.3419.29±1.56b波振幅(U/μV)365.71±110.56379.88±95.64366.59±108.59371.35±101.94潛伏期(t/ms)43.12±4.3643.58±4.4543.28±4.2843.71±4.56OPs總和振幅(U/μV)120.51±34.62 169.75±39.58?△118.94±37.43 137.85±39.56?
與本組治療前比較,*P<0.05;與對照組隨訪時比較,△P<0.05
由表4可見,2組隨訪時OPs總和振幅均較本組治療前升高(P<0.05),且治療組升高更明顯(P<0.05)。2組隨訪時a、b波振幅及潛伏期比較差異均無統計學意義(P>0.05)。
2.5 2組治療前、隨訪時中醫證候評分比較 見表5。
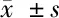
表5 2組治療前、隨訪時中醫證候評分比較 分,
與本組治療前比較,*P<0.05;與對照組隨訪時比較,△P<0.05
由表5可見,2組隨訪時中醫證候評分及總評分均較本組治療前降低(P<0.05),且治療組降低更明顯(P<0.05)。
3 討 論
流行病學調查顯示,中國成年人群NAION發病率約為1∶16 000[5],其典型特征是突發性、無痛性視力減退,伴隨視野缺損、視神經盤水腫、瞳孔障礙等。絕大多數患者發病2個月后會出現視神經纖維層變薄,導致視神經萎縮[6]。因此,早發現、早治療是挽救NAION患者視力的關鍵。目前,NAION的發病機制尚未完全闡明,作為多因素的發病過程,可將主要危險因素歸納為易感因素和促發因素[7]。易感因素是系統性基礎疾病,如原發性高血壓、2型糖尿病、心腦血管疾病、頸動脈疾病、夜間低血壓,或眼球和視神經盤結構解剖學因素,如先天性視乳頭發育不良等。此外,白內障手術、眼壓過高和各種原因造成的視神經盤水腫也與NAION有關[8]。易感因素不足以自行造成NAION發病,在患者具備易感因素基礎上,促發因素造成了疾病發生。有研究顯示,超過70%的患者在晨起或午睡后突然發病,且多數患者存在夜間低血壓[9]。目前,對NAION的治療主要有激素、營養神經類藥物、血管擴張劑等。高劑量激素在急性發作期無明顯的視覺效果和解剖學效果,且易引起嚴重并發癥[10]。抗血管內皮生長因子藥物對該病治療效果不明顯。上述藥物療效個體差異性大,在改善視力、視野、血流動力學方面存在一定局限,且易復發,產生嚴重不良反應。
中醫學認為,NAION屬目系暴盲范疇,病因病機復雜。《眼科金鏡》提到“暴盲者,即可成盲,病之發源不一”。眼為五官之一,主司視覺,雖為局部器官,但與全身臟腑經絡關系密切。因NAION多為老年患者,或合并慢性基礎性疾病,久病耗傷氣血,臟腑氣血虧虛、經絡瘀阻是發病根本[11]。該病多以氣虛血瘀為主,以氣虛血少為本,目中玄府閉塞為標[12],在促發因素作用下發病,故選擇補氣活血化瘀通絡方治療,以益氣活血,通絡明目。方中黃芪、黨參健脾補中益氣,熟地黃滋陰補血,女貞子益氣養陰,當歸活血補血,川芎活血化瘀行氣,紅花活血散瘀通經,絲瓜絡、路路通活血通經活絡,炙甘草調和諸藥。全方共奏補氣活血、化瘀通絡之功。現代藥理研究表明,黃芪可降低血栓素,改善微循環,保護缺血再灌注損傷組織[13];黨參有擴張血管、降壓、改善微循環、增強造血功能等作用[14];川芎嗪具有擴張血管、改善組織微循環、抑制自由基產生等作用,被廣泛用于防治眼科神經血管性疾病[15]。
NAION屬于血管性疾病,供應血管的狀態對篩板前層和篩板層睫狀后短動脈血液灌注的下降有重要影響,利用血管超聲技術檢測視盤局部血管血流動力學狀態能夠更全面地了解治療效果和藥物作用機制[16]。PI可反映遠端組織的灌注情況,PI非正常降低提示嚴重供血不足。RI反映血流動力學特點,RI越高表示血管床阻力越大,血流量越少。PSV反映小動脈實際流體狀態。在生理情況下,眼壓、動脈灌注壓和血壓之間處于動態平衡,若睫狀后短動脈流速降低,血管灌注壓降低,會導致篩板區血供減少,引起視神經損傷[17]。本研究結果顯示,2組隨訪時眼動脈及視網膜中央動脈PI、PSV均較本組治療前升高(P<0.05),RI降低(P<0.05),且隨訪時治療組眼動脈及視網膜中央動脈PI、PSV均高于對照組(P<0.05),RI低于對照組(P<0.05)。提示活血化瘀通絡方治療NAION,能有效改善眼部血流動力學指標,降低視神經損傷。
MS、MD是視野檢查的常規指標。隨訪時治療組視力、MS均高于對照組(P<0.05),MD低于對照組(P<0.05),表明活血化瘀通絡方能提高NAION患者視力,恢復視野。視網膜光損傷主要損傷光感受器外節段,a波和b波的波幅可反映視網膜光損傷的功能狀態。本研究結果顯示,2組隨訪時a、b波振幅及潛伏期比較差異均無統計學意義(P>0.05),提示活血化瘀通絡方對患者ERG a、b波振幅及潛伏期無不良影響。2組隨訪時OPs總和振幅均較本組治療前升高(P<0.05),且治療組升高更明顯(P<0.05),表示活血化瘀通絡方能減輕視神經盤水腫,改善視神經盤供血,提高視功能。
中醫證候評分是衡量中醫癥狀改善情況的具象化評分,降低幅度越大表示中醫癥狀改善越明顯。本研究結果顯示,2組隨訪時中醫證候評分及總評分均較本組治療前降低(P<0.05),且治療組降低更明顯(P<0.05),提示活血化瘀通絡方對改善NAION中醫癥狀有良好效果。
綜上所述,活血化瘀通絡方治療NAION臨床效果顯著,能提高視力,改善視野,改善眼部血流動力學,減輕視神經盤水腫,值得臨床推廣應用。

