經腹部及陰道超聲聯合應用在婦產科急腹癥中的診斷價值探討
王玲玲
(長治市人民醫院超聲科,山西 長治)
0 引言
婦產科急腹癥屬于臨床較為常見的疾病之一,具有發病急的特點,該病癥若治療不及時,極易對患者生命健康與安全造成威脅[1]。因此,早期有效診斷婦產科急腹癥,對其后期準確治療具有非常重要的意義[2]。本文探討分析給予婦產科急腹癥患者經腹部超聲聯合陰道超聲臨床診斷的應用價值及對診斷結果的影響。
1 資料與方法
1.1 臨床資料
抽取的臨床診斷資料100 例為本院于2019 年1 月至2019 年12 月收治的需臨床診斷的婦產科急腹癥患者,以每組50 例根據患者就診時間先后順序均分為腹超診斷組與聯合超聲組。兩組患者臨床表現為急性下腹痛、陰道出血、膿性白帶、白帶增多、不規律停經、發熱等癥狀,均經病理檢查,且確診為急腹癥。所選患者均對本次研究知情,且自愿參與。兩組臨床基本資料對比,見下表1 所示,數據組間差異P>0.05,不存在統計學意義,實驗具有可行性。
1.2 診斷方法
腹超診斷組給予患者行腹部超聲進行診斷,聯合超聲組給予患者行腹部超聲聯合陰道超聲進行診斷。
一是兩組所采用的設備均為GE730 超聲儀,探頭頻率的設定[3]:腹部超聲范圍為2-5MHz 之內,陰道超聲設定范圍為5-9MHz 之內。二是腹部超聲診斷[4]:給予患者行診斷之前,告知患者將膀胱充盈;檢查時,取患者仰臥位。三是陰部超聲診斷[5]:給予患者行診斷之前,告知并確保患者將膀胱排空,檢查時,取患者截石位。四是兩種檢查方法步驟[6]:①兩組均是通過多個切面掃描患者子宮、附件以及盆腔;②測量患者子宮形態以及大小;③檢查宮腔內是否存在孕囊、積液以及附件是否有包塊等情況,并對包塊形態、大小、邊界、位置以及孕囊等情況進行明確;④掃描內部回聲及周邊臟器的關系,進一步對腹腔及盆腔內部是否存有積液及積液深度進行觀察;⑤詳細記錄盆腔病灶血液特征。

表1 兩組臨床基本資料對比
1.3 觀察指標
觀察分析兩種診斷方法對患者診斷檢出率的影響。主要指標有漏診、誤診、符合、檢出率。
1.4 統計學方法
兩組婦產科急腹癥患者診斷指標數據均通過統計學軟件SPSS20.0 進行分析處理,其中計數資料以(%)表示,經χ2對數據組間差異進行檢驗;而計量資料以()進行表示,經t 對數據組間差異進行檢驗;當對比結果經檢驗P<0.05 時,即可判定組間各指標對存在顯著統計學差異,有意義。
2 結果
觀察分析兩種診斷方法對患者診斷檢出率的影響情況,見下表2 提示,較之于腹超診斷組患者,聯合超聲組患者的檢出率明顯更高,且對比結果經檢驗P<0.05,可判定組間診斷檢出率指標存在顯著統計學差異。
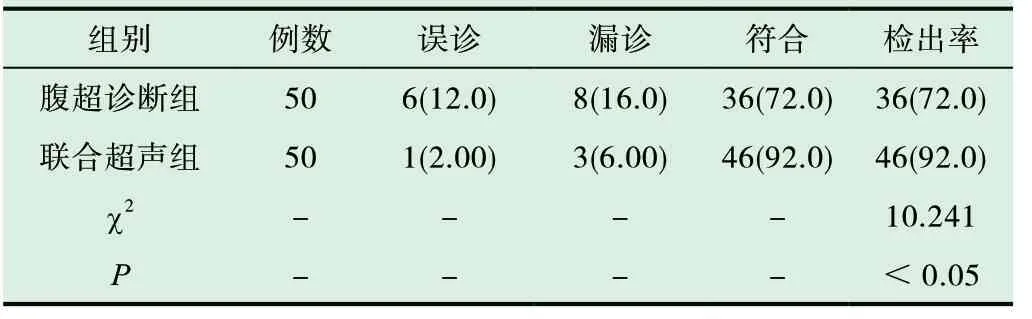
表2 兩種診斷方法對患者診斷檢出率的影響情況對比[n(%)]
3 討論
從以上觀察探究可知[7],婦產科急腹癥發病機制具有較強的復雜性,屬于臨床較為常見的疾病之一,該病癥具有發病急、進展快的臨床特點,若臨床對于患者病癥未能及時的做出準確診斷與有效治療,通常情況下,極易加重患者的病情,給患者身心造成較大的不利影響。
本次觀察探究中表明,傳統的腹部超聲與陰道超聲診斷相比較[8],二者的區別:一是由于采用傳統的腹部超聲診斷之前,需要患者充盈膀胱,這對患者而言,有效控制充盈程度存在一定的難度,再加上患者腹部脂肪層相對較厚,因此,診斷結果會因為這些因素受到不利影響;而采用陰道超聲診斷時,較之腹部超聲診斷,患者無需充盈膀胱,且圖像更加清晰,診斷分辨率良好,氣體及腸管、肥胖等因素均不會對診斷結果產生影響,診斷效果更加顯著[9]。二是腹部超聲對患者盆腔掃描的聲像范圍更加廣范;若陰道探頭掃描范圍以外存在包塊,則以腹部超聲可以探查得更加準確。三是陰道檢查與盆腔內結構距離較近,可有效掃描子宮、卵巢等微小病灶,且取樣、顯像更加容易。二者的聯合使用作用:一是婦產科急腹癥早期診斷中,該聯合診斷方法具有安全性、便捷性、快速性的優勢,利于提高診斷的準確性[10,11]。二是該聯合診斷方法不僅支持重復操作,而且經濟性能良好,大大減輕患者的經濟負擔。三是利于有效降低漏診及誤診等情況的發生率,以確保診斷結果的有效性[12]。
本次觀察探究中,分別給予所選患者采取不同的診斷方法,結果顯示,與單純接受腹部超聲進行診斷患者相比,接受腹部超聲聯合陰道超聲進行診斷的患者,其臨床檢出率更高。結果提示,聯合診斷方法對于急腹癥患者更具有臨床臨床及治療意義[13]。
綜上所述,給予婦產科急腹癥患者經腹部超聲聯合陰道超聲臨床診斷,獲得良好的臨床診斷結果,與病理檢查符合率相對較高,較之單純的應用腹超診斷,該聯合診斷方法對于早期診斷有效性的提高,后期治療提供有價值的參考依據,具有積極的促進作用[14],值得臨床推廣及應用。

