兒童肺炎支原體肺炎ICS 治療干預后肺功能改變研究
葉國靜,李春華,楊冬梅
1.惠州市第三人民醫院兒科,廣東惠州 516002;2.惠州市第三人民醫院婦產科,廣東惠州 516002
在小兒內科中肺炎是較為常見的疾病, 其中以支原體肺炎發病率最高。 據不完全調查顯示,支原體肺炎占了兒童肺炎的20%以上,并且有逐年發病升高的趨勢[1]。 幼兒的免疫系統不發完善,容易受到病原菌的感染,引起小兒呼吸道的疾病[2]。 支原體肺炎是由支原體引起的肺部炎癥,表現為高熱、咳嗽,甚至出現胸腔積液等表現,目前,臨床依靠激素、抗炎和免疫調節可獲得較好的效果,但肺炎支原體肺炎患兒在常規治療后容易出現復發, 肺功能不穩定[3]。 因此,該研究將納入該院2017 年6 月—2019 年6 月收治的支原體肺炎患兒100 例,采用隨機對照研究方法,探討在肺功能監測下,對于支原體肺炎患兒進行吸入糖皮質素治療,以觀察對改善患者肺功能情況的作用,現報道如下。
1 資料與方法
1.1 一般資料
該院收治的支原體肺炎患兒100 例,ICS 治療組50例,男28 例,女22 例,年齡1~6 歲,平均(3.12±0.58)歲,對照組50 例,男26 例,女24 例,年齡1~5 歲,平均(3.01±0.23)歲。納入標準: ①胸片檢查中有不完整的肺部浸潤病灶;②痰液或肺泡灌洗液中有支原體培養陽性,③無其他慢性或急性病病史。 排除標準: ①患兒合并有先天性心臟病,②肺部伴有細菌或病毒的感染;③納入研究前1 周有使用激素或免疫調節治療,該研究經醫院倫理委員會審批。
1.2 方法
患兒進行退燒、降溫、止咳、平喘等常規治療,對呼吸困難者給予吸氧,氧流量控制在0.5~1 L/min 之間,同時給予阿奇霉素(國藥準字H20020342),治療,靜脈滴注,用量為10 mg/kg,1 次/d, 連續7 d。 對照組在阿奇霉素治療結束后, 未進行定期的肺功能監測,ICS 治療組在阿奇霉素治療后進行定期的肺功能檢測, 對發現有肺功能異常者給予普米克令舒(國藥準字H20140475)0.5 mg 霧化吸入,2 次/d,10 min/次,連續15 d。
1.3 觀察指標
近期療效,顯效:患者在治療后無發燒,肺部啰音有明顯改善,胸片顯示肺部病灶消失;有效:在治療療程結束后,發燒、咳嗽等癥狀有所改善,胸片顯示肺部病灶部分吸收;無效:患兒仍有咳嗽、發燒,肺部有啰音,胸片顯示病灶無吸收。 遠期療效的比較。 對比兩組在恢復期、治療后3、6 個月的肺功能指標包括了最大呼氣流速(PEF),第秒用力肺活量(FEV1)和用力肺活量(FVC)的變化。
1.4 統計方法
運用SPSS 20.0 統計學軟件處理數據, 計數資料以[n(%)]表示,采用χ2檢驗,計量資料以(±s)表示,采用t檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 近期療效
ICS 治療組的近期治療有效率為96.0%, 而對照組為
94.0%,兩組比較差異無統計學意義(P>0.05),見表1。
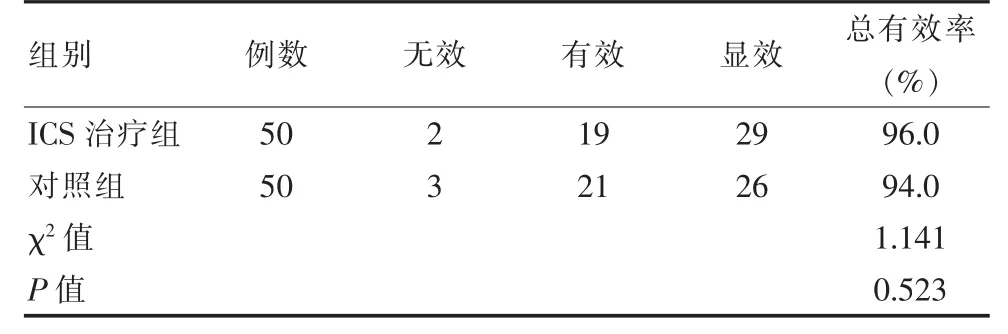
表1 兩組患兒的近期療效比較Table 1 Comparison of short-term effects of two groups of children
2.2 治療后恢復期、3、6 個月的肺功能
療程結束后, 隨著時間延長,ICS 治療組肺功能指標PEF、FEV1、FVC 均呈逐漸升高趨勢,但在恢復期,各項肺功能指標與對照組比較差異無統計學意義(P>0.05),而在治療后3 個月和6 個月的PEF、FEV1、FVC 均明顯高于對照組,差異有統計學意義(P<0.05),見表2、圖1。
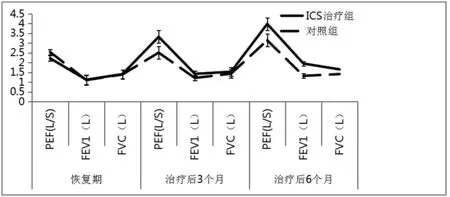
圖1 兩組患兒治療后恢復期、3、6 個月的肺功能比較Figure 1 Pulmonary function comparison during recovery, 3,and 6 months after treatment
3 討論
肺炎支原體體的發病機制尚不清楚, 而臨床的治療主要以阿奇霉素為主,通過控制炎癥,調節免疫和改善肺功能。 阿奇霉素具有抑制細菌轉肽過程的作用,可以控制感染,并且促進蛋白質的合成,同時可以聚集在某一特殊細胞中的炎癥部位,達到抗炎的作用[4]。 但有研究認為阿奇霉素的臨床效果并不穩定, 在治療一段時間后出現患兒容易出現復發,且具有較高的復發率[5]。 同時,阿奇霉素的臨床療效也因個體差異而存在較大的差異性, 部分患兒在系統的治療后仍容易引起有肺部的后遺癥[6]。 因此,如何解決支原體肺炎治療后復發的問題, 是臨床較為關注的熱點之一。 研究顯示,吸入性糖皮脂素在抗炎、舒張支氣管平滑肌、糾正免疫紊亂、抑制組胺受體、穩定平滑肌細胞、 抑制支氣管的收縮物質以及抑制炎癥介質的釋放等方面都均具有較強的作用, 在改善患兒的臨床癥狀中的效果較為明顯,且通過霧化的方式直接將藥物送達病灶,可直接在在支氣管肺泡處處抑制炎癥的釋放,調節免疫,具有較強的作用,且起效快,用量少,不良反應低[7-8]。國內趙勇[9]對66 例支原體肺炎患兒持續給予布地奈德聯合阿奇霉素霧化吸入后治理后,患者的炎性指標包括IL-2、IL-6 和TNF-α 均明顯降低, 明顯低于對照組和治療前,同時肺功能指標第1 秒最大呼氣量、最高呼氣峰流速和肺活量均較治療前明顯上升,且改善明顯優于對照組,與該研究基本相一致,該研究結果亦證實,患兒在持續吸入阿奇霉素后患兒的FEV1 和FVC 均改善明顯, 但該研究未對患兒的炎性指標進行檢測, 未能從阿奇霉素通過控制機體的炎癥反應而改善其肺功能的角度進行深入分析,在今后的研究中將進一步擴大樣本量進行深入研究。國內黃曉英等人[10]研究也證實,在小兒支原體肺炎急性發作期,使用布地奈德懸浮液霧化吸入,并與阿奇霉素聯合治療,可有效地改善支原體肺炎患兒的炎癥狀態,改善臨床癥狀和調節患兒免疫狀態。
表2 兩組患兒治療后恢復期、3、6 個月的肺功能比較(±s)Table 2 Pulmonary function comparison between the two groups of children during the recovery period, 3 and 6 months(±s)
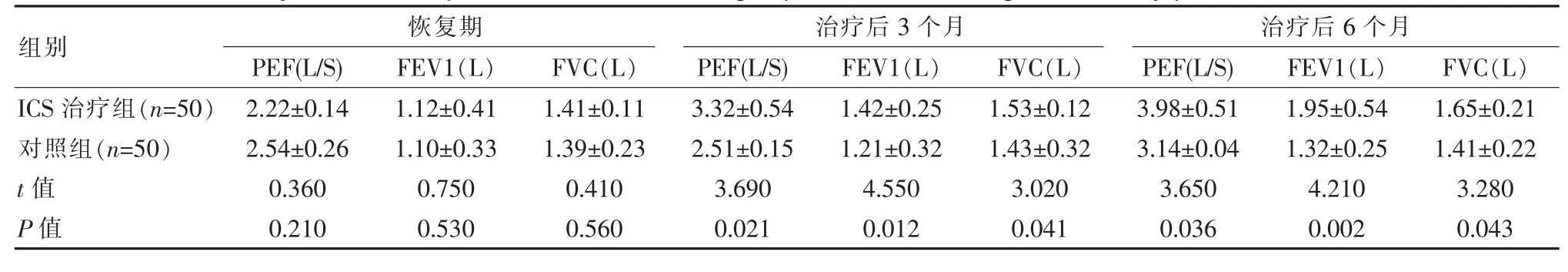
表2 兩組患兒治療后恢復期、3、6 個月的肺功能比較(±s)Table 2 Pulmonary function comparison between the two groups of children during the recovery period, 3 and 6 months(±s)
組別ICS 治療組(n=50)對照組(n=50)t 值P 值恢復期PEF(L/S) FEV1(L) FVC(L)2.22±0.14 2.54±0.26 0.360 0.210 1.12±0.41 1.10±0.33 0.750 0.530 1.41±0.11 1.39±0.23 0.410 0.560治療后3 個月PEF(L/S) FEV1(L) FVC(L)3.32±0.54 2.51±0.15 3.690 0.021 1.42±0.25 1.21±0.32 4.550 0.012 1.53±0.12 1.43±0.32 3.020 0.041治療后6 個月PEF(L/S) FEV1(L) FVC(L)3.98±0.51 3.14±0.04 3.650 0.036 1.95±0.54 1.32±0.25 4.210 0.002 1.65±0.21 1.41±0.22 3.280 0.043
然而,對于兩者用藥的停藥的時機選擇,目前尚無明確的研究報道, 關于停藥后患兒復發的問題以及是否在療程結束后仍應繼續持續給予激素霧化吸入, 亦無明確的研究。 該研究對兩組患兒治療的近期療效亦進行了對比, 結果顯示,ICS 治療組的近期治療有效率為96.0%,而對照組為94.0%,兩組比較差異無統計學意義(P>0.05),表明了兩組患兒阿奇霉素的短期治療效果相當。 盡管阿奇霉素對支原體肺炎較敏感,但也有研究認為,隨著阿奇霉素用藥的時間延長,發生藥物不良反應的幾率也增加[11],如何有效的設定普米克令舒使用的時間, 目前臨床無尚無統一的共識,有學者認為,可以持續給普米克令舒吸入至肺功能指標恢復正常,結果顯示,延長普米克令舒的使用時間,患兒的臨床治療有效率達98%,同時肺功能指標PEF、FEV1、FVC 均得到明顯改善, 但隨之產生的并發癥發生率明顯增加。 因此,該研究通過對患兒阿奇霉素治療療程結束后實施肺功能監測, 對肺功能有異常者再加用吸入性糖皮質激素,以觀察對患兒肺功能的改善作用,結果顯示,療程結束后,隨著時間延長,ICS 治療組肺功能指標PEF、FEV1、FVC 均呈逐漸升高趨勢, 在治療后3 個月和6 個 月 的PEF、FEV1、FVC 均 明 顯 高 于 對 照 組 (P<0.05),結果表明,在通過肺功能指導患兒霧化吸入普米克令舒,在提高治療有效率的同時不增加副作用發生率。 國內有研究證實, 在基礎治療上輔助給予吸入糖皮質素可以改善患兒肺功能的癥狀, 且增加了家屬對治療的配合性[12]。但激素的全身不良反應也限制了這類藥物在臨床上的廣泛推廣。 如何在解決出來問題,一直困擾著臨床,特別是對于療程結束后的支原體肺炎患兒是否繼續使用激素的問題[13]。 因此,該研究采用在肺功能儀的監測下使用激素霧化吸入, 結果證實了對改善患兒3、6 個月的肺功能具有重要意義, 但該研究未深入對比兩組患兒的藥物不良反應和血炎癥介質變化等, 在今后的研究中將進一步完善。