腹腔鏡全子宮切除術治療子宮良性疾病的效果△
包 月 娥
(茂名市婦幼保健院婦科 茂名 525000)
子宮良性病變在臨床婦科疾病中發病率較高,可對患者的子宮組織和生殖系統造成嚴重不良影響,因此為患者提供有效的治療方法對改善患者生活質量等具有重要意義。以往多選擇開腹全子宮切除術,該種手術效果確切,但是創傷較大,患者術后恢復慢[1]。隨著醫療技術的發展,微創技術在臨床中的應用越來越多,其中腹腔鏡技術因為切口小、失血量少、安全性高和恢復快等優勢在各種腹腔疾病的治療中發揮出了顯著的優勢。為探究婦科子宮良性疾病的有效治療方法,本次擇取86例子宮良性疾病患者進行相關研究,具體情況匯報如下。
1 資料與方法
1.1 一般資料
選取我院2013年6月~2019年9月收治的86例子宮良性疾病患者,隨機分為對照組和觀察組各43例。對照組患者年齡25~58歲,平均年齡(41.6±2.5)歲;病程3~12個月,平均病程(7.2±1.8)個月。觀察組患者年齡26~56歲,平均年齡(40.8±2.4)歲;病程3~14個月,平均病程(7.4±1.7)個月。兩組的年齡、病程等一般資料比較,差異無統計學意義(P>0.05),具有可比性。研究已經過我院倫理委員會批準。
1.2 方法
對照組采用經腹全子宮切除術治療,術前3d均需要進行陰道沖洗,術前禁食,做好常規灌腸和術前備皮準備。患者呈仰臥位,行持續硬膜外全麻,在其腹部確定切口位置,依次切開皮膚、皮下組織等,打開腹腔對子宮情況進行探查,后切除整個子宮,常規止血,確認無誤后縫合,常規留置尿管。
觀察組采用腹腔鏡全子宮切除術治療,患者呈膀胱截石位,實施氣管插管全麻,將宮杯上舉,于臍緣1cm處做手術切口并建立人工氣腹,在腹腔處置入套管針,于恥骨聯合上約2cm處和腹中線相距3cm的位置,腹部雙側麥氏點做兩個小切口,長度在0.5cm,置入手術套管針,通過超聲刀切斷雙側圓韌帶和卵巢韌帶,并切斷骨盆漏斗處的韌帶組織以及輸卵管;將子宮附件組織進行切除,打開膀胱以及子宮的折返腹膜,推至宮頸外口處,對雙側子宮血管、主及骶韌帶使用雙極電凝鉗進行電凝處理,在腹腔鏡下按照舉宮杯邊緣使用單極電凝鉤完全切除子宮組織,經陰道將切除的組織取出,對陰道殘端進行連續縫合,雙側子宮動靜脈血管殘端縫合后,對盆腔前后腹膜進行間斷縫合,留置尿管。
兩組患者術后均需要進行常規抗感染治療。
1.3 觀察指標
比較兩組患者圍術期指標及臨床治療總有效率。
圍術期指標包括手術時間、術中失血量、術后排氣時間、導尿管留置時間和住院時間。
臨床療效評定標準[2]:癥狀體征消失,經影像學檢查病灶徹底清除,無復發為治愈;癥狀體征得到改善,經影像學檢查病灶基本清除為有效;癥狀體征無改善或加重,病灶復發為無效。總臨床治療有效率=治愈率+有效率。
1.4 統計學方法
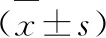
2 結果
2.1 兩組患者的圍術期指標比較
觀察組患者手術時間、術后排氣時間、導尿管留置時間和住院時間均短于對照組,術中失血量少于對照組,差異有統計學意義(P<0.05),見表1。
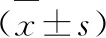
表1 兩組患者的圍術期指標比較
2.2 兩組患者的臨床治療總有效率比較
觀察組患者臨床療效高于對照組,差異有統計學意義(P<0.05),見表2。

表2 兩組患者的臨床治療總有效率比較(%)
3 討論
子宮良性疾病會延長患者的月經周期,增加月經量,若病情嚴重會造成患者失血性貧血,病灶過大會對患者盆腔造成壓迫,對患者的健康及正常生活造成了嚴重的負面影響。以往針對子宮肌瘤、子宮腺肌癥等子宮良性疾病的治療以開腹全子宮切除術為主,該術式具有操作簡單,可提供直視術野的優勢,便于分離組織,止血操作簡單且快速,具有廣泛的適應癥。此外該術式無需特殊的器械,因此在基層醫院也可以開展和普及。但是大量研究結果顯示[3~5],該術式對患者機體組織具有較大的創傷,出血量較多,術后恢復速度慢。
研究顯示,腹腔鏡手術對子宮肌瘤等子宮良性疾病的治療效果確切。該術式在腹腔鏡視野下完成全部手術操作,切除子宮后經陰道將其取出,然后對陰道斷端進行縫合。在本次研究中觀察組開展了腹腔鏡全子宮切除術,對照組則實施經腹全子宮切除術治療,結果顯示觀察組圍術期指標和臨床療效優于對照組,由此可見腹腔鏡手術可以大大減少患者術中失血量,提前其術后排氣時間,縮短患者整體住院時間。腹腔鏡手術的術野更加清晰,能夠更加精準的進行組織分離,有效降低了子宮經陰道切除的難度,不會對患者的盆腔內組織造成不良影響。此外經陰道取出被切除的子宮組織能夠確保子宮完整,避免惡性細胞不慎脫落導致疾病復發。且術后不會被外源性因素所干擾,效果確切,手術切口和術后瘢痕小,具有顯著的美觀性,易被患者所接受。
綜上所述,針對子宮良性疾病患者的治療開展腹腔鏡全子宮切除術的效果確切,值得推廣應用。

