老年腫瘤合并糖尿病患者放射治療的臨床護理效果研究
周 青
(鄭州大學第二附屬醫院腫瘤放療科 鄭州 450000)
本文通過對我院2018年1月~2018年12月期間收治的68例行放射治療的老年腫瘤合并糖尿病患者分組行常規護理及個性化的研究,探討給予老年腫瘤合并糖尿病患者放射治療中行個性化護理的效果,以供臨床參考。
1 資料與方法
1.1 一般資料
選取筆者所在醫院2017年10月~2019年2月期間收治的46例老年腫瘤合并糖尿病患者作為研究對象,將所有患者按照入院順序分成實驗組和對照組各23例。其中,實驗組男13例,女10例;年齡66~80歲,平均年齡(71.80±5.52)歲;肺癌6例,乳腺癌4例,胃癌5例,食道癌5例,大腸癌3例。對照組男14例,女9例;年齡67~78歲,平均年齡(71.83±5.55)歲;肺癌5例,乳腺癌5例,胃癌4例,食道癌6例,大腸癌3例。兩組患者的基礎資料相比,差異無統計學意義(P>0.05),可進行對比。
1.2 方法
對照組行血糖控制、放療護理等常規護理。實驗組行個性化護理,具體做法為:(1)血糖控制:遵醫囑行胰島素治療,以穩定血糖水平;(2)血象監測:因放療可損傷患者正常細胞,因此在放療期間應密切監測患者血小板、周圍血液白細胞含量變化情況,一旦發現異常應暫停放療,并行對癥藥物及臨床治療,以免患者病情加劇[1];(3)心理護理:對于腫瘤患者來說,放療時間較長,且病情本身也增加了患者痛苦,易使患者出現焦躁、不安、恐懼等負面情緒,致使患者不愿意配合治療。因此,護理人員應及時采取對癥措施安撫患者情緒,以提高治療依從性;(4)放療護理:因放療可損傷患者皮膚、口腔,因此在放療期間應做好患者皮膚及口腔清潔工作,以免局部出現感染而加劇病情。
1.3 觀察指標
觀察對比兩組患者的護理效果、血糖及生活質量。護理效果分完全緩解、部分緩解、穩定及進展4個等級,總有效率=完全緩解率+部分緩解率+穩定率。
1.4 統計學方法
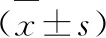
2 結果
2.1 兩組患者護理效果對比
實驗組患者總有效率86.96%高于對照組60.87%(P<0.05),差異存在統計學意義,見表1。

表1 兩組患者護理效果對比[n(%)]
2.2 兩組患者血糖及生活質量情況對比
兩組患者護理前空腹血糖、糖化血紅蛋白、生活質量評分相比,差異無統計學意義(P>0.05)。兩組患者護理后空腹血糖、糖化血紅蛋白、生活質量評分均好于護理前,且實驗組患者好于對照組(P<0.05),差異有統計學意義,見表2。

表2 兩組患者血糖及生活質量情況對比
3 討論
目前,惡性腫瘤依然是主要威脅人類健康與生命的疾病,臨床對于惡性腫瘤的相關研究也越來越深入。同時,隨著人們飲食結構的改變,糖尿病發病率越來越高。近年來,有研究發現,與非糖尿病人群相比,糖尿病合并惡性腫瘤發病率明顯升高。研究證實,這與糖尿病進展過程中患者體內胰島素水平過高,刺激細胞增殖密切相關。據統計,糖尿病患者較易合并肝癌、腎癌、胰腺癌、直腸癌、膀胱癌即肺癌等,且女性糖尿病患者易并發乳腺癌及子宮頸癌[2]。糖尿病合并腫瘤的主要原因為:糖尿病患者呈持續高血糖狀態,可抑制細胞呼吸,增加無氧酵解,損傷充分代償呼吸酶系統,使正常細胞轉為腫瘤細胞[3]。高血氧可氧化損傷DNA,一旦機體自我修復能力無法抗衡損傷時,即可導致腫瘤細胞無限增殖[4]。此外,胰島素產生的甘烷類中已知前列腺素E2和它的合成酶環氧合酶2均可功能活化腫瘤患者巨噬細胞或其他細胞,并充斥于炎癥組織,促進腫瘤生長[5]。同時,糖尿病患者多表現為肥胖,肥胖患者中的脂肪細胞因子也與腫瘤發生密切相關。除此以外,還存在遺傳、免疫功能紊亂、微量元素缺失等等諸多糖尿病可誘發腫瘤的因素有待臨床探究。因此,對于糖尿病患者來說,一旦并發腫瘤后,其高葡萄糖可促進腫瘤細胞增殖,加快腫瘤進程,甚至導致正常細胞不斷轉變為腫瘤細胞,而對于老年患者來說,因其自身機能退化、免疫力降低,可使腫瘤細胞不斷增殖,進而加劇病情,嚴重影響著患者生活質量。而臨床在對老年腫瘤合并糖尿病患者行放射治療時,還可增加患者死亡率,因此應予以患者適當的護理干預,以穩定患者血糖,控制病情發展,提高患者生活質量。本文研究中,行個性化護理干預的實驗組總有效率86.96%高于行常規治療的對照組60.87%(P<0.05),差異存在統計學意義。兩組患者護理后空腹血糖、糖化血紅蛋白、生活質量評分均好于護理前,且實驗組好于對照組(P<0.05),差異有統計學意義。由此可見,給予患者新型護理方式個性化護理能夠改善患者病情,提高患者生活質量,控制患者血糖。
綜上所述,將個性化護理應用于老年腫瘤合并糖尿病患者放射治療中利于患者病情控制及血糖穩定,并能夠改善患者生活質量,具有一定的臨床意義,值得臨床大力推廣及應用。

