建立結核感染T淋巴細胞斑點試驗陽性的縱隔淋巴結結核與Ⅰ/Ⅱ期結節病診斷模型初探
陳鳳芳 馬俊 黃勁 尹洪云 沙巍 楊光紅 馮永紅
結節病是一種病因不明的以多系統非干酪性肉芽腫為主要病理改變的疾病,幾乎可以影響身體的任何器官,常侵犯肺、淋巴結及皮膚等組織器官,而受累淋巴結主要是縱隔、肺門及淺表淋巴結。Ⅰ期結節病X線胸部攝影(簡稱“胸片”)表現為兩側肺門和(或)縱隔淋巴結腫大;Ⅱ期結節病表現為肺門和(或)縱隔淋巴結腫大,伴肺內浸潤[1]。縱隔淋巴結結核為結核分枝桿菌侵入縱隔內多組淋巴結引起的慢性疾病,胸片表現為右上縱隔(少數為雙側縱隔)旁呈弧形隆突的融合性淋巴結包塊影,鄰近常有播散性結核灶,影像學上容易與早期結節病混淆。此外,由于結節病和淋巴結結核同為肉芽腫性疾病[2],涂片陰性的縱隔淋巴結結核和Ⅰ/Ⅱ期結節病在早期臨床表現相似,組織病理學上結節病患者多表現為無干酪樣壞死但與增殖結核肉芽腫仍難以區分。結核感染T淋巴細胞斑點試驗(T-SPOT.TB)常用于結核分枝桿菌感染的診斷,具有較高的敏感度和特異度[3]。然而也有部分結節病患者T-SPOT.TB檢查結果為陽性,此時結節病容易誤診為結核病。
logistic回歸模型作為一種經典的分類算法,已被廣泛應用于危險因素分析與疾病預測等領域,是醫藥衛生領域研究常用的統計分析方法。近年來,越來越多的學者應用logistic回歸模型進行疾病的鑒別診斷[4-5]。邵建國等[6]建立了腹腔積液性質鑒別診斷的logistic 回歸模型,經受試者工作特征曲線(ROC)分析模型的敏感度為96.0%,特異度為98.1%,模型鑒別診斷效果較好。此外,王志剛等[7]建立了胃癌診斷的logistic回歸模型,模型的敏感度為72.0%,特異度為83%,準確率為76.4%,為臨床早期胃癌的診斷提供了幫助。本研究通過回顧性分析比較T-SPOT.TB檢查為陽性的縱隔淋巴結結核與Ⅰ/Ⅱ期結節病患者在常規實驗室檢測項目結果上的差異,希望采用logistic回歸分析建立有助于兩種疾病鑒別診斷的數學模型,為兩種疾病的鑒別診斷提供新的思路與方法。
對象和方法
一、研究對象
(一)患者來源
收集2013年1月至2018年12月上海市肺科醫院收治的T-SPOT.TB檢查陽性,且未接受過抗結核藥品及糖皮質激素治療的已確診(經胸部CT檢查和活檢組織病理學檢查確診)的100例縱隔淋巴結結核患者(縱隔淋巴結結核組)和50例結節病患者(結節病組;Ⅰ期結節病8例,Ⅱ期結節病42例)的臨床資料,在100例縱隔淋巴結結核患者中,男41例,女59例,平均年齡(54.36±11.15)歲;50例結節病患者中,男18例,女32例,平均年齡(54.56±9.51)歲。所有患者均排除吸煙飲酒史、輸血史、臨床數據不全者。
(二)診斷標準
1.縱隔淋巴結結核診斷標準:(1)有與肺結核患者密切接觸史;(2)結核菌素皮膚試驗強陽性;(3)胸片表現為縱隔/肺門淋巴結腫大,CT掃描顯示氣管與支氣管變形、移位;(4)淋巴結穿刺液中找到結核分枝桿菌;(5)支氣管鏡檢查淋巴結針吸、活檢組織病理檢查證實為結核。
2.Ⅰ/Ⅱ期結節病診斷標準:(1)所有活檢組織病理檢查顯示為非干酪性肉芽腫;(2)結合患者的臨床、影像學表現,以及血清學檢查、支氣管鏡檢查等排除產生類似組織學的其他疾病(結核病、寄生蟲病、真菌感染、腫瘤、血管炎等)[8]。目前結節病的分期還是20世紀60年代提出的根據胸片表現進行的Scadding分期[1],Ⅰ期:僅有雙肺門和(或)縱隔淋巴結腫大;Ⅱ期:雙肺門和(或)縱隔淋巴結腫大伴肺內浸潤影。此外,為排除并發潛伏性結核感染或肺結核的可能,所有結節病診斷都是臨床醫生根據影像學形態、活檢組織病理檢查結果(增殖肉芽腫性病變)、特殊染色(抗酸染色)未見特異性病原體,結合臨床及相關檢查,排除增殖性結核病灶后,診斷為結節病。
(三)縱隔淋巴結結核患者與Ⅰ/Ⅱ期結節病患者的臨床特征
兩組患者在性別、年齡方面差異均無統計學意義(檢驗值分別為χ2=0.349,t=0.109,P值均>0.05)。結節病患者的體質量指數(BMI)為24.88±2.82,高于縱隔淋巴結結核組(21.45±2.60),差異有統計學意義(t=6.636,P<0.05)。在臨床表現上,結節病患者較縱隔淋巴結結核患者更容易發生咳嗽,兩組患者間咳痰、胸痛、咯血、發熱等進行比較,差異均無統計學意義(P>0.05)(表1)。

表1 一般人口學特征及臨床表現在兩組患者中的統計分析
二、研究方法
采用回顧性研究方法,收集兩組患者的病史記錄,包括一般人口學特征(性別、年齡、BMI等);患者入院時的臨床癥狀(咳嗽、咳痰、胸痛、發熱等),根據文獻查詢收集相關實驗室檢測指標共11項[9-10],包括:白細胞計數(WBC)、中性粒細胞計數(Neu)、淋巴細胞計數(Lym)、單核細胞計數(Mon)、中性粒細胞與淋巴細胞比值(NLR)、C反應蛋白(CRP)、血紅細胞沉降率(ESR)、平均血小板體積(MPV)、血鈣、可溶性白細胞介素2受體(sIL-2R)和血清血管緊張素轉化酶(SACE)等。所有資料均為患者第一次入院治療前的檢測數據。
三、統計學處理

結 果
一、 實驗室檢查指標比較
對兩組患者的實驗室指標進行比較,結果顯示NLR、血鈣、sIL-2R在兩組患者中差異均無統計學意義(P值均>0.05),縱隔淋巴結結核組中WBC、Neu、Lym、Mon、CRP和ESR均高于結節病組,差異均有統計學意義(P值均<0.05),結節病組中SACE和MPV均高于縱隔淋巴結結核組,差異均有統計學意義(P值均<0.05)(表2)。
二、單項指標ROC曲線分析
通過ROC曲線分析上述差異有統計學意義的實驗室指標,其中SACE和ESR的AUC最大,分別為0.724和0.781。選取ROC曲線最靠左上方的點,分別計算SACE和ESR的敏感度和特異度,該結果對應的最大值為最佳臨界值,結果顯示,SACE與ESR的最佳臨界值分別為53.00 IU/L和31.00 mm/1 h。其中當SACE≥53.00 IU/L時,判斷為結節病,敏感度為52.0%,特異度為89.4%;當ESR≥31.00 mm/1 h時判斷為縱隔淋巴結結核,敏感度為67.4%,特異度為82.9%(表3)。

表3 各實驗室指標單獨診斷的ROC曲線分析
三、多因素二分類非條件logistic回歸分析
以疾病分類“縱隔淋巴結結核組=1,結節病組=0”為因變量,以單因素分析中差異有統計學意義的10項臨床指標作為自變量,進行多因素二分類非條件logistic回歸分析。結果顯示,SACE、ESR和Lym是兩類疾病鑒別相關的獨立因素,ESR和Lym越高患縱隔淋巴結結核的風險越高,SACE水平越高患結節病風險越高(P值均<0.05,表4)。

表4 縱隔淋巴結結核與結節病鑒別診斷的非條件logistic回歸分析
四、建立數學模型及評價模型診斷效率
根據3個獨立因素及其各自的回歸系數建立的數學模型為:logit(P)=-0.418-0.033×SACE+0.036×ESR+1.501×Lym,對數學模型進行ROC曲線分析,結果顯示,AUC為0.850(P<0.05,95%CI:0.773~0.927),以最大約登指數(0.633)對應的分界值為最佳臨界值(1.307),得出此點對應的敏感度為82.4%,特異度為80.9%,陽性似然比為4.314,陰性似然比為0.218,陽性預測值為88.6%,陰性預測值為71.7%(圖1)。
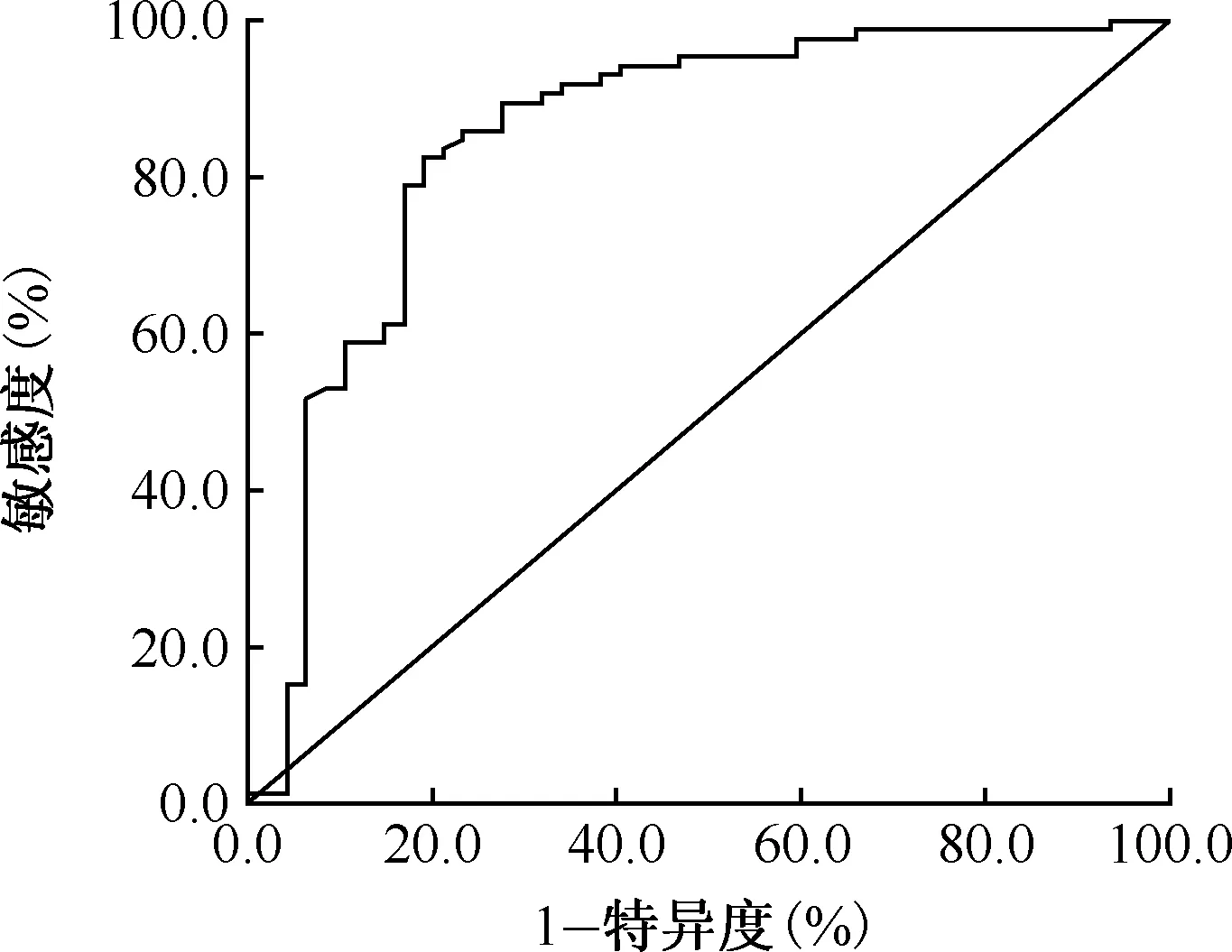
圖1 logistic回歸模型鑒別縱隔淋巴結結核與結節病的ROC曲線
討 論
在臨床上,典型的結節病及縱隔淋巴結結核鑒別起來比較容易,然而對一些不典型患者的鑒別診斷常常困擾臨床醫生,如增殖性結核,病理表現為非干酪樣壞死性肉芽腫,抗酸染色也呈陰性,與結節病極為相似,臨床鑒別較困難。在影像學方面,Ⅰ期/Ⅱ期結節病均有肺門及縱隔淋巴結腫大,易被誤診為縱隔淋巴結結核。由于二者治療方案完全不同,一旦誤診,將錯過疾病治療的最佳時期,降低臨床療效,增加患者的疾病負擔。在臨床實踐中,由于客觀條件的限制或“金標準” 診斷實施的有創性和風險性,并非適用于所有患者。這時臨床醫生需借助其他指標進行綜合判斷,然而依賴非特異性的單一指標進行判斷時,其鑒別診斷的敏感度和特異度往往受到不同程度的限制,如能應用統計學方法將各項指標聯合量化,可提高診斷的特異度和敏感度。本研究嘗試收集分析T-SPOT.TB檢測陽性的縱隔淋巴結結核患者及Ⅰ/Ⅱ期結節病患者的常規實驗室指標,期望利用logistic回歸模型擬合多診斷指標,建立新的聯合預測因子,為這兩種疾病的鑒別診斷提供一種新的思路和方法。
本研究將縱隔淋巴結結核與結節病鑒別診斷相關的11項臨床檢查指標進行單因素和多因素logistic 回歸分析,篩選出與鑒別兩種疾病相關的獨立因素,建立縱隔淋巴結結核與Ⅰ/Ⅱ期結節病的鑒別診斷模型。通過logistic回歸分析發現進入兩種疾病鑒別診斷模型的實驗室指標有SACE、ESR和Lym,現分別對這些實驗室指標進行分析。
SACE是由結節病肉芽腫中活化的巨噬細胞及上皮樣細胞分泌的,可以反映全身肉芽腫的負荷[11],可用于系統性結節病的診斷,也可作為衡量疾病活動性的指標,且與結節病病變范圍有一定相關性[12]。有文獻報道,SACE水平對結節病的診斷有一定的價值,其敏感度和特異度分別為41%~58%和84%~90%不等[13-14]。本研究通過對結節病組與縱隔淋巴結結核組間的SACE進行比較,發現結節病組中SACE水平高于縱隔淋巴結結核組,ROC曲線分析結果顯示SACE對這兩種疾病鑒別診斷的敏感度為52.0%,特異度為89.4%,AUC為0.724,表明SACE對早期不典型結節病和縱隔淋巴結結核的鑒別診斷有一定的診斷效能。
ESR為炎性疾病的非特異性指標,可反映全身炎癥狀態[15]。ESR結果是由受檢血樣中紅細胞形成緡錢狀的速度決定的,血液中的反應物越多,紅細胞形成緡錢狀越快,ESR也就相應的越快。ESR對感染具有較好的敏感度,但特異度不高[9],多種疾病如感染性疾病、結締組織病、膠原性疾病、組織損傷及惡性腫瘤等均可導致ESR升高,本研究通過比較ESR在縱隔淋巴結結核與結節病中的差異,發現縱隔淋巴結結核組中ESR高于結節病組,通過ROC曲線分析發現ESR對兩組疾病間的鑒別有一定的輔助作用,AUC值為0.781,這將為臨床診療提供一定的啟示。
在結節病中,T淋巴細胞被激活并從外周血轉移到受影響的組織,導致一種相對的淋巴細胞(T細胞)減少[16]。有研究表明,淋巴細胞減少可作為結節病相關疾病診斷的參考標準[17];Jones等[18]對葡萄膜炎結節病 (SAU)患者與其他類型葡萄膜炎患者進行分析,發現淋巴細胞明顯減少(<1.0×109/L)是新發葡萄膜炎結節病的獨立預測因子。Sweiss等[19]的另一項研究報告了結節病患者外周血中淋巴細胞明顯減少,這與嚴重的疾病表現相關,與治療無關。本研究結果顯示,結節病組中Lym低于縱隔淋巴結結核組,淋巴細胞數少,患結節病的危險性相對更大,但通過ROC曲線分析顯示,淋巴細胞數對兩種疾病鑒別診斷的AUC值僅為0.627,對兩種疾病的鑒別診斷效能較低。
本研究通過對臨床病例進行回顧性研究,經單因素分析篩選出對結節病與縱隔淋巴結結核鑒別診斷有意義的實驗室指標,再通過多因素logistic回歸分析創建數學診斷模型。但要注意的是,并不是所有分組比較分析有明顯差異的指標都能在logistic回歸方程中應用。
經多因素logistic回歸分析得到的3個獨立因素及其回歸系數建立的logistic回歸模型為:logit(P)=-0.418-0.033×SACE+0.036×ESR+1.501×Lym,通過ROC曲線對其診斷效能進行分析,得出該數學模型對縱隔淋巴結結核與Ⅰ/Ⅱ期結節病的鑒別診斷效能為0.850,敏感度為82.4%,特異度為80.9%;雖然敏感度低于Du等[20]通過瘦素(leptin)、細胞間黏附分子-1(ICAM-1)和BMI得到的鑒別結節病與結核病的回歸方程的敏感度(90.9%),但是其特異度和AUC值相對該研究的特異度(64.4%)和AUC(0.837)結果要好,表明該診斷模型在判斷T-SPOT.TB檢查為陽性的縱隔淋巴結結核與早期結節病時具有一定的臨床使用價值。
綜上所述,本研究嘗試采用常規臨床免疫和生化檢測指標建立的診斷模型對T-SPOT.TB檢測陽性的縱隔淋巴結結核與Ⅰ/Ⅱ期結節病鑒別診斷的敏感度和特異度均達到80% 以上,有較好的診斷效能,這些指標容易獲得,能夠為臨床醫生在兩種疾病的鑒別診斷上提供新的思路與方法。未來進一步增加研究的樣本量、篩選更多的臨床指標,有可能會進一步提高診斷兩種疾病的特異度和敏感度,找到真正適用于臨床的聯合診斷模型和方法。

