經皮椎間孔鏡下側后路減壓術對老年性腰椎管狹窄癥治療效果分析
羅萬榮 胡廣詢(通訊作者) 易偉宏 王爾天 賴偉群
(華中科技大學協和深圳醫院骨二科 廣東 深圳 518052)
老年性腰椎管狹窄癥多表現為腰腿疼痛、行走困難、雙下肢無力等癥狀,病情嚴重時甚至造成生活自理能力喪失,嚴重影響生活質量[1-2]。隨著我國人口老齡化的日益嚴重,本病的患病率呈明顯上升趨勢。手術是治療老年性腰椎管狹窄癥的主要手段,但傳統手術時間較長,對機體造成的創傷大、失血量多、恢復時間延長,且術后疼痛感強,部分患者難以耐受,效果欠佳[3-4]。隨著微創脊柱外科技術和顯微外科技術的不斷發展、完善,經皮椎間孔鏡下側后路減壓術逐漸應用于臨床,可有效改善傳統手術的不足,縮短術后恢復時間。為此,本研究選取2017 年3 月—2019 年7 月就診于我院的98 例老年性腰椎管狹窄癥患者,旨在分析對老年性腰椎管狹窄癥患者使用經皮椎間孔鏡下側后路減壓術治療效果。現報道如下:
1.資料與方法
1.1 一般資料
選取我院于2017 年3 月—2019 年7 月收治的老年性腰椎管狹窄癥患者98 例。研究獲得倫理委員會審核批準。按隨機數字表法將患者分為兩組,各49 例。A 組女20 例,男29 例;年齡60 ~82 歲,平均年齡(66.68±2.48)歲;病程1 ~15 年,平均病程(5.24±1.23)年。B 組女22 例,男27 例;年齡62 ~81 歲,平均年齡(66.75±2.50)歲;病程2 ~14 年,平均病程(5.19±1.18)年。對比兩組性別、年齡等資料,差異無統計學意義(P>0.05)。
1.2 入選標準
①納入標準:經MRI、CT 等檢查確診為腰椎管狹窄癥;年齡≥60 歲;經正規非手術治療一個月無效者;簽署知情同意書;凝血功能正常。②排除標準:以中央型狹窄為主或多節段狹窄;椎間不穩、腰椎滑脫;血液系統疾病;肝、腎等重要臟器功能不全;惡性腫瘤;不耐受麻醉、手術。
1.3 方法
A 組行經皮椎間孔鏡下側后路減壓術:取俯臥位,在C 臂機透視下確認目標間隙,L5S1 取髂嵴最高點連線水平線中點向外12.5cm 左右處為穿刺點(穿刺點棘突中線的距離根據患者胖瘦程度決定),L4、5 取L4 椎體下緣水平線中點向外11.5cm 左右處。取18G 穿刺針穿刺,將調配1%利多卡因(10ml)+0.75%羅哌卡因(5ml)+0.9%生理鹽水(30ml)沿穿刺方向局部浸潤后到關節突周圍,將導絲沿穿刺針插入上關節突,以其為中心,做一切口,長度約為0.8cm,將3 級擴張管沿導絲逐級插入。C 臂機下確認位置滿意后,將導管拔除,用3 級環鋸逐級打磨,將椎間孔擴大,將7.5mm 保護套管置入質椎間孔,位置滿意后,將椎間孔鏡置入,調整工作通道對椎管探查,將突出的髓核用髓核鉗摘除,顯露神經根,可見神經根隨硬脊膜搏動、最后射頻消融纖維環,完成后行神經根管和纖維環成形術。對于椎間孔、側隱窩狹窄明顯者,行椎間孔成形切除部分上關節突,并處理好周圍部分黃韌帶與增生的骨贅,用低溫等離子射頻消融止血,硬膜囊搏動出現、神經根松弛表示手術完成,將工作套管移除,關閉切口。B 組行傳統手術:全麻后取俯臥位,C 臂機下透視定位,取后正中入路切口,以病變椎間隙為中心做7 ~15cm 切口,椎板外將骶棘肌剝離,分離顯露椎板關節突和病變節段棘突。C 臂機下明確螺釘位置、方向與長度滿意后,擰入螺釘。完成后,對患者行病變椎板、椎體棘突切除減壓術,安裝融合器,將側隱窩擴大,對于黃韌帶明顯增厚者,需將黃韌帶切除。沖洗切口,確認無出血點后,留置負壓引流管,縫合切口。
1.4 觀察指標
①對比兩組手術用時、術中失血量、住院時間等圍術期相關指標。②使用視覺模擬評分法(Visual analogue scale,VAS)評估兩組術前、術后24h 疼痛程度,總分為10 分,分值越高者,疼痛程度越嚴重。③Oswestry 功能障礙指數(Oswestry Dability Index,ODI)評估兩組術前、術后6 個月功能障礙程度,其包括行走、站立、坐立、提舉重物、腰痛程度、睡眠狀況、個人生活料理等,共10 項,每項分值為0 ~5 分,分值越高者,功能障礙程度越低。
1.5 統計學方法
數據采用SPSS21.0統計學軟件分析處理,計數資料采用率(%)表示,行χ2檢驗,計量資料用均數±標準差(±s)表示,行t檢驗,P<0.05 為差異有統計學意義。
2.結果
2.1 圍術期相關指標
A 組 術 中 失 血 量 低 于B 組[(12.54±2.68)ml vs(200.48±20.31)ml],住院時間、手術用時短于B組[(4.23±1.24)d vs(9.24±3.21)d,(60.09±16.15)min vs(90.24±22.65)min],差異有統計學意義(P<0.05),見表1。
表1 兩組圍術期相關指標對比(±s)
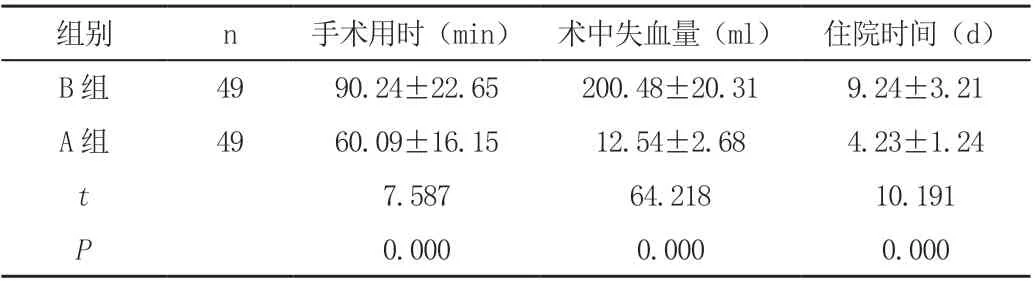
表1 兩組圍術期相關指標對比(±s)
組別 n 手術用時(min) 術中失血量(ml) 住院時間(d)B 組 49 90.24±22.65 200.48±20.31 9.24±3.21 A 組 49 60.09±16.15 12.54±2.68 4.23±1.24 t 7.587 64.218 10.191 0.000 0.000 0.000 P
2.2 疼痛程度
術前,兩組VAS 評分對比,差異無統計學意義(P>0.05),術后24d 兩組VAS 評分較術前均明顯下降,A 組VAS 評分低于B組[(2.26±0.81)分vs(6.52±0.91)分],差異有統計學意義(P<0.05),見表2。
表2 兩組VAS 評分對比(±s,分)
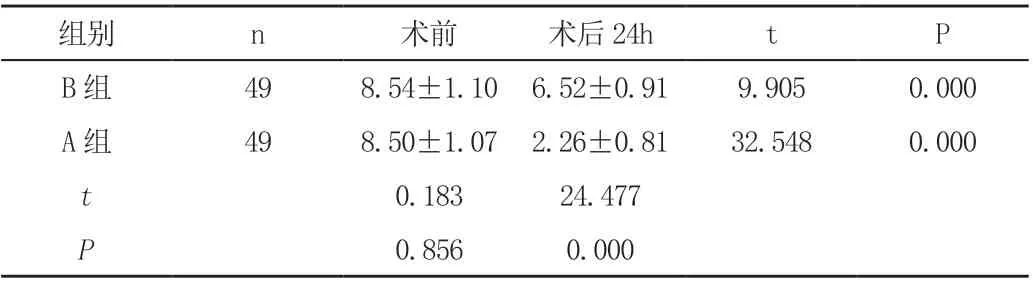
表2 兩組VAS 評分對比(±s,分)
組別 n 術前 術后24h t P B 組 49 8.54±1.10 6.52±0.91 9.905 0.000 A 組 49 8.50±1.07 2.26±0.81 32.54 0.183 24.477 0.856 0.000 8 0.000 t P
2.3 功能障礙程度
兩組ODI 評分于術前比較,差異無統計學意義(P>0.05),術后6 個月兩組ODI 評分較術前均明顯下降,A 組低于ODI 評分B 組[(11.05±3.52)分vs(19.42±2.59)分],差異有統計學意義(P<0.05),見表3。
表3 兩組ODI 評分對比(±s,分)
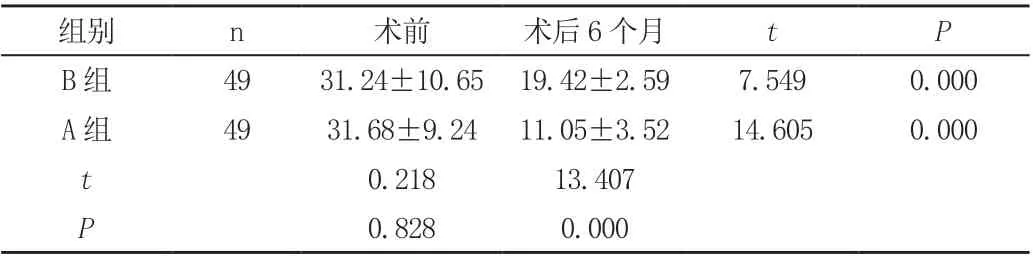
表3 兩組ODI 評分對比(±s,分)
組別 n 術前 術后6 個月 t P B 組 49 31.24±10.65 19.42±2.59 7.549 0.000 A 組 49 31.68±9.24 11.05±3.52 0.218 13.407 0.828 0.000 14.605 0.000 t P
3.討論
老年性腰椎管狹窄癥是導致老年人出現腰痛及下肢麻木、疼痛以及間隙性跛行等癥狀的常見疾病之一,若不及時接受治療,隨著病情嚴重可影響患者的行走能力,降低生活質量[5-6]。隨著生活水平的提高,對治療要求已不僅滿足于單純解除痛苦,更多為希望日常生活能力得以恢復,提高生活質量。傳統開放手術是治療本病的常用手段,但創傷較大、失血量多、并會破壞腰椎賴以維持平衡的解剖結構,不利于術后恢復[7]。
經皮椎間孔鏡下側后路減壓術是內鏡與傳統外科椎間盤摘除術有機結合的脊柱外科微創術式,逐漸應用于老年性腰椎管狹窄癥治療[8]。本研究中,A 組術中失血量、VAS 評分、ODI 評分低于B 組,手術用時、住院時間短于B 組,提示經皮椎間孔鏡下側后路減壓術治療效果更佳。經皮椎間孔鏡下側后路減壓術皮膚切口僅為0.8cm,無需對大范圍剝離肌肉組織、椎板切除、關節突切除,不會加重節段不穩,避免患者術后發生下腰痛。在椎間孔鏡下實施神經根管擴大成形術和腰椎髓核摘除術,可在防止切除椎板、關節突前提下,解除神經根管對神經根行走段的壓迫,促進患者病情恢復[9-11]。經皮椎間孔鏡下側后路減壓術在內窺鏡下觀察髓核、棘突神經根和骨組織增生等情況,能夠提高手術切除效果,防止術后出現神經組織粘連,防止發生并發癥,且術后一天便能正常行走,一個月后可恢復正常體育鍛煉與正常工作,恢復較快[12-13]。
綜上所述,對老年性腰椎管狹窄癥患者實施經皮椎間孔鏡下側后路減壓術治療具有手術創傷小、失血量少、疼痛輕、恢復快等優勢,可有效改善術后腰腿功能,提高生活質量。

