186 例孕產婦心理健康狀況調查
陶潔
(上海市胸科醫院 上海 200032)
妊娠和分娩的生理過程給婦女帶來的應激反應從身體到心理上都有復雜的體現,若有夫妻關系不和諧、婆媳關系差、工作壓力大等外界因素影響,會給孕產婦心理帶來更大的不適應。根據研究表明[1],孕產婦心理不適應常體現為憂郁、傷心、 焦慮、易怒甚至抑郁等。孕產婦不健康的心理狀況不僅會影響自身健康,比如流產、乳汁分泌障礙、產后出血、產后抑郁等[2],還會給胎兒和新生兒身心健康造成嚴重的負面影響[3-4]。現就2018 年1 月—2019 年10 月來我院產科門診及住院待產的妊娠婦女186 例進行研究,分析孕產婦心理健康狀況,為孕期婦女的心理狀況護理提供一定的參考依據。
1.資料和方法
1.1 一般資料
以2018 年1 月—2019 年10 月間來我院產科門診及住院待產的186 例孕期婦女作為研究對象,取得本人及家屬的知情同意,并自愿參與本次調查。納入標準:年齡滿18 周歲;智力正常,有基本的閱讀和理解能力,可獨立完成答卷調查;無其他器質性疾病及妊娠合并癥;既往無精神病病史。
1.2 調查量表
調查工具由自制調查問卷、一般心理健康問卷(GHQ-12)、焦慮自評量表(SAS)組成的復合問卷。
①自制調查問卷:包括孕產婦姓名、編號、年齡;孕次、產次;異常孕史及流產史等。
②一般心理健康問卷及評分標準:其包括12 個項目,根據WHO 評分標準,總得分取值在0 ~12 分之間,GHQ-12 標準分的切分值為3 分,得分越高提示心理疾病可能性越大,反之越小。此次調查將CHQ >3 分的患者定義為陽性。
③焦慮自評量表及評分標準:SAS 主要評定癥狀出現的頻度,其包括20 個項目,采用4 級評分,其中有5 個項目為反向評分題,總粗分乘以1.25 取整可得到標準總分。SAS 標準分的分界值為50 分,分值越高焦慮傾向越明顯,反之越小。此次調查將SAS >50 分的患者定義為焦慮傾向。
在流行病學和心理學專家的指導和建議下,初步制定問卷方案和內容后,進行一次試驗,根據試驗過程中發現的問題和試驗結果進行了相關修正,得到最終調查問卷。
1.3 調查方法
①統一培訓調查員,采用同一標準進行面對面訪問調查。
②調查前由調查員詳細解釋調查的目的,并充分調查項目的方法和填寫要求。
③充分核實問卷內容與病歷信息,篩選符合標準的研究對象。
2.結果
本研究在2018 年1 月—2019 年10 月期間,對本院產科門診及住院待產的孕期婦女進行問卷調查,共納入與完成有效調查問卷186 例。
2.1 一般情況
調查對象年齡范圍在19 ~45 歲之間, 平均年齡為(27.82±4.23)歲,小于35 歲151 例,大于等于35 歲35 例。其中初產婦109 例,占58.60%,經產婦77 例,占41.4%。有異常孕史或流產史的孕產婦17 例,占9.14%,無異常孕史或流產史的孕產婦169 例,占90.86%。
2.2 待產年齡對孕產婦心理狀況的影響
低齡孕產婦組(<35 歲)GHQ 陽性率21.85%,高齡孕產婦組(≥35 歲)GHQ 陽性率54.29%,兩組間差異具有統計學意義(χ2=14.824,P<0.05);低齡孕產婦組(<35 歲)焦慮傾向陽性率25.17%,高齡孕產婦組(≥35 歲)焦慮傾向陽性率60%,兩組間差異具有統計學意義(χ2=15.927,P<0.05)。具體數據見表1 和表2。
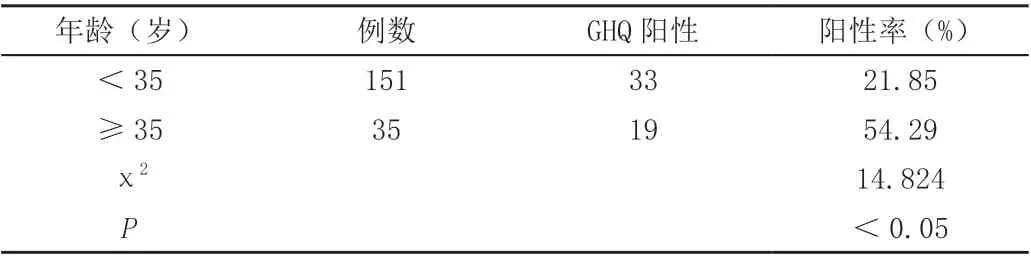
表1 不同產齡孕產婦的一般心理健康狀況

表2 不同產齡孕產婦的焦慮傾向狀況
2.3 孕產次數對孕產婦心理狀況的影響
初產婦組GHQ 陽性率75.23%,經產婦組GHQ 陽性率40.26%,兩組間差異具有統計學意義(χ2=23.143,P<0.05);初產婦組焦慮傾向陽性率72.48%,經產婦組焦慮傾向陽性率46.75%,兩組間差異具有統計學意義(χ2=12.652,P<0.05)。具體數據見表3 和表4。
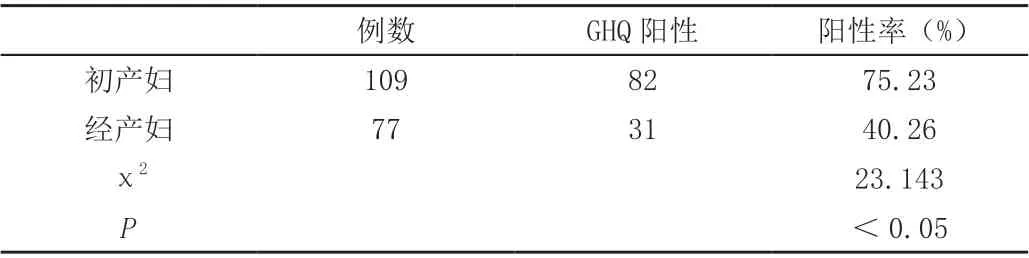
表3 不同孕產次數孕產婦的一般心理健康狀況

表4 不同孕產次數孕產婦的焦慮傾向狀況
2.4 異常孕史和流產史對孕產婦心理狀況的影響
將有異常孕史或流產史孕產婦設為甲組,無異常孕史和流產史設為乙組。甲組GHQ 陽性率64.71%,乙組陽性率24.26%,兩組間差異具有統計學意義(χ2=12.534,P<0.05)。甲組焦慮傾向陽性率58.82%,乙組焦慮傾向陽性率28.99%,兩組間差異具有統計學意義(χ2=6.354,P<0.05)。具體數據見表5 和表6。

表5 不同孕史孕產婦的一般心理健康狀況

表6 不同孕史孕產婦的焦慮傾向狀況
3.討論
婦女在妊娠期間,體內雌孕激素、甲狀腺激素、皮質醇等激素水平變化顯著,對孕產婦腦部活動的影響至關重要[5]。孕產婦從懷孕到分娩需要經歷很長一段時間,期間和社交減少、缺乏一定的社會支持,對于產后體型變化敏感,對自身身體健康的擔憂,對分娩期待和恐懼的交替心理,對胎兒健康情況的憂慮,對產后夫妻關系的顧慮,以及身份轉變的不適應等,都會給孕產婦帶來不同程度的焦慮情緒[6]。這使得孕產婦焦慮情緒和不健康的心理狀況顯著高于全國常模,對孕產婦自身、胎兒及新生兒身心健康、孕產婦家庭都會帶來嚴重的不良影響。
表1 和表2 的數據顯示,高齡孕產婦(≥35 歲)的一般心理狀態更差,焦慮傾向更明顯,可能原因在于高齡產婦本身身體素質較差,對能否順利生產以及胎兒的健康與否更加擔心。表3 和表4 的數據顯示,初產婦的一般心理狀態更差,焦慮傾向更明顯,可能原因在于初產婦無生育相關經驗,對生產的疼痛、產后的恢復、如何正確育兒等方面更擔心,對如何轉化為為母親這一角色更為焦慮。表5 和表6 顯示,有異常孕史或流產史的孕產婦在上述兩項指標上也顯示出劣勢,可能原因在于這類孕產婦之前的經歷使她們對胎兒的重視程度更高、孕期也更容易朝不好的方面遐想,對未來能否再次受孕也更加擔憂。
研究表明[7],根據孕產婦產前的心理狀況可以推斷和估計孕產婦產后抑郁情緒的發生概率,孕婦的自我效能感在妊娠壓力對產前抑郁的影響中起到部分中介作用,對妊娠期婦女的心理護理應以減輕妊娠壓力為導向,以自我效能理論為基礎,通過提高孕婦的保健知識和自我認知水平,來全面改善孕婦的心理健康狀況。早期發現孕產婦不健康心理狀況可以早期干預,但是,孕產婦自覺心理狀況出現問題時,想向外界尋求幫助卻普遍存在困難和阻礙,為此,我們可以采取一定的干預措施:①醫護人員需要對孕產婦,特別是初產婦或者高危孕產婦,及時積極的開展心理護理,第一時間讓孕產婦保持安全感,調整良好心態,同時和孕產婦家屬溝通,提高家屬對于孕產婦心理護理的重視,讓家屬對孕產婦多關心,更加呵護,協助消除孕產婦焦慮情緒[8]。②在對孕產婦進行相關檢查、操作過程中,盡可能輕柔熟練,避免增加孕產婦在妊娠和分娩過程中產生的負面影響,對于不同情況的孕產婦,采用不同的醫護措施。③醫務人員還需向孕產婦宣傳妊娠和分娩的相關知識,讓孕產婦知道妊娠和分娩過程中的正常生理現象,學習正確分娩技巧,從而消除對妊娠和分娩的恐懼。④讓孕產婦掌握胎兒、新生兒相關健康知識,做好產前產后育兒的準備,減少對胎兒、新生兒身心健康的擔憂[9]。⑤補充性服用葉酸、維生素等營養素,減少特殊生理時期的生理反應[10]。⑥合理調節孕產婦飲食,肥胖不僅對孕產婦身體健康有不良影響,還和孕產婦產生抑郁情緒呈正相關。
綜上所述,高齡孕產婦、初產婦、有異常孕史或流產史的孕產婦的一般心理健康狀態更差、焦慮傾向更明顯,臨床醫務工作者需要及時采取心理干預措施,將孕產婦心理健康防護貫穿整個妊娠期。

