胃大部切除術治療胃十二指腸潰瘍大出血的效果分析
張鵬
胃十二指腸潰瘍大出血作為目前臨床十分常見的一種危重癥,一些病情嚴重的患者需要實施外科手術治療[1]。因此切除出血的潰瘍灶是避免出血的最有效形式,基于這一目的,本研究納入2017年3月~2019年10月收治的胃十二指腸潰瘍大出血患者70例,評定胃十二指腸潰瘍大出血患者行胃大部切除術治療的有效性。
1 資料與方法
1.1 一般資料 選取2017年3月~2019年10月本院收治的70例胃十二指腸潰瘍大出血患者,通過隨機數字表法分為研究組和對照組,各35例。研究組中,男21例,女14例;年齡18~78 歲,平均年齡(51.60±18.65)歲;胃十二指腸潰瘍病程15 d~30年,平均病程(6.52±10.20)年。對照組中,男20例,女15例;年齡19~76 歲,平均年齡(51.61±16.64)歲;胃十二指腸潰瘍病程16 d~28年,平均病程(6.54±9.22)年。兩組一般資料比較差異無統計學意義(P>0.05),具有可比性。本次研究患者和家屬均知情,同時研究的所有流程滿足倫理委員會標準。診斷標準:①排柏油樣大便或者突發大嘔血[2];②既往潰瘍病史或者檢查確診;③黑便顏色鮮紅。納入標準:①患者的基礎情況良好,符合手術標準;②潰瘍穿孔時間<0.5 d,無嚴重腹腔感染。排除標準:①肝腎功能障礙;②心臟疾病。
1.2 方法 對照組行常規修補術治療,全身麻醉處理后絲線間斷全層縫合穿孔位置后應用大網膜覆蓋固定,對腹腔沖洗,清理腹腔滲出液,放置腹腔引流。手術后進行胃腸減壓,應用抗生素、制酸劑,保持水電解質的穩定。進食正常后行質子泵抑制劑抑酸。研究組行胃大部切除術治療,常規吸氧,補充血容量、鎮靜等基礎處理后根據病情擇期或者急診手術處理。均應用Billroth Ⅱ式,也就是切除遠端胃后縫合關閉十二指腸殘端,殘胃及上端空腸端側吻合。
1.3 觀察指標及判定標準 手術后進行門診、電話等常規隨訪。隨訪包含切口感染、內鏡潰瘍復發、潰瘍癥狀復發及潰瘍反應復發。潰瘍反應復發依據Visick分級標準[3],其中Ⅰ級為無癥狀[4];Ⅱ級為存在輕度反應,不需要處理;Ⅲ級為存在反應,需要進行內科治療;Ⅳ級為潰瘍復發或者存在嚴重反應。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差(±s) 表示,采用t 檢驗;計數資料以率(%)表示,采用χ2檢驗。等級計數資料采用秩和檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 兩組術后隨訪情況比較 研究組切口感染率2.86%、內鏡潰瘍復發率0 和潰瘍癥狀復發率14.29%均低于對照組的20.00%、11.43%、37.14%,差異有統計學意義(P<0.05)。見表1。
2.2 兩組術后Visick 分級情況比較 研究組術后Visick 分級優于對照組,差異有統計學意義(P<0.05)。見表2。
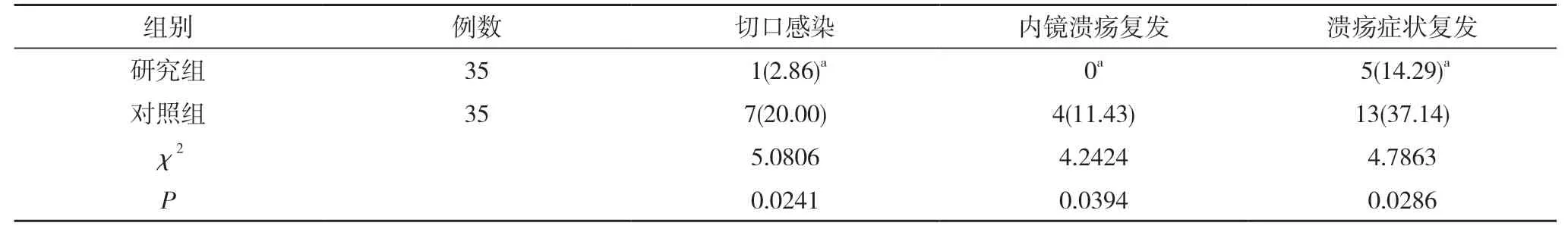
表1 兩組術后隨訪情況比較[n(%)]
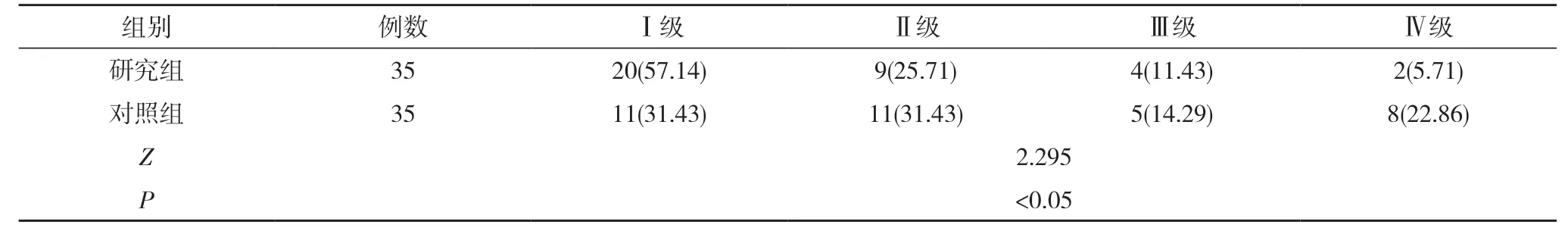
表2 兩組術后Visick 分級情況比較[n(%)]
3 討論
胃十二指腸潰瘍大出血[5]是上消化道大出血中最多見的因素,臨床所占幾率高達50.00%[6]。患者多存在嘔血、柏油樣黑便反應,導致紅血球、血紅蛋白、血細胞比容的降低,脈率加快且血壓降低,導致休克前期反應或者休克狀態的形成[7]。外科手術應用于胃十二指腸潰瘍大出血中,具有較高的臨床治療效果,能夠提升患者生命質量,挽救患者生命安全,因此目前來看外科手術是治療胃十二指腸潰瘍大出血的關鍵形式[8]。
根據以往研究分析,胃切除術后再次出現大出血的因素主要與病灶查找不細致及手術操作有所關聯[9]。但是在醫學技術的不斷發展和創新下,因手術人員技術缺少實踐經驗,造成出血發生率有所降低。手術前患者病程較長,胃腸黏膜屏障受損,出血點較多,所以手術過程中出血點容易遺漏,造成止血不徹底[10]。
胃十二指腸潰瘍大出血手術多采用穿孔修補手術、胃大部切除術和穿孔修補聯合迷走神經切斷術[11]。常規理論認為只要胃酸保持平衡就不會出現潰瘍,因此長時間以來對胃十二指腸潰瘍大出血的治療著重點為胃大部切除[12,13]。通過本次研究結果顯示,研究組切口感染率2.86%、內鏡潰瘍復發率0 和潰瘍癥狀復發率14.29%均低于對照組的20.00%、11.43%、37.14%,差異有統計學意義(P<0.05)。研究組術后Visick 分級優于對照組,差異有統計學意義(P<0.05)。
綜上所述,胃大部切除術治療胃十二指腸潰瘍大出血的效果較佳,可有效降低切口感染率、內鏡潰瘍復發率和潰瘍癥狀復發率。

