研究脊柱骨折脫位合并脊髓損傷的早期治療方法及治療效果
柳志澤
脊柱骨折脫位在骨科疾病中發生率較高,由于脊柱結構比較復雜,相關組織較多,大部分脊柱骨折脫位患者均伴有脊髓損傷情況,此類情況的發生不僅會影響到患者的治療效果,甚至會增加患者治療后殘疾的發生率[1],可見脊髓損傷的修復治療對于患者疾病康復質量的提升有非常重要的作用,隨著相關研究的不斷深入,治療效果也有所提升。基于此,選取2017年10月~2018年10月本院160例脊柱骨折脫位合并脊髓損傷患者作為研究對象,探究脊柱骨折脫位合并脊髓損傷早期治療的措施以及治療效果。
1 資料與方法
1.1 一般資料 選取2017年10月~2018年10月本院160例脊柱骨折脫位合并脊髓損傷患者作為研究對象,其中男95例,女65例;年齡最小19 歲,最大64 歲,平均年齡(32.6±15.2)歲;交通事故致傷患者70例,高空墜落致傷患者50例,運動不佳致傷患者6例,跌倒致傷患者34例;骨折位置:頸椎骨折患者65例,胸腰段骨折患者65例,胸椎骨折患者30例;Frankel分級:A 級患者23例,B 級患者52例,C 級患者50例,D 級患者35例,E 級患者0例;患者受傷至入院時間3~17 h,平均時間(9.3±5.2)h;患者均符合脊柱骨折脫位合并脊髓損傷的診斷要求[2];患者均無意識障礙或者精神異常情況;患者均無抑郁或者焦慮癥疾病史;患者均無重要臟器系統功能性疾病;患者均無藥物或者食物過敏情況;患者均無軀體功能疾病史;患者及家屬對本次治療措施、研究目的以及參與要求均完全知曉,且自愿配合;本次研究已經獲得本院倫理委員會批準。
1.2 方法 患者入院后8 h 內盡早通過靜脈滴注大劑量地塞米松(上海通用藥業股份有限公司,國藥準字H31021399)10~30 mg,連續使用3 d,明確創傷情況后制定手術治療方案,使用頸托、顱骨牽引以及Halo 架等將骨折部位進行固定,根據患者的實際情況進行對癥手術治療。患者手術治療后均需要確保臥床休養,叮囑患者家屬定時輔助患者進行翻身,避免出現壓迫性損傷,手術后使用地塞米松及阿奇霉素(石藥集團歐意藥業有限公司,國藥準字H20041032)進行術后促康復治療,用藥方式為靜脈滴注,地塞米松給藥時間為3~5 d,阿奇霉素給藥時間為14 d。患者手術后3 d 起可根據實際情況指導其開展各項術后康復治療。對患者進行為期1年的隨訪。
1.3 觀察指標及判定標準
1.3.1 治療前后脊髓神經功能分級情況 使用神經功能Frankel 分級表對患者治療前后脊髓神經功能情況進行評定[3],分為A、B、C、D、E 級。
1.3.2 治療效果 判定標準根據患者治療后神經功能恢復情況進行判定。患者治療后神經功能恢復正常或者Frankel 分級為E 級的為優;患者治療后Frankel 分級結果由A、B、C 級調整到D 級為良;患者治療后神經功能水平與治療前相比有所改善,但是未達到C級判定為可;患者治療后神經功能缺損情況未見好轉甚至有所加重為差[4]。優良率=(優+良)/總例數×100%。
1.3.3 治療前后焦慮以及抑郁評分情況 使用焦慮自評量表和抑郁自評量表對患者治療前后的焦慮以及抑郁情況進行評定對比。
1.4 統計學方法 采用SPSS22.0 統計學軟件進行數據統計分析。計量資料以均數±標準差(±s)表示;等級計數資料采用秩和檢驗。P<0.05 表示差異具有統計學意義。
2 結果
2.1 治療前后脊髓神經功能分級情況對比 治療后,患者脊髓神經功能優于治療前,差異有統計學意義(P<0.05)。見表1。
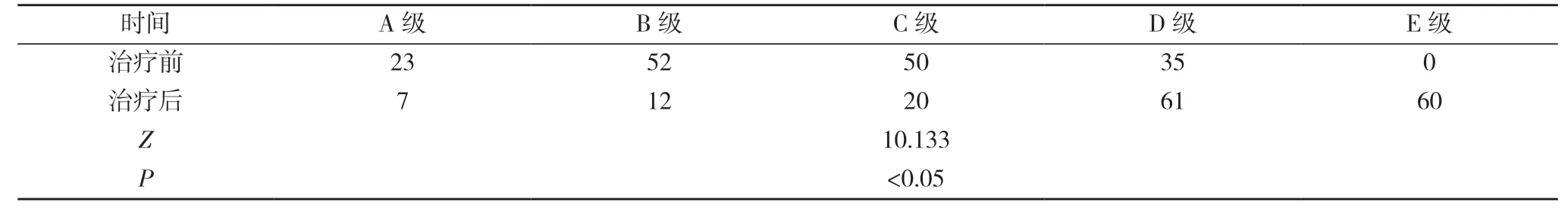
表1 160例患者治療前后脊髓神經功能分級情況對比(n)
2.2 治療效果 160例患者中,治療優70例,良68例,可15例,差7例,優良率為86.25%。
2.3 治療前后焦慮及抑郁評分對比 治療后,患者焦慮評分、抑郁評分均低于治療前,差異有統計學意義(P<0.05)。見表2。
表2 160例患者治療前后焦慮及抑郁評分對比(±s,分)

表2 160例患者治療前后焦慮及抑郁評分對比(±s,分)
注:與治療前對比,aP<0.05
3 討論
隨著社會環境以及交通環境的不斷變化,工業產業的不斷擴大,脊柱損傷疾病的發病率也在逐漸上升,由于脊柱部位包含的神經組織比較多,組織結構也比較復雜,受創后病情變化性較大,治療難度也比較大[5]。脊柱創傷是外科疾病中較為常見的一種,常見的創傷組織主要是脊髓結構以及脊柱軟組織,致傷因素主要是外力作用,病情發展速度比較快,如未能及時進行治療很容易出現神經功能損傷,導致患者癱瘓或者死亡。脊髓原發性損傷情況與患者受傷原因以及受傷程度等均有關系,是脊柱骨折脫位并發癥中發生率較高的一種,如未能及時進行治療,受損部位以下部分肢體很容易出現功能性障礙。脊柱骨折的患病原因主要是外力創傷,常見的主要有交通事故、高空墜落以及跌倒等,患者受傷后需要全面監測患者各項生命體征,判斷患者脊髓損傷情況,并及時進行判斷和處理,為患者制定適合的治療方案。脊柱骨折脫位合并脊髓損傷患者明顯可見外部創傷,患者患病后脊柱骨折部位明顯可見棘突骨和皮下淤血情況,受傷部位可見局部疼痛癥狀,疼痛類型主要為壓痛和叩擊痛,且會合并感覺功能喪失以及運動功能下降等情況,患者會出現完全或者不完全性的癱瘓。脊髓創傷對患者造成嚴重的潛在傷害,主要是由于其持續脊髓壓迫、初始損傷以及脊柱不穩定等。臨床治療中需要根據患者的實際情況及時對脊柱部位進行減壓處理,對患者死亡邊緣神經細胞進行挽救和保護,確保手術效果以及安全性,降低患者并發癥的發生。
本次研究中,治療后,患者脊髓神經功能水平優于治療前,差異有統計學意義(P<0.05)。160例患者中,治療優70例,良68例,可15例,差7例,優良率為86.25%。由此可見,脊柱骨折脫位合并脊髓損傷患者受傷后及時制定適合的治療方案,開展各項手術治療對于患者脊髓神經功能的改善有非常重要的作用,能夠糾正脊椎管畸形情況,緩解脊髓創傷后的壓迫情況,促進患者脊髓組織中血液的循環和供應,對于脊髓神經白質傳導功能的恢復也有促進作用,同時能夠確保骨折階段損傷的恢復。治療后,患者焦慮評分(39.7±1.6)分、抑郁評分(32.1±2.0)分均低于治療前的(51.3±3.2)、(50.9±2.9)分,差異有統計學意義(P<0.05)。由此可見,科學對癥的治療對于脊柱骨折脫位合并脊髓損傷患者創傷后產生的焦慮以及抑郁情緒的緩解同樣有非常顯著的促進作用,能夠及時幫助患者感受到醫護人員對其的關心和照顧,通過對治療效果的提升,緩解患者的心理壓力,幫助患者建立治療信心,積極配合各項治療及護理工作,確保手術及康復質量的提升。
綜上可知,對脊柱骨折脫位合并脊髓損傷患者實施早期對癥手術治療及術后促康復治療,能夠盡可能促進患者神經功能的恢復,值得推廣應用。

