當糖尿病和高血壓“狼狽為奸”
□漢川市人民醫院內分泌臨床藥師 劉 祁
鄭州大學第一附屬醫院內分泌臨床藥師 張愛玲
據統計,約30%~50%的患者在糖尿病初診時已合并高血壓。糖尿病和高血壓同時存在的話,對心血管系統有非常強的危害性,只有積極干預和治療,才能預防大血管和微血管并發癥,預防心血管事件的發生,提高患者生存質量。
危險二重奏
大量的臨床資料顯示,糖尿病患者的高血壓發病率明顯高于正常人,為非糖尿病患者的2倍以上。成年人以患2型糖尿病多見,2型糖尿病和高血壓可能具有共同的遺傳物質。此外,2型糖尿病患者普遍存在著胰島素抵抗,導致血糖升高。高血糖則會刺激胰島分泌更多的胰島素,從而造成高胰島素血癥。過高的胰島素不但可促進腎小管對鈉的重吸收,引起鈉潴留,而且還會刺激交感神經興奮,進而使血管收縮,外周阻力增加,血壓自然升高。以上多種因素綜合作用,最終就會導致高血壓的發生。
而糖尿病和高血壓可以互為因果、相互作用。高血壓可使糖尿病患者的心血管風險提高近2倍,糖尿病也可使高血壓患者的心血管風險增加2倍,二者并存時心血管危害的凈效應是普通人群的4~8倍。高血壓和糖尿病并存時,內皮細胞和血管功能受損更加嚴重,動脈硬化和動脈粥樣硬化高發,患心血管疾病的幾率可高達50%,其中冠狀動脈性心臟病(冠心病)可高達25%,心血管疾病死亡的風險也明顯升高。
因此,糖尿病患者定期進行常規血壓篩查很有必要。
確定合適的降壓目標
我們知道,普通人群的正常血壓范圍是收縮壓/舒張壓<120/80mmHg,普通人群的高血壓診斷標準為收縮壓/舒張壓≥140/90mmHg。對于糖尿病患者而言,當收縮壓≥130 mmHg,或舒張壓≥80mmHg,可擇日復測血壓,若結果仍是如此,即可確診為糖尿病合并高血壓。
對于糖尿病合并高血壓的患者,應綜合性別、年齡、體重、吸煙史、脂代謝紊亂及靶器官損害等情況進行危險評估,以確定自己的降壓目標。
?對于糖尿病病史較短、一般健康狀況良好、無明顯大血管病變且較為年輕的患者,血壓控制目標為<130/80 mmHg。
?對于高齡(65歲以上)、健康狀況較差、已發生靶器官損害或伴嚴重冠心病患者,要求血壓<130/90 mmHg。
?對于糖尿病合并慢性腎病患者:輕中度腎功能不全者,要求血壓<130/80 mmHg;如果尿蛋白≥1g/d,要求血壓<125/75 mmHg;透析患者,要求血壓<135/90 mmHg。
?妊娠糖尿病患者,要求血壓控制在110~129/65~79 mmHg。
聯合用藥效果好
糖尿病合并高血壓的治療分為兩方面:非藥物治療及藥物治療。非藥物治療包括調整膳食結構、減少鈉鹽攝入、戒煙限酒、糾正不良生活方式、控制體重、規律適度的運動及必要的心理疏導。藥物治療主要采用五大類降壓藥物:血管緊張素轉換酶抑制劑(ACEI)、血管緊張素受體拮抗劑(ARB)、鈣離子拮抗劑(CCB,分為二氫吡啶類與非二氫吡啶類兩種)、β受體阻滯劑以及利尿劑。
藥物治療應遵循以下原則——
1.小劑量開始:初始治療采用較小治療劑量,根據病情逐步調整,避免過快、過度降低血壓。
2.優選長效制劑:可有效、和緩、平穩地控制夜間血壓與晨峰血壓,減少血壓晝夜波動,預防心腦血管事件發生。
3.個體化原則:根據血壓水平、靶器官損害情況進行心血管風險評估,結合患者經濟情況、藥物耐受性、不良反應等諸多因素個體化地選擇降壓藥物。
4.聯合用藥:高血壓最佳治療國際性研究(HOT)成果顯示,超過70%的糖尿病患者需要2種或2種以上的降壓藥物聯合治療。在單藥治療療效不滿意時,即可采用聯合用藥方案。
目前,我國臨床主要推薦應用的優化聯合治療方案如下:
?兩藥聯合:ACEI/ARB+二氫吡啶類CCB;ACEI/ARB+噻嗪類利尿劑;二氫吡啶類CCB+噻嗪類利尿劑;二氫吡啶類CCB+β受體阻滯劑。
?三藥聯合:ACEI/ARB+二氫吡啶類CCB+噻嗪類利尿劑;ACEI/ARB+二氫吡啶類CCB+β受體阻滯劑。
?四藥聯合:在三藥聯合基礎上再加第四種降壓藥物。
>> 擴展閱讀
5類降壓藥速覽
一、ACEI類降壓藥
作用機制:抑制血管緊張素轉化酶,阻斷腎素血管緊張素Ⅱ的生成,抑制激肽酶的降解而發揮降壓作用,對糖脂代謝無不良影響。

常用ACEI類藥物藥物名稱用法用量半衰期禁忌癥主要不良反應卡托普利12.5~50毫克,2~3次2~3小時高鉀血癥、妊娠、雙側腎動脈狹窄、肌酐>265μmol/L依那普利10~40毫克,1次11小時培哚普利4~8毫克,1次9小時貝那普利10~40毫克,1次10~11小時福辛普利10~40毫克,1次12小時咳嗽、血鉀升高、血管神經性水腫
二、ARB類降壓藥
作用機制:通過阻斷血管緊張素Ⅱ受體,松弛血管平滑肌而降低血壓。
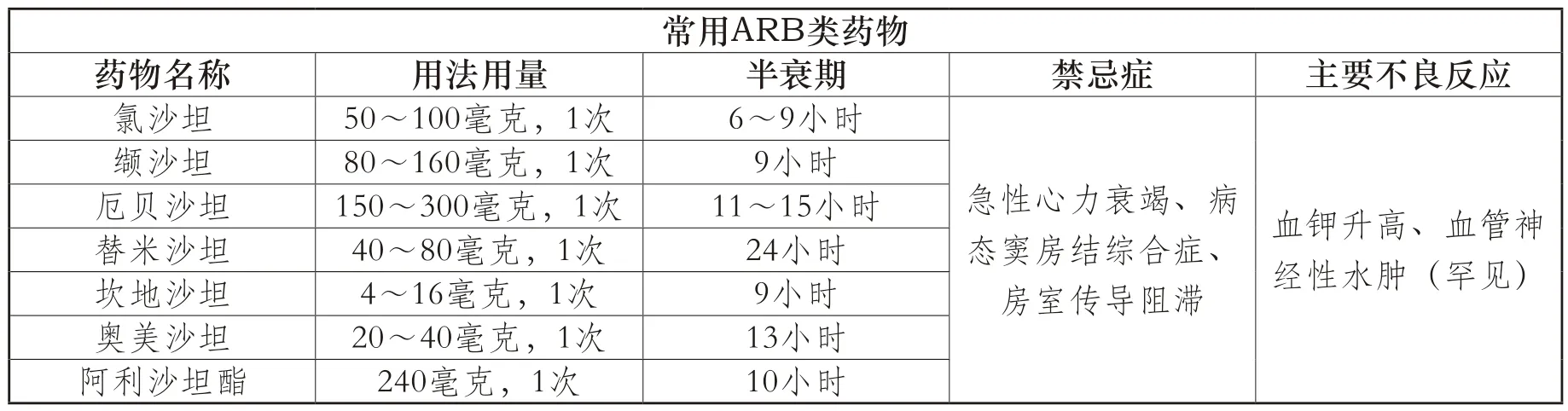
常用ARB類藥物藥物名稱用法用量半衰期禁忌癥主要不良反應氯沙坦50~100毫克,1次6~9小時纈沙坦80~160毫克,1次9小時厄貝沙坦150~300毫克,1次11~15小時替米沙坦40~80毫克,1次24小時坎地沙坦4~16毫克,1次9小時奧美沙坦20~40毫克,1次13小時阿利沙坦酯240毫克,1次10小時急性心力衰竭、病態竇房結綜合癥、房室傳導阻滯血鉀升高、血管神經性水腫(罕見)
三、鈣離子拮抗劑
作用機制:通過阻斷血管平滑肌細胞鈣離子通道,發揮擴張血管、降低血壓的作用。
鈣離子拮抗劑具有可靠的降壓效果和靶器官保護作用,且對糖代謝無不良影響,因而可用作不能耐受ARB/ ACEI 治療的二型糖尿病合并高血壓患者的首選藥物。包括兩類:二氫吡啶類CCB和非二氫吡啶類CCB。

二氫吡啶類CCB用法用量主要不良反應非二氫吡啶類CCB用法用量主要不良反應硝苯地平 10~30毫克,2~3次踝部水腫、頭痛、潮紅維拉帕米80~480毫克,2~3次 房室傳導阻滯、心功能抑制氨氯地平2.5~10毫克,1次維拉帕米緩釋片 120~480毫克,1~2次非洛地平2.5~10毫克,2次地爾硫卓90~360毫克,1~2次貝尼地平2~8毫克,1次地爾硫卓緩釋膠囊 90~240毫克,1~2次
四、利尿劑
作用機制:通過利鈉排尿、降低高血容量負荷發揮降壓作用。包括噻嗪類利尿劑(氫氯噻嗪、氯噻酮、吲噠帕胺)、袢利尿劑(呋塞米、托拉塞米)與醛固酮受體拮抗劑(螺內酯、依普利酮)。
注意事項:eGFR(估計腎小球濾過率)≥30ml·min-1·1.73m-2時選用噻嗪類利尿劑,eGFR<30ml·min-1·1.73m-2時選用袢利尿劑。痛風患者禁用噻嗪類利尿劑,高血鉀與腎衰竭患者禁用醛固酮受體拮抗劑。
五、β受體阻滯劑
作用機制:通過抑制交感神經活性、減慢心率、抑制心肌收縮力發揮降壓作用。
β受體阻滯劑對糖、脂代謝具有潛在不良影響且可能增加新發糖尿病的發生率,所以糖尿病合并高血壓患者一般不首選β受體阻滯劑。

