肺保護通氣策略對ARDS患者血氧飽和度、血流動力學的影響
楊麗梅,冀國發
1.西安市閻良區人民醫院麻醉科,陜西西安 710089;2.西安交通大學第一附屬醫院東院區呼吸內科,陜西西安 710089
急性呼吸窘迫綜合征(ARDS)是指患者在發生嚴重感染、休克、創傷和燒傷等非心源性疾病發展的過程中,肺毛細血管和肺泡上皮細胞損傷,形成彌漫性肺間質或肺泡水腫,以頑固性低氧血癥為顯著特征的臨床綜合征,具有較高病死率[1-2]。ARDS病因繁多,不同病因所致ARDS發病機制也各有不同。ARDS治療包括機械通氣治療與非機械通氣治療兩大類。臨床治療本病多選擇機械通氣治療,但由于這類患者肺泡大量塌陷,肺容積減少比較明顯,常規或大潮氣量通氣極易造成肺泡過度膨脹或氣道平臺壓力過大,加重肺部組織或肺外器官的損傷,因此尋求一種更為安全可靠的治療方案就顯得十分重要[3]。本文探討在常規治療的基礎上給予肺保護通氣策略對ARDS患者血氧飽和度、血流動力學的影響,現報道如下。
1 資料與方法
1.1一般資料 選取2016年7月至2019年6月本院收治的ARDS患者60例作為研究對象,隨機分為研究組和對照組各30例,研究組男17例、女13例,年齡18~78歲,平均(45.81±6.29)歲;對照組男16例、女14例,年齡18~76歲,平均(46.23±6.36)歲,兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2納入和排除標準 納入標準:(1)患者均符合2012年德國柏林歐洲重癥醫學年會制定的ARDS診斷標準,即急性發作的低氧血癥,氧合指數(PaO2/FiO2)≤200 mm Hg,胸片后前位顯示雙肺浸潤病變,肺動脈嵌楔壓≤18 mm Hg,無左心房高壓[4]。(2)收集到患者完整的檢查和病史資料;(3)未發生嚴重并發癥、合并癥或感染性疾病;(4)研究符合倫理道德,患者均知情同意。排除標準:(1)合并有其他肺部疾病;(2)納入研究前兩周存有機械通氣或手術史;(3)合并有貧血、低蛋白血癥、免疫系統疾病和血流動力學指標異常;(4)合并多種疾病且對本研究存在一定影響;(5)不依從、不配合及拒絕參加研究。
1.3方法 患者入院后均給予抗感染、激素和營養支持療法等對癥治療措施,建立人工氣道,經口氣管插管呼吸機輔助呼吸。對照組:在常規治療的基礎上給予肺復張/機械通氣治療,將頻率控制在20~30次/分,根據患者各項指標變化情況每隔4 h調整1次。肺復張方法采用壓力控制法(PCV):壓力支持模式下設定支持壓力為20 cm H2O,呼氣末正壓(PEEP) 20 cm H2O,氣道峰壓不超過40 cm H2O,維持1 min,然后調回常規通氣模式。研究組:在常規治療的基礎上給予肺保護通氣策略,PEEP 3~5 cm H2O,潮氣量設置為6 mL/kg,流速為50~80 L/min,遞減波流速,容量轉換,吸氣和呼氣時間比值為1.0∶1.0~1.0∶1.5,在治療過程中調整PEEP,將動脈血氧飽和度調整至>90%,動脈氧分壓≥50 mm Hg,pH≥7.15,呼吸頻率調整至16~30次/分,避免發生氧中毒。
1.4觀察指標 (1)血氧飽和度:對比觀察治療前和治療后(通氣24 h)患者血氧分壓(PaO2)、二氧化碳分壓(PaCO2)、PaO2/FiO2等指標。PaO2正常值為95~100 mm Hg,其作為缺氧的指標,PaO2低于同齡人正常范圍下限者稱為低氧血癥;PCO2正常值為35~45 mm Hg,PCO2是反映呼吸性酸堿平衡障礙的重要指標。(2)血流動力學指標:對比觀察兩組治療前、后心率(HR)、平均動脈壓(MAP)和中心靜脈壓(CVP)水平變化。(3)其他指標:對比觀察兩組機械通氣時間和住院時間,以及隨訪3個月觀察患者死亡和其他并發癥發生情況。
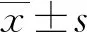
2 結 果
2.1兩組血氧飽和度各項指標比較 研究組治療后(通氣24 h)PaO2、PaCO2和PaO2/FiO2指標與治療前比較均明顯升高,且研究組治療后(通氣24 h)血氧飽和度各項指標改善程度優于對照組,差異均有統計學意義(P<0.05),見表1。

表1 兩組血氧飽和度各項指標比較
2.2兩組血流動力學各項指標比較 兩組治療后HR水平明顯降低,MAP和CVP水平明顯升高,且研究組治療后(通氣24 h)血流動力學各項指標改善程度明顯優于對照組,差異均有統計學意義(P<0.05)。見表2。

表2 兩組血流動力學各項指標比較
2.3兩組機械通氣時間、住院時間和隨訪情況比較 研究組機械通氣時間、住院時間均明顯短于對照組,差異有統計學意義(P<0.05);研究組隨訪3個月后死亡發生率與對照組比較,差異無統計學意義(P>0.05),研究組其他并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表3。

表3 兩組機械通氣時間、住院時間和隨訪情況比較
3 討 論
ARDS患者主要病理變化為肺間質纖維化、肺不張及滲出性肺水腫,臨床表現為肺順應性降低、頑固性低氧血癥、雙肺彌漫性浸潤等癥狀[5-6]。ARDS臨床主要表現為呼吸急促、口唇及指(趾)端發紺、極度缺氧等,可伴有胸悶、咳嗽、血痰等癥狀,病情危重者可出現意識障礙,甚至死亡。對于臨床收治的危重癥ARDS患者來說,肺容積降低是其主要的病理特征,有部分患者僅有20%~30%肺泡參與正常通氣[7],而且影像學檢查結果顯示,患者的肺損傷不均一,因此傳統的通氣策略即較大潮氣量(10~15 mL/kg)進行治療時,在通氣的時候打開塌陷肺泡的同時也會使正常的肺泡發生過度擴張,會發生氣壓傷[8-9]。隨著機械通氣治療方案不斷發展和進步,大量研究證實小潮氣量和限制平臺壓的肺保護性通氣策略逐漸用于ARDS患者的治療[10-11]。
本研究結果顯示,研究組給予肺保護通氣策略治療后(通氣24 h)血氧飽和度指標與治療前比較均明顯升高,差異均有統計學意義(P<0.05);兩組治療后HR水平明顯降低,MAP和CVP水平明顯升高,且研究組治療后(通氣24 h)血流動力學各項指標改善程度明顯優于對照組,差異均有統計學意義(P<0.05)。研究組機械通氣時間、住院時間均明顯短于對照組,差異有統計學意義(P<0.05)。由此可見,保護性肺通氣策略對ARDS患者來說更為適用,其主要是指限制機械通氣時的潮氣量和氣道壓力,從而減輕肺部的過度充氣,在PaCO2升高至較高的水平的同時給予較高水平的PEEP,已達到改善肺順應性的目的[12-13]。本研究結果提示,在常規治療的基礎上使用肺保護通氣策略有效避免了肺泡過度擴張及肺泡反復塌陷和復張,從而減少并發癥的發生,同時該治療方案能夠允許一定范圍的高碳酸血癥,同時給予一定水平的PEEP可改善肺的順應性,小潮氣量減少肺泡過度膨脹引發的機械損傷,適宜的PEEP又能使肺泡保持開放狀態,從而減少治療時產生的剪切力造成的肺損傷[14-15]。但本研究也存在一定的不足,納入病例數較少,還需開展大規模臨床實踐進行深入研究。
綜上所述,ARDS患者給予肺保護通氣策略治療后能有效改善患者血流動力學、血氧飽和度,減少機械通氣治療時間、住院時間及并發癥發生率,效果顯著,值得臨床推廣使用。