雙腔起搏器術后患者心力衰竭發生率及危險因素
高瑞龍,劉 芃,翟正芹,周益鋒
(中日友好醫院 心臟科,北京 100029)
永久性心臟起搏器植入術是治療病態竇房結綜合征和房室傳導阻滯等緩慢性心律失常疾病的最為安全和有效的方法。起搏器植入術后患者同時也是心力衰竭、心律失常[1]等疾病的高發人群,既往研究曾報道,雙腔起搏器術后第一年心力衰竭發生率可達9%[2]。本研究分析統計近年于中日友好醫院植入雙腔起搏器患者的術后隨訪情況,并探討術后發生心力衰竭的危險因素。
1 資料和方法
1.1 臨床資料
2014年1月~2017年1月于中日友好醫院行雙腔永久起搏器植入術患者247 例,納入其中完成24 個月隨訪的215 例。215 例中男113 例,女102 例;年齡57~94 歲,平均76.5±6.7 歲。起搏器植入指征:病態竇房結綜合征118 例,房室傳導阻滯者97 例。入選標準:根據2012 美國心臟協會起搏器指南確定雙腔起搏器植入指征,簽署知情同意書,年齡>18 歲。排除標準:既往心力衰竭;左室射血分數(left ventricular ejection fraction,LVEF)≤45%;各種原因導致預期壽命≤2年;嚴重的器質性心臟病;研究期間行外科手術;研究期間失訪。心力衰竭的診斷根據《中國心力衰竭診斷和治療指南2018》確定,具體標準包括:心力衰竭的癥狀與體征,查體表現和輔助檢查結果。
1.2 調查方法及內容
記錄術前一般情況,內容包括可能與心力衰竭進展相關的因素:年齡、性別、冠狀動脈粥樣硬化性心臟病(冠心病)、高血壓等疾患。隨訪期間常規記錄起搏器參數,心房心室起搏比例、起搏器經胸阻抗、日活動量等。根據患者癥狀和查體確定患者一般狀況,必要時復查胸片、超聲心動圖等。根據隨訪結果(包含遠程隨訪結果[3])、病史、超聲心動圖、腦鈉肽、起搏器經胸阻抗、日活動量等結果確認患者有無心力衰竭。
1.3 起搏器植入方法
均采用Seldinger 血管穿刺法穿刺左或右鎖骨下靜脈或腋靜脈。均采用主動固定電極,右心室電極置于右心室心尖部或右室間隔,右心房電極置于右心耳部,術中檢測電極起搏閾值、阻抗、P 波及R 波振幅為正常范圍內。
1.4 統計學方法
應用SPSS 22.0 軟件進行統計學分析。單因素非條件Logistic 分析使用比數比(OR) 值及其95%可信區間(95% CI),多因素分析采用Logistic回歸分析。
2 結果
2.1 2 組患者基線情況
根據患者術后是否發生心力衰竭,分成非心力衰竭組和心力衰竭組,2 組基線數據見表1。在植入指征上,心力衰竭組房室傳導阻滯患者比例更高、竇性心動過緩比例更低(均P<0.05),余基線數據2 組間無顯著性差異(均P>0.05)。
2.2 單因素非條件Logistic 回歸分析結果
215 例患者在24 個月的隨訪期間發生心力衰竭42 例,發生率19.5%,心力衰竭發生時間為術后16±3月,其中收縮性心力衰竭37 例(17.2%),平均EF 42%±2.9%;舒張性心力衰竭5例(2.3%),平均EF 48%±1.8%。
表2示,單因素非條件Logistic 分析提示高齡(≥75 歲)、植入指征為房室傳導阻滯、左室射血分數低(LVEF<50%)、心室起搏比例高(>80%)與心力衰竭進展具有相關性(均P<0.05)。性別、高血壓、冠心病、心房起搏比例高(>80%)與心力衰竭進展無相關性。

表1 2 組患者的基線資料
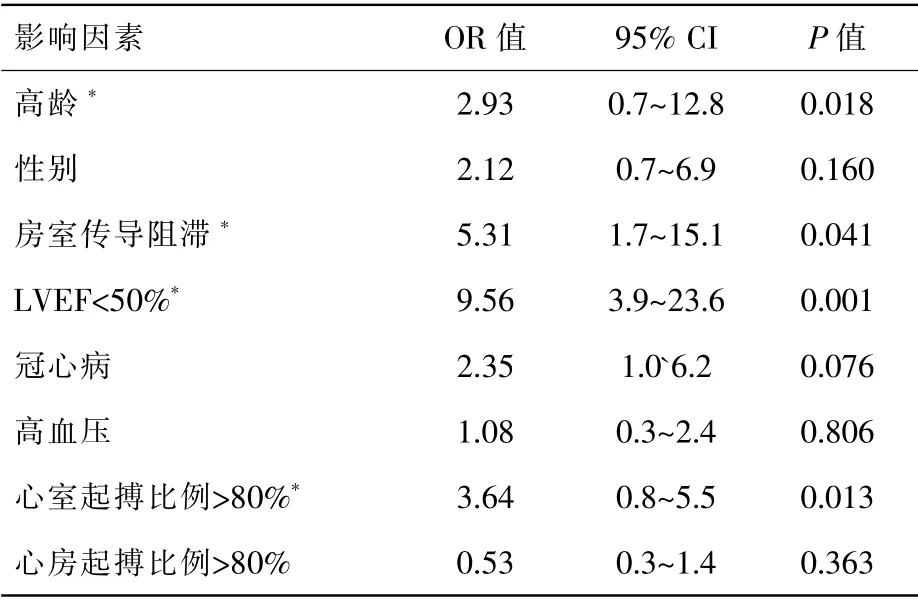
表2 單因素非條件Logistic 回歸分析結果
2.3 多因素分析
根據單因素分析結果,將變量進行Logistic非條件逐步回歸分析,最終進入回歸方程的有:高齡(≥75 歲)、植入指征為房室傳導阻滯、左室射血分數低(LVEF<50)和心室起搏比例高(>80%)。多因素分析提示,植入時射血分數低、心室起搏比例高是起搏器術后發生心力衰竭的危險因素(OR=4.89、3.21,均P<0.05)。
3 討論
根據流行病學研究,發達國家心力衰竭患病率為1.5%~2.0%,≥70 歲人群患病率≥10%[4]。中國流行病學調查顯示,我國35~74 歲成人心衰患病率為0.9%[5],>80 歲的人群心衰患病率可近12%[6]。老年患者起搏器植入比例較高,而起搏器植入術后的心室起搏比例增加,對心臟結構和心功能存在不利作用,可能導致原本心功能正常的患者心功能惡化。MOST 研究表明,右心室起搏與心衰再入院有關,其中DDDR 心室起搏比例>40%患者心衰再入院風險為對照組的2.6 倍(95%置信區間1.05~6.47,P<0.05),VVIR 起搏比例>70%患者的心衰再入院風險為對照組的2.5 倍(95%置信區間1.44~4.36,P<0.05)[7]。在本研究中,215 例患者中有42 例在術后發生心衰,發生率19.5%,較人群總體發病率偏高。行單因素非條件Logistic 分析提示高齡(≥75 歲)、植入指征為房室傳導阻滯左室射血分數低(LVEF<50)、心室起搏比例高(>80%)與心力衰竭進展具有相關性,隨后進行的多因素分析提示植入時射血分數低、心室起搏比例高與起搏器術后心力衰竭相關。
3.1 心室起搏比例增加與起搏器術后心力衰竭有關
本研究心室電極均放置在右心室。右室為傳統和最常用的心室起搏部位,具有操作簡便、便于固定等優勢。既往研究提示右心室起搏比例高的患者,預示著心衰風險增加。右心室起搏時類似左束支阻滯,電激動失去空間和時間上的同步,導致心室機械收縮的不同步。長期右室起搏可能改變局部心肌的血流灌注和心肌的幾何構型,最終影響心室功能。
DAVID 試驗結果提示,DDDR(70 次/min)的生理性起搏并沒有比VVIR(40 次/min)的心室起搏帶來更多獲益。UKPACE 試驗和CTOPP 試驗也得出了類似結果。這可能由于DDDR 組右心室心尖部起搏比例較高,由此引發的不良反應抵消了DDDR維持的生理性房室順序收縮的獲益[8~10]。亞組分析結果表明,右室起搏累積的比例每增加1%,因心力衰竭而住院的危險性將增加2%。這與本研究結果相符,分析原因,考慮為右心室起搏會改變心室的激動順序,造成左、右心室激動不同步以及左心室內的不同步,帶來不利的血流動力學影響,可能導致心力衰竭。
3.2 植入時射血分數低與起搏器術后心力衰竭有關
本研究發現,起搏器植入前左室射血分數(LVEF)介于45%~50%之間的患者,術后發生心力衰竭的風險明顯增加。分析原因,除右心室起搏導致雙心室和左室內不同步外,可能還與術前LVEF 低有關。既往的BLOCK-HF 試驗中,前瞻性的將高度房室傳導阻滯合并心功能不全(既往心功能不全或LVEF<50%) 患者分為右室心尖部起搏組及心臟再同步化治療(cardiac resynchronization therapy,CRT)組,在平均3年的隨訪后,常規起搏器組相較CRT 組心衰發生率高10%,左室收縮末容積增加了15%。PACE 試驗納入177例高度房室傳導阻滯但左心功能正常(LVEF>45%)的患者,隨機觀察CRT 和右室心尖部起搏,1年后右室心尖部起搏組射血分數比平均值低7%,而8 例(9%)患者射血分數下降至45%以下。Erich 等對823 例高度房室傳導阻滯合并心功能不全并植入起搏器的患者隨訪4.3±3.9年后,結果顯示LVEF 每下降1%,右室心尖部起搏性心肌病的風險增加4.7%(95%CI 1.002~1.087,P=0.042)。對于植入前射血分數45%~50%,QRS 時限正常,預期心室起搏比例高的患者,目前指南亦不推薦預防性植入CRT 或植入式心臟復律除顫器(implantable cardioverter defibrillator,ICD)[11,12],但此類患者術后發生心力衰竭風險明顯增加,隨著電生理及起搏技術的發展,希氏-浦肯野系統起搏[13~16]或可減少此類患者發生心力衰竭風險。
本研究不足之處為回顧性研究,樣本量偏小,隨訪時間較短,可能存在極限偏移,對數據的統計分析結果會造成影響,因此需要設計一個更大樣本量的前瞻性研究獲得更加準確的結果。
植入雙腔永久起搏器患者術后發生心力衰竭比例較高,原因為植入時射血分數低和心室起搏比例高。需加強此類患者起搏器術后并發心力衰竭的監控,針對危險因素早期預防和治療。

