瞼板腺功能障礙合并年齡相關性白內障患者術后滿意度分析
滿平儀 周舟(通訊作者) 李桂榮 蔡敏玲
(廣西壯族自治區人民醫院眼科 廣西 南寧 530021)
瞼板腺功能障礙簡稱之MGD,作為臨床上一種多發性疾病,主要因瞼板腺脂質存在一定阻滯,引發了系列眼干澀等不適[1]。臨床上實施白內障超聲乳化術與人工晶體植入術聯合應用雖對該病損傷性低、恢復快,老年性白內障治療領域其已為目前一種有效方式。病人在術后其視力恢復快、局部反應低,能盡快獲得較佳的視力,但更多年齡相關性白內障術/者伴有MGD,主要臨床表現術后出現明顯眼不適、干眼癥,術后生活質量造成極大的影響[2]。本文患者在術前2 周內針對合并MGD 白內障者進行相關護理實施,在干預后測定相關的改善指標,對其進行積極判斷,對合并瞼板腺功障礙白內障者實施護理干預,觀察分析比較術后干眼影響效果及滿意度。
1.資料與方法
1.1 一般資料
2019 年7 月—2020 年1 月期間內從我院患者中,選出70 例(70 眼)合并有MGD 的年齡相差性白內障患者,均采用白內障超聲乳化與人工晶體植入術聯合應用方式。其男36 例36 眼,女34例34 眼。經隨機分A 組試驗組(35 例35 眼):術前2 周行1 次/周瞼板腺按摩并對眼瞼部每日清潔、熱敷。B 組對照組內(35例35 眼),經采取常規性方式治療。對納入人群的年齡、性別、MGD 分級等一般資料予以分析統計,組間差異不大,經比較分析后顯示無統計性(P>0.05)。排除標準(具有以下任一項者):近兩個月已用四環素類、激素類等藥;孕產婦、血液系統病;有其他相關類似的過敏性瞼結膜炎、眼瞼不閉合完全等病史。可能影響眼表健康全身病(糖尿病、皮膚及神經源性病等)。其他可能影響干眼相關病史(如近期佩戴過角膜接觸鏡、曾有眼部術史)。
1.2 方法
1.2.1 清潔 患者取平臥位,用消毒棉簽蘸少許溫生理鹽水清潔睫毛根部,自內眥角起向外眥方向依次擦拭,瞼緣部位處分泌物,完全清除掉睫毛的根部菌落及皮脂碎屑等。
1.2.2 熱敷 清潔毛巾置于42℃~43℃熱水,擰干后折疊小塊敷在眼部患處,晨起及睡前各一次/日,每次約10 分鐘。以上操作由護士指導操作方法,評估患者掌握后由患者在家完成。熱敷及清潔操作由護士指導操作方法,評估患者掌握后由患者在家完成。
1.2.3 眼表疾病指數評分(ocular surface disease index,OSDI)調查 發放OSDI 問卷[3],OSDI 計分計算公式:(計分和/答題數)×25,以100 分為滿分計。
1.2.4 BUT 應用Keratograph 5M 對患者BUT 進行檢測 患者擺正頭位,雙眼平視前方,待中央位點對準瞳孔,患者瞬目2次后,囑患者一直睜眼,待系統記錄出患眼淚膜首次破裂的時間及位點,每例患者經同一操作者檢查3 次,取平均值。
1.2.4 用Keratograph 眼表分析儀檢測病人BUT 同一操作醫生對負責的病人檢查,病患首先需擺正頭位,兩眼平視前方部位,其中央位點需與瞳孔正對準,瞬目兩次后病人保持睜眼動作;系統能準確的記錄患眼淚膜首次的破裂時間、位點,測定三次后再核對數據最終均值。
1.2.5 滿意度調查 采用我院護理部制作的出院滿意度調查問卷。
1.2.6 超聲乳化聯合人工晶狀體植入術 兩組患者術前3d點左氧氟沙星沙星眼液,4 次/d。所有患者均接受白內障超聲乳化摘除聯合人工晶狀體植入術,切口均為透明角膜切口,術中均未發生并發癥,手術由同一手術醫生完成。
1.3 統計學方法
應用SPSS15.0 軟件對數據進行多因素方差分析和t檢驗等統計學分析:術前術后用配對t檢驗。
2..結果
2.1 兩組患者術前一般資料分析
白內障術前,觀察組和對照組在年齡、性別、眼表疾病指數評分、BUT、SIt 各項指標對比,差異均無統計學意義(P>0.05),見表1。

表1 術前兩組患者一般情況比較(n=35)
2.2 兩組患者手術前后眼表疾病指數評分、BUT 和滿意度的比較
手術后觀察組和對照組在眼表疾病指數評分、BUT、Sit對比,觀察組優于對照組,差異有顯著統計學意義(P<0.01),見表2。術前兩組患者滿意度對比,差異無統計學意義(P>0.05),術后觀察組滿意度優于對照組,差異有統計學意義(P<0.05),且術后兩組滿意度均較術前高,見表3。
表2 干預后兩組患者OSDI 評分、BUT、SIt 比較(±s)
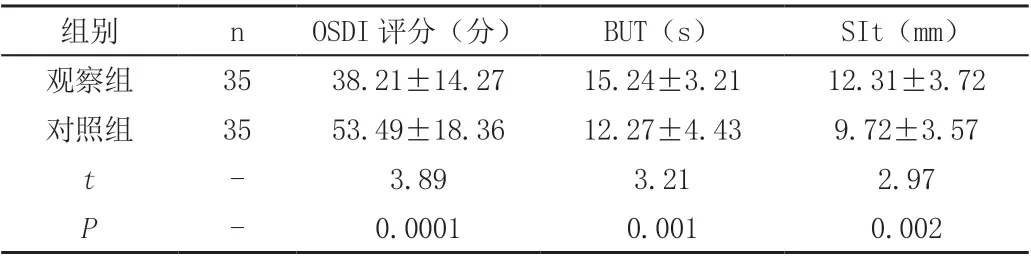
表2 干預后兩組患者OSDI 評分、BUT、SIt 比較(±s)
組別 n OSDI 評分(分) BUT(s) SIt(mm)觀察組 35 38.21±14.27 15.24±3.21 12.31±3.72對照組 35 53.49±18.36 12.27±4.43 9.72±3.57 t-3.89 3.21 2.97 P- 0.0001 0.001 0.002
表3 干預前后兩組患者滿意度比較(±s,%)

表3 干預前后兩組患者滿意度比較(±s,%)
組別 n 術前護理滿意度 術后護理滿意度 t P觀察組 35 93.13±7.91 98.56±3.35 3.74 0.0002對照組 35 93.68±6.46 96.31±5.87 1.86 0.04 t - 0.32 1.97 - -P - 0.38 0.03 - -
3.討論
瞼板腺功能障礙(MGD)是一種慢性、彌漫性瞼板腺障礙性眼表疾病,通常以瞼板腺終末導管的阻塞和/或瞼板腺分泌物質或量的改變為特征,可引起淚膜穩定性異常及眼部刺激癥狀,導致眼表炎癥和損傷[4]。當瞼板腺受到阻塞時,可使腺體細胞萎縮,以及腺體囊泡擴張、分泌降低等腺體退行性的改變,使淚膜有效性脂質的不足和淚膜穩定性降低使得白內障術后的恢復受到影響,瞼板腺功能障礙引起的一系列的干眼癥狀最為常見[4]。
在臨床上很多醫務者對合并瞼板腺功障礙白內障,常規實施白內障超聲乳化術,操作時需要在透明角膜作一切口、術中光照、灌注液流損傷眼表上皮可能造成更嚴重干眼癥。相關性研究報道顯示病人隨年齡不斷增長,患有干眼及瞼板腺功能障礙的病發數量在大幅上升,因此,術前術后通過加強護理干預防范,其白內障者干眼、瞼板腺功能的有效改善,視覺的質量可得到一定有效保障。
白內障手術患者多為老年人,大多合并不同程度的MGD。白內障手術過程中會損傷維持淚膜穩定的正常結構,易引起干眼癥狀[5],此誘因可通過術前和術中積極預防而避免,由于術中操作的局限性,所以更應該在術前積極干預。對合并MGD 的老年性白內障患者術前進行瞼板腺功能障礙家庭物理治療的護理宣教,可改善患者干眼癥狀,增加了淚膜的穩定性,安全有效地縮短了白內障術后恢復的時間。本文通過對70 例患者分組對照研究,術前通過護理宣教,讓患者在家中進行瞼板腺功能障礙的基礎物理治療,術后各項指標評分改善情況優于術前未治療的患者。
綜上所述,對合并MGD 白內障者進行實施圍術期護理干預手段,具有關鍵性作用,術期操作中需采取瞼板腺按摩的方式可有效改善淚液分泌量、淚膜破裂時間等指標,其具有簡單易行優勢,干眼癥與舒適度明顯得到一定改善,明顯的提高患者的滿意度。

