大理白族地區血吸蟲病合并大腸癌患者臨床特征分析
李燦美 李一輝 楊濤 董娟 張紅軍 楊喬煉 張明瑛(通訊作者)
(大理州人民醫院腫瘤科 云南 大理 671000)
上世紀由于我國衛生條件基礎薄弱,使得血吸蟲病在我國眾多地區流行和蔓延,近20 年來我國血吸蟲病防治工作得到快速發展,使得血吸蟲病幾乎滅絕。目前研究發現血吸蟲病流行區患結腸癌或直腸癌的患者,在切除的癌瘤中鏡檢時經常可找到血吸蟲蟲卵。基礎研究發現人體感染寄生蟲后,蟲卵在大腸粘膜下層沉積,形成結節及肉芽腫,臨床稱為血吸蟲性肉芽腫。同時大量案例研究表明血吸蟲肉芽腫是發生大腸癌的一種病理基礎[2]。本研究旨在從流行病學角度對大理州醫院大腸癌病例進行前瞻性回顧調查及追蹤隨訪,找出其中感染血吸蟲病的病例,探討大理白族自治州吸血蟲感染與大腸癌的關系,獲取云南省大理白族自治州血吸蟲感染與大腸癌的完整臨床資料,以提高云南省及全國大腸癌的癌前篩查、預防及診治水平。
1.資料與方法
1.1 一般資料
收集分析大理州醫院2014 年4 月1 日—2017 年4 月1 年間確診大腸癌病例的門診及住院病人,根據病檢中是否有蟲卵沉積,進一步分為患有單純大腸癌的單純組和患有血吸蟲合并大腸癌的合并組,每組100 例。
1.2 入選標準
(1)參照人民衛生出版社(實用腫瘤內科學)第2 版:大腸癌的診斷標準;(2)在患者行直腸鏡或手術后,需行手術病檢,病理診斷為大腸癌,其病理類型參見1991 年中華人民共和國衛生部醫征司所編寫的“中國常見惡性腫瘤診治規范”中大腸癌的病理分型。(3)病檢中有蟲卵沉積。
1.3 排除標準
(1)臨床資料不完整缺項者。(2)隨訪資料不完整者。
1.4 研究方法
1.4.1 病例資料收集 收集患者病歷資料,所有患者的資料錄入EXCEL表格中,并對收集到的病例進行電話或信件追蹤隨訪,匯總形成數據庫。
1.4.2 編制表格 根據國內外公認的大腸癌病因相關因素設計調查表,調查主要內容包括:患者年齡、性別、民族、居住地、職業、身高、體重、體重指數、寄生蟲感染史、手術史、惡性腫瘤和癥狀(腹痛、腹瀉、消瘦等) 、體征(腹部壓痛、腹部包塊、黃疸等)、并發癥、實驗室檢查(血常規、尿常規、血生化、腫瘤標志物等)、影像學檢查(腹部CT,腸鏡等)、病理檢查和主要治療方法等。
1.5 觀察指標
大腸癌的發病部位、癌的類型、肝轉移情況及大腸癌組織學類型。
1.6 統計學方法
采用SPSS21.0 軟件包進行統計分析, 相對數用率表示, 資料間的比較采用χ2檢驗,P<0.05 有統計學意義。
2.結果
2.1 單純組與合并組臨床資料對比
合并組大腸癌發病部位在直腸的比例高于單純組(P<0.05),單純組與合并組病例類型無顯著差異(P>0.05)。合并組大腸癌發生肝轉移的比例低于單純組,差異顯著(P<0.05),見表1。

表1 兩組大腸癌臨床比較(%)
2.2 單純組與合并組組織學類型對比
合并組以浸潤型居多,單純組中以浸潤潰瘍型居多,兩組結果比較有顯著差異(P<0.05),見下表2。
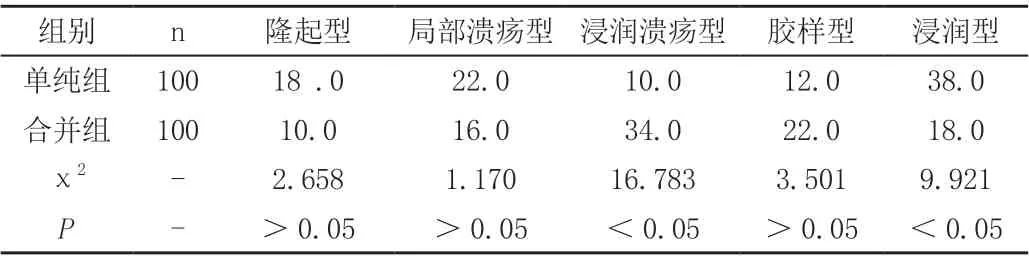
表2 單純組與合并組組織學類型對比(%)
3.討論
我國血吸蟲病經過有效防治,取得了較好的效果,但是在經濟欠發達、環境復雜的地區,血吸蟲病仍較高發。蟲體或蟲卵會引起機體的組織反應,特別是蟲卵長期機械性刺激與代謝產物的化學刺激以及炎癥會導致組織損傷、修復、再生、增生等,因而血吸蟲病是誘發大腸癌的因素之一[3]。本研究發現合并組以浸潤型居多,單純組中以浸潤潰瘍型居多,兩組結果比較有顯著差異(P<0.05)。由于大腸癌的預后與腫瘤的浸潤深度、分化程度和淋巴轉移有密切關系,因此,血吸蟲病并發大腸癌的預后應當較好。還有研究指出在腸道慢性血吸蟲病基礎上并發的大腸癌,其組織分化程度一般較高,因而惡性程度較低。還有學者對大腸癌伴血吸蟲病進行手術,得出結論認為癌組織旁及黏膜肌層中見慢性鈣化蟲卵沉著[4]。綜上所述,本文認為血吸蟲合并大腸癌發病部位主要在直腸,以浸潤型居多。

