MTD團(tuán)隊(duì)對(duì)學(xué)齡期骨科術(shù)后患兒的疼痛管理效果觀察分析
650000昆明市兒童醫(yī)院,云南昆明
骨科患兒極易出現(xiàn)疼痛癥狀,術(shù)前創(chuàng)傷、術(shù)中、術(shù)后功能鍛煉等均會(huì)將一定程度疼痛不適感帶給患兒,影響患兒生理心理。快速康復(fù)外科指術(shù)前、術(shù)中、術(shù)后一系列圍手術(shù)期優(yōu)化處理措施,促進(jìn)患兒手術(shù)應(yīng)激的減輕,以減少術(shù)后并發(fā)癥發(fā)生,為患兒術(shù)后康復(fù)提供良好前提條件。雖然近年來(lái),臨床日益深入地研究了疼痛,不斷研發(fā)出新型鎮(zhèn)痛藥物,但是仍然無(wú)法完全緩解術(shù)后疼痛。有研究表明,主要原因?yàn)槿狈ν晟频奶弁垂芾眢w系[1]。
本研究探討了MTD 團(tuán)隊(duì)對(duì)學(xué)齡期骨科術(shù)后患兒的疼痛管理。
資料與方法
2017年8月-2019年8月收治學(xué)齡期骨科術(shù)后患兒100 例,隨機(jī)分為兩組,各50 例。MTD 團(tuán)隊(duì)疼痛管理組男26 例,女24 例;年齡7~11 歲,平均(9.1±1.3)歲。急性疼痛服務(wù)管理組男25例,女25例;年齡6~11 歲,平均(8.4±1.5)歲。一般資料。兩組一般資料比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
納入標(biāo)準(zhǔn):①術(shù)后均用石膏固定;②患兒家屬均簽署知情同意書。
排除標(biāo)準(zhǔn):①有凝血功能障礙;②有嚴(yán)重肝腎功能損害。
方法:⑴急性疼痛服務(wù)管理組接受急性疼痛服務(wù)管理,主體、督導(dǎo)者分別為護(hù)士、麻醉師。⑵MTD 團(tuán)隊(duì)疼痛管理組接受MTD團(tuán)隊(duì)疼痛管理:①建立MTD團(tuán)隊(duì),明確各成員職責(zé)。成員分為核心成員、擴(kuò)展成員,核心成員包括護(hù)士、麻醉師、骨科醫(yī)生,擴(kuò)展成員包括病房護(hù)士、康復(fù)師等;②制定疼痛管理流程:依據(jù)MTD 共識(shí)-行動(dòng)-反饋-討論的實(shí)施策略建立疼痛管理制度與流程:a.術(shù)前:護(hù)士對(duì)患兒進(jìn)行術(shù)前疼痛教育,病房護(hù)士、麻醉醫(yī)師、骨科醫(yī)生討論將制定圍術(shù)期疼痛管理策略。對(duì)患兒應(yīng)用預(yù)防性鎮(zhèn)痛藥物,同時(shí)為其超前鎮(zhèn)痛,途徑為耳穴埋籽。b.術(shù)中:麻醉護(hù)士、麻醉醫(yī)師將術(shù)中鎮(zhèn)痛完成。c.術(shù)后:醫(yī)護(hù)一體化查房,對(duì)鎮(zhèn)痛效果進(jìn)行評(píng)估。評(píng)估患兒疼痛,如果患兒鎮(zhèn)痛泵低效或有暴發(fā)痛出現(xiàn),則協(xié)助骨科醫(yī)生處理。如果患兒有惡心、嘔吐等不良反應(yīng),則對(duì)其進(jìn)行中醫(yī)護(hù)理。d.出院時(shí):醫(yī)護(hù)共同對(duì)患兒疼痛進(jìn)行評(píng)估,將疼痛滿意度問(wèn)卷發(fā)給患兒,在患兒出院1 周后采用電話方式對(duì)其進(jìn)行隨訪。
表1 兩組患兒術(shù)后1 d、2 d NRS評(píng)分變化情況比較(±s,分)
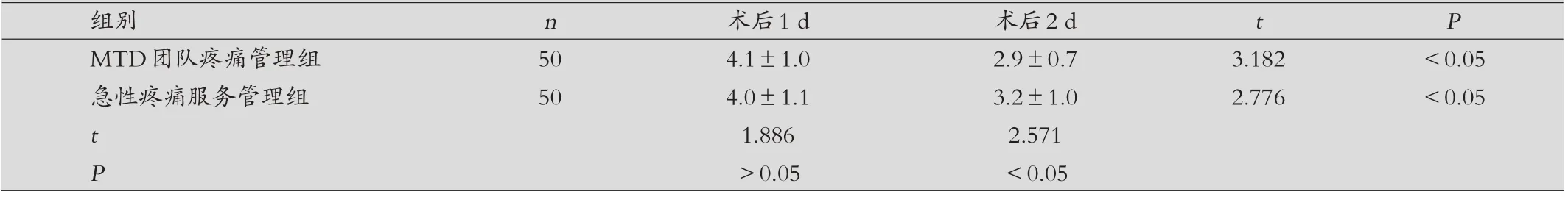
表1 兩組患兒術(shù)后1 d、2 d NRS評(píng)分變化情況比較(±s,分)
組別 n 術(shù)后1 d 術(shù)后2 d t P MTD團(tuán)隊(duì)疼痛管理組 50 4.1±1.0 2.9±0.7 3.182 <0.05急性疼痛服務(wù)管理組 50 4.0±1.1 3.2±1.0 2.776 <0.05 t 1.886 2.571 P>0.05 <0.05
表2 兩組患兒首次排大小便時(shí)間、住院時(shí)間比較(±s)
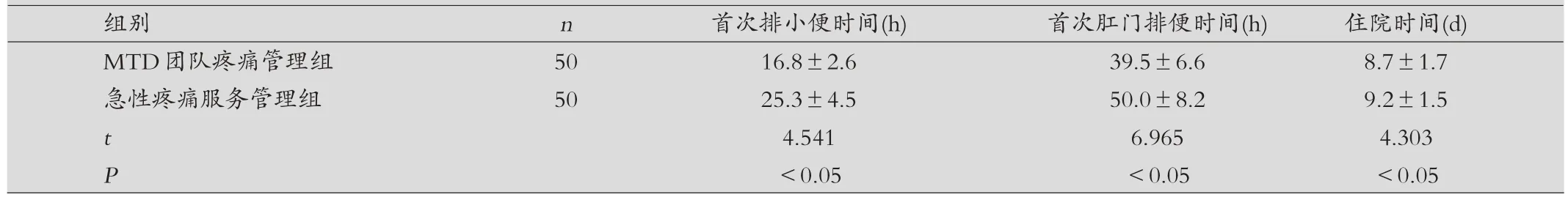
表2 兩組患兒首次排大小便時(shí)間、住院時(shí)間比較(±s)
組別 n 首次排小便時(shí)間(h) 首次肛門排便時(shí)間(h) 住院時(shí)間(d)MTD團(tuán)隊(duì)疼痛管理組 50 16.8±2.6 39.5±6.6 8.7±1.7急性疼痛服務(wù)管理組 50 25.3±4.5 50.0±8.2 9.2±1.5 t 4.541 6.965 4.303 P<0.05 <0.05 <0.05
表3 兩組患兒疼痛管理滿意度比較(±s,分)
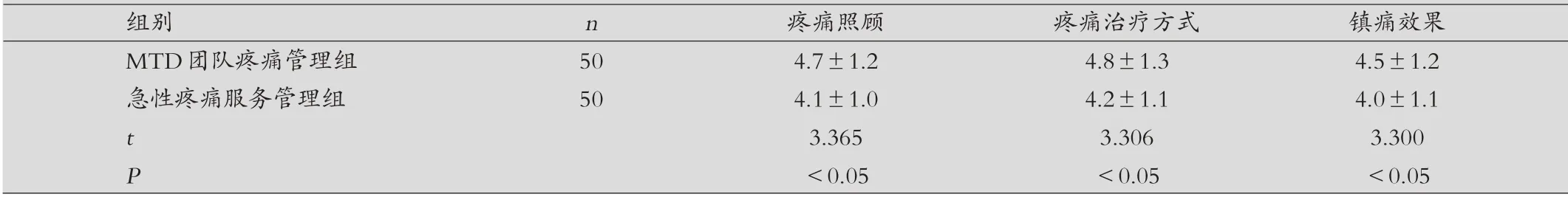
表3 兩組患兒疼痛管理滿意度比較(±s,分)
組別 n 疼痛照顧 疼痛治療方式 鎮(zhèn)痛效果MTD團(tuán)隊(duì)疼痛管理組 50 4.7±1.2 4.8±1.3 4.5±1.2急性疼痛服務(wù)管理組 50 4.1±1.0 4.2±1.1 4.0±1.1 t 3.365 3.306 3.300 P<0.05 <0.05 <0.05
觀察指標(biāo):比較兩組患者NRS 評(píng)分、首次排大小便時(shí)間、住院時(shí)間及疼痛管理滿意度。①疼痛強(qiáng)度:術(shù)后1 d、2 d 分別采用數(shù)字評(píng)定量表(NRS),0 分表示一點(diǎn)兒不痛,10 分表示無(wú)法忍受的疼痛[2]。②首次排大小便時(shí)間、住院時(shí)間。③疼痛管理滿意度采用《患兒對(duì)疼痛管理的滿意度問(wèn)卷》,包括疼痛照顧、疼痛治療方式、鎮(zhèn)痛效果,運(yùn)用Likert 5 級(jí)評(píng)分法,0 分表示完全不滿意,5分表示完全滿意[3]。
統(tǒng)計(jì)學(xué)處理:數(shù)據(jù)應(yīng)用SPSS 21.0 軟件處理;計(jì)數(shù)資料以[n(%)]表示,采用χ2檢驗(yàn);計(jì)量資料以(±s)表示,采用t檢驗(yàn);P<0.05 為差異有統(tǒng)計(jì)學(xué)意義。
結(jié) 果
兩組患兒術(shù)后1 d、2 d NRS 評(píng)分比較:兩組術(shù)后1 d NRS評(píng)分比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組術(shù)后2 d NRS評(píng)分均顯著低于術(shù)后1 d,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);MTD 團(tuán)隊(duì)疼痛管理組術(shù)后2 d NRS 評(píng)分顯著低于急性疼痛服務(wù)管理組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。
兩組患兒首次排大小便時(shí)間、住院時(shí)間比較:MTD 團(tuán)隊(duì)疼痛管理組首次排大小便時(shí)間顯著短于急性疼痛服務(wù)管理組,住院時(shí)間顯著短于急性疼痛服務(wù)管理組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表2。
兩組患兒疼痛管理滿意度比較:MTD 團(tuán)隊(duì)疼痛管理組對(duì)疼痛照顧、疼痛治療方式、鎮(zhèn)痛效果滿意度評(píng)分均顯著高于急性疼痛服務(wù)管理組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表3。
討 論
現(xiàn)階段,急性疼痛服務(wù)模式是術(shù)后疼痛管理的常用方法,其中主體、督導(dǎo)者分別為護(hù)士、麻醉師,但效果不是很理想。因此,為促進(jìn)患兒術(shù)后康復(fù)速度的加快,應(yīng)對(duì)有效的疼痛管理模式進(jìn)行深一步探索[4],而在圍術(shù)期疼痛管理中構(gòu)建多學(xué)科疼痛管理組織(MTD)是對(duì)多學(xué)科協(xié)作發(fā)展的一個(gè)重要方向[5]。本研究表明,多學(xué)科協(xié)作疼痛管理模式以護(hù)士為主導(dǎo),與快速康復(fù)外科理念相符,對(duì)疼痛的控制具有顯著效果,能夠有效縮短患兒術(shù)后康復(fù)時(shí)間,提升患兒滿意度。
綜上所述,MTD 團(tuán)隊(duì)疼痛管理較急性疼痛服務(wù)管理更能有效緩解學(xué)齡期骨科術(shù)后患兒疼痛,值得推廣。

