Rouviere溝定位在日間病房亞急性膽囊炎患者LC中的應用效果
顧亞奇 余紅東 楊健康 姜 永
日間病房是一種新的診療模式,同時也是世界醫學發展的新趨勢,手術是其中的重要板塊,日間病房手術是指患者當日住院,24 h內完成所有診療及出院的手術模式(本院部分患者48 h內出入院亦納入日間管理,如果術中術后病情變化則轉入常規病房治療),日間病房不僅縮短了患者的等候時間和住院時間,而且提高了患者的滿意度。目前,歐美發達國家已經廣泛開展日間手術模式,美國的日間手術比例已經接近70%[1-2]。淮南新華醫院肝膽胰外科將腹腔鏡膽囊切除術(1aparoscopic cholecystectomy,LC)納入日間病房管理,LC具有微創的優勢,但是LC導致膽管損傷的發生率為0.2%~0.8%,是普通手術的2倍,LC導致膽管損傷主要原因包括膽管變異﹑解剖定位不清、術者失誤等[3]。正確解剖膽囊三角是防治膽囊損傷的關鍵,Rouviere溝是右肝唯一表面解剖定位標志。研究[4]表明,LC采用Rouviere溝作為膽囊解剖定位標志,可以有效降低膽管損傷的發生率。LC納入日間病房管理,LC安全性至關重要。本文探討日間病房管理下Rouviere溝定位在亞急性膽囊炎患者LC中的應用效果,現報道如下。
1 資料與方法
1.1 一般資料 回顧性分析2018年4月至2019年12月淮南新華醫院肝膽胰外科收治的203例亞急性膽囊炎患者的臨床資料,依據術中是否應用Rouviere溝定位分為對照組(n=101)與觀察組(n=102)。所有患者均符合亞急性膽囊炎的診斷標準[5],均簽署知情同意書,經醫院倫理委員會批準,所有患者均為入院當日或次日手術。兩組患者一般資料進行比較,差異無統計學意義(P>0.05)。見表1。

表1 兩組患者一般資料比較
1.2 納入與排除標準 納入標準:①年齡≥16歲者;②無上腹部手術史者;③患者膽囊炎急性發作時間不小于72 h者;④彩超檢查膽囊壁厚度<6 mm者;⑤無腹膜炎體征者;⑥膽囊疾患均有明確的手術指征者。排除標準:①年齡<16歲者;②既往上腹部手術史者;③患者膽囊炎急性發作時間超過72 h者;④彩超檢查膽囊壁厚度≥6 mm者;⑤存在腹膜炎體征者;⑥術前檢查無法在48 h內完善者;⑦術后因各種原因無法接受隨訪及健康指導者;⑧膽總管直徑>8 mm的患者 MRCP檢查提示合并膽總管結石﹑腫瘤以及其他疾患者。
1.3 方法 觀察組采用Rouviere溝定位下的LC。患者氣管插管并且全身麻醉,取頭高足低位與左側臥位,建立人工氣腹,壓力12~15 mmHg。采用常規三孔法操作(暴露視野困難者予以四孔法操作),進鏡后牽拉膽囊頸的頭側和內側,使得膽囊后三角能夠充分暴露。以Rouviere溝、以及其在肝面投影的延長線平面以上作為可安全解剖膽囊三角起始標志,靠近Rouviere溝,緊貼膽囊切開腹側漿膜,顯示膽囊頸部與膽囊管輪廓,牽拉膽囊頸,沿膽囊頸-管連接部切開分離,膽囊前后三角漿膜層“V” 形打開,掏空膽囊三角脂肪與結締組織,仔細明確辨認后,清除膽囊三角多余結構,確保除膽囊管及膽囊動脈無其他結構。采用閉合夾分別雙重夾閉及切斷膽囊管與膽囊動脈,剝離膽囊并從劍突下切口取出,術后,常規放置16#或18#腹腔引流管,如無異常,于第2天晨去除。
對照組采用常規LC。常規方法建立氣腹,采用三孔法或者四孔法,仔細分離粘連帶,以顯露膽囊三角,分離病切除膽囊,放置引流管同觀察組。
1.4 觀察指標 觀察入選患者的中轉開腹、手術并發癥(膽道損傷、術后膽漏)發生情況及手術時間、術中出血量、醫療費用。
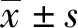
2 結果
2.1 兩組患者中轉開腹及手術并發癥比較 對照組患者中轉開腹率為4.95%,肝總管損傷率為1.98%,術后膽漏發生率為3.96%,均高于觀察組,兩組差異無統計學意義(P>0.05)。見表2。

表2 兩組患者中轉開腹及手術并發癥比較[例(%)]
2.2 兩組患者手術時間、術中出血及住院費用比較 對照組患者平均手術時間為(50.20±10.50)min,術中出血量為(58.40±10.70)mL,住院費用為(1.12±0.12)萬元,均高于觀察組,兩組差異有統計學意義(P<0.05)。見表3。

表3 兩組患者手術時間、術中出血及住院費用比較
3 討論
日間手術模式要求在24 h內完成入院、手術、離院的全過程,對比普通病房,這種快速高效的模式可保障患者手術效果、提高患者滿意度,且患者的住院費用明顯降低[7]。目前,淮南新華醫院將亞急性膽囊炎的LC納入日間手術管理,現對于術前膽紅素指標正常,彩超未提示膽總管增粗或Mirrizi征患者不常規予MRCP檢查。故對于亞急性膽囊炎行LC時術中確切的組織辨認、精細解剖是保證日間手術模式安全實施的關鍵。
本研究發現,以Rouviere溝標志進行的LC,其手術時間、術中出血量、住院費用均低于傳統手術組,兩組差異有統計學意義(P<0.05)。由此可見,按照Rouviere溝引導解剖可有效縮短手術時間,進而減少麻醉時間及術中藥物使用,降低醫療費用,而較少的術中出血量,也更好的保障了手術安全性。
LC手術并發癥膽道損傷的發生率較開腹手術增加了2倍以上[8],一旦發生,近期可出現黃疸、膽汁性腹膜炎、感染性休克等情況,遠期可發生膽道狹窄、返流性膽管炎、肝功能衰竭,部分患者需要多次手術或肝移植治療,嚴重影響患者的生活質量,甚至威脅患者生命安全;亞急性期膽囊炎患者,因其炎癥反應導致術野組織水腫,膽囊與其周圍組織界線、膽囊三角區均不易辨認,對腹腔鏡下行膽囊切除術更增添了困難及不安全性[9-10]。而相關研究[11]表明,至少半數以上患者能夠清晰顯示Rouviere溝,術者根據Rouviere溝定位能夠安全準確解剖膽囊三角,而傳統LC手術,主要依靠膽囊指示淋巴結及膽囊Hartmann袋等標志性組織來對膽囊三角進行辯認,有一定的局限性;尤其當膽囊萎縮、瓷化、淋巴結增生、Hartmann袋水腫、結構不易辨認等情況,會影響術者的準確判斷,易導致膽管損傷的發生。所以,Rouviere溝引導可以有效提高術者操作的準確性[12]。
以Rouviere溝引導解剖膽囊三角,首先確認其內只有膽囊動脈和膽囊管的情況下才可切斷膽囊管,否則需先離斷膽囊動脈,然后充分游離膽囊管周圍的神經結締組織,明確膽囊管與膽總管、肝總管三者的相對位置后,再離斷膽囊管。如膽囊炎癥較重,而患者缺失或無法辨認Rouviere溝,膽囊三角致密無法分離,應果斷轉開腹手術或行腹腔鏡膽囊大部切除。膽囊床電凝止血后,常規予以白色紗條擦拭,觀察無黃色膽汁樣滲液,否則應予以縫合及相應處理[13-14]。
本研究顯示,觀察組患者中轉開腹及并發癥(膽道損傷、膽漏)的情況要優于對照組,但兩組差異無統計學意義(P>0.05)。對于此結果,本研究存在以下不足:未對手術醫師進行年資、手術例數等進行分組研究;研究未納入血糖、體質指數等評價指標;作為單中心研究,納入病例數較少。
綜上所述,亞急性膽囊炎患者行日間手術以Rouviere溝這條“安全線”作為解剖引導,可有效提高手術效率、降低手術創傷、減少醫療費用。Rouviere 溝易于辨認,臨床可操作性強,可在各級醫院予以推廣實行。

