微小病變型腎病綜合征合并急性腎損傷患者臨床及病理特征分析
卿山林,何敬東,任 波
原發性腎病綜合征(primary nephrotic syndrome, PNS)主要表現為“三高一低”,即大量蛋白尿、水腫、高脂血癥和低蛋白血癥,是一種較為常見的腎內科疾病,臨床上可見感染、血液高凝狀態、血栓形成、急性腎損傷(acute kidney injury, AKI)、骨和鈣代謝異常等并發癥[1-4]。在PNS中,微小病變型(minimal change disease, MCD)為常見病理類型,發病率占小兒PNS的70.0%~90.0%,成人PNS的10.9%~38.5%,其中MCD腎病綜合征合并AKI具有病情危重等特點[5]。MCD腎病綜合征合并AKI是由于各種病因或者病理改變,引發原發性腎小球疾病而導致的綜合征,預后較差[6-7]。但由于MCD腎病綜合征合并AKI早期臨床表現缺乏典型特征,故早期明確診斷存在一定難度。因此,探討MCD腎病綜合征合并AKI患者的臨床及病理特征,有利于臨床醫生盡早診斷,采取最佳治療方案,從而幫助患者盡快恢復腎功能[8-9]。本研究選取成都醫學院第二附屬醫院收治的33例MCD腎病綜合征的臨床資料,其中15例合并AKI(45.45%),現對其臨床和病理特征進行分析總結如下。
1 資料與方法
1.1一般資料 選取2012年1月—2019年4月成都醫學院第二附屬醫院收治的符合納入及排除標準的33例MCD腎病綜合征作為研究對象,根據有無合并AKI分為觀察組(合并AKI,占45.45%)和對照組(無AKI,占54.55%)兩組。觀察組15例,男12例,女3例;年齡20~79(38.73±19.32)歲;MCD腎病綜合征病程2~60(7.43±6.88)d,AKI病程1~8(2.86±0.27)d;AKI 1期11例(73.33%),2和3期4例(26.67%),其中3例使用藥物誘發AKI,4例由于感染誘發AKI,8例無明顯誘因出現AKI。對照組18例,男9例,女9例;年齡16~76(38.76±19.21)歲;MCD腎病綜合征病程3~180(15.41±11.65)d。兩組性別、年齡及MCD腎病綜合征病程比較差異無統計學意義(χ2=3.182,P=0.074;t=0.050,P=0.961;t=0.579,P=0.832)。本研究經醫院醫學倫理委員會批準同意執行。
1.2納入及排除標準 納入標準:①所有入選患者均符合MCD腎病綜合征診斷標準[10],MCD病理表現為光鏡下腎小球輕微病變,免疫熒光陰性或少量IgM、補體C3沉積,電鏡下足突廣泛融合但無電子致密物沉積。②觀察組AKI診斷符合國際腎臟病委員會“KDIGO AKI臨床實踐指南”提出的AKI診斷標準[11]:血肌酐在2 d內增加26.5 μmol/L(0.3 mg/dl )或7 d內增加50%,或者尿量每小時<0.5 ml/kg,持續6 h,符合以上任一情況者,即可診斷為AKI。但由于本研究為回顧性研究很難統計48 h內血肌酐變化值,故本研究將AKI定義為血肌酐升高≥基線1.5倍,并且采用擴展定義,即住院期間血肌酐上升或下降50%,其中超過基線1.5倍為AKI 1期、2倍為2期、3倍為3期[12]。③所有入選患者均行腎臟活組織病理檢查證實疾病診斷。
排除標準:①存在其他慢性腎臟病及繼發性腎臟病等患者;②合并嚴重心腦血管疾病、肝功能不全及血液疾病等患者;③存在惡性腫瘤患者;④因外傷導致腎損傷患者;⑤臨床及病理資料不完整或缺乏準確性患者。
1.3方法
1.3.1并發癥監測:監測所有入選患者低血容量(血壓<90/60 mmHg)、腎炎綜合征、高血壓(血壓≥140/90 mmHg)、心力衰竭[腦利鈉肽(BNP)≥2000 pg/ml]并肺水腫(有呼吸困難、心率加快、干濕啰音等臨床表現,且X線和CT檢查示肺門陰影、蝴蝶狀表現等)及漿膜腔積液(通過X線和B超檢查確定是否存在胸腔積液、心包積液和腹腔積液等)等并發癥發生情況。
1.3.2實驗室檢查:收集所有入選患者24 h尿液采用生化分析儀(德國拜耳公司,1650 生化分析儀)檢測尿蛋白。采集所有入選患者清晨空腹靜脈血5 ml,離心,分離血清,采用全自動生化分析儀(美國雅培公司,AEROSEt 全自動生化分析儀)檢測血肌酐和尿素。
1.3.3病理檢查:所有入選患者均于彩色多普勒超聲引導下,經皮穿刺右腎下極取活組織,行冷凍病理切片免疫熒光(包括IgG、IgA、IgM、C3、C4、C1q、FRA)和石蠟切片光鏡(包括HE、PAS、PASM、MASSON染色)、電鏡檢查,綜合判斷腎臟病變病理類型。
1.4觀察指標 比較兩組并發癥發性情況及實驗室檢查結果,分析MCD腎病綜合征合并AKI患者病理特征及治療、轉歸情況。

2 結果
2.1并發癥發生情況比較 兩組低血容量、腎炎綜合征及高血壓發生率比較差異均無統計學意義(P>0.05)。觀察組心力衰竭并肺水腫及漿膜腔積液發生率明顯高于對照組,差異有統計學意義(P<0.05)。見表1。
2.2實驗室檢查結果比較 觀察組24 h尿量低于對照組,尿蛋白及血肌酐、尿素水平高于對照組,差異均有統計學意義(P<0.05或P<0.01),見表2。

表1 有無合并急性腎損傷微小病變型腎病綜合征兩組并發癥發生情況比較[例(%)]
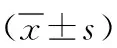
表2 有無合并急性腎損傷微小病變型腎病綜合征兩組實驗室檢查結果比較
2.3MCD腎病綜合征合并AKI患者病理特征 MCD腎病綜合征合并AKI 15例中出現腎間質彌漫性水腫最多(10例,66.67%),其次為腎小管上皮細胞變性、壞死及脫落伴再生(4例,26.67%),出現腎小管管型最為少見(2例,13.33%)。
2.4MCD腎病綜合征合并AKI治療及轉歸情況 MCD腎病綜合征合并AKI 15例住院期間均給予去除誘因、利尿、維持血容量等治療,同時使用足量糖皮質激素(潑尼松,每日1.0 g/kg)口服治療,必要時靜脈給予白蛋白支持,水腫明顯且白蛋白較低者靜脈使用等效劑量甲潑尼龍治療。AKI 3期2例行血液透析治療。MCD腎病綜合征合并AKI 15例均經相應治療后尿蛋白呈現不同程度減少,尿量增加,全身水腫減輕或消退,達到完全緩解,且腎功能皆恢復正常。
3 討論
MCD腎病綜合征是臨床PNS中常見病理類型,但該病并非獨立發作的疾病,而是各種因素導致腎小球毛細血管濾過膜通透性增加,致出現大量蛋白尿造成[13-15]。MCD腎病綜合征為腎病綜合征中易合并 AKI的病理類型,主要是由于長期低蛋白血癥使腎間質水腫,壓迫腎小管,濾過率下降所導致;同時體液丟失、外科損傷、腹腔積液及抗高血壓藥物使用等造成血流動力學改變,可引起腎灌注減少、腎小球濾過率降低,造成AKI;另外,尿路梗阻及藥物等因素亦可導致AKI的發生[16-18]。國內外研究結果顯示MCD合并AKI的發病率并不一致,Jennette和Falk[19]研究顯示MCD腎病綜合征患者中AKI發病率為21.00%,尤小寒等[20]報道MCD腎病綜合征中AKI發病率為8.50%,章友康等[21]研究顯示MCD合并AKI的概率為25.00%。另外,楊琛等[22]對成人MCD腎病綜合征403例進行研究,結果發現其中118例發生了AKI,發生率為29.3%。本研究結果顯示,33例MCD腎病綜合征中AKI發病率為45.45%,較既往研究明顯高。考慮其原因可能與本研究所選取樣本量較小有關,也可能與既往研究納入標準與本研究不完全一致有關。此外,對以往相關研究進行分析發現均未對MCD腎病綜合征合并AKI患者進行具體分期。本研究結果顯示,MCD腎病綜合征合并AKI 15例AKI 1期11例,占73.33%;2和3期4例,僅占26.67%。提示MCD腎病綜合征合并AKI患者大部分為AKI 1期。本研究AKI 1期患者未發展成2和3期可能與早期診斷、及時正確治療有關,故早期識別MCD腎病綜合征合并AKI尤為重要。
本研究結果顯示,觀察組低血容量發生率高于對照組,但兩組低血容量、腎炎綜合征及高血壓發生率比較差異無統計學意義。提示血流灌注不足在AKI發生過程中有可能起著一定臨床作用[23]。本研究結果顯示,觀察組心力衰竭并肺水腫及漿膜腔積液發生率明顯高于對照組,差異有統計學意義。提示MCD腎病綜合征合并AKI患者臨床表現較一般MCD腎病綜合征患者更為嚴重,可存在大量蛋白尿或嚴重低蛋白,甚至出現全身高度水腫和極為嚴重的高脂血癥,從而加大了肺水腫及漿膜腔積液發生的風險。本研究結果還顯示,MCD腎病綜合征合并AKI 15例中出現腎間質彌漫性水腫最多(10例,66.67%),其次為腎小管上皮細胞變性、壞死及脫落伴再生(4例,26.67%),出現腎小管管型最為少見(2例,13.33%)。表明MCD合并AKI患者病理表現主要為腎小管間質急性損傷。目前,臨床上MCD腎病綜合征合并AKI患者的治療原則主要為積極去除誘因,維持穩定血流量,以及足量糖皮質激素使用。本研究MCD腎病綜合征合并AKI 15例住院期間均給予去除誘因、利尿、維持血容量等治療,同時使用足量糖皮質激素(潑尼松,每日1.0 g/kg)口服治療,必要時靜脈給予白蛋白支持,水腫明顯且白蛋白較低者靜脈使用等效劑量甲潑尼龍治療。AKI 3期2例行血液透析治療。MCD腎病綜合征合并AKI 15例均經相應治療后尿蛋白呈現不同程度減少,尿量增加,全身水腫減輕或消退,達到完全緩解,且腎功能皆恢復正常。本研究MCD腎病綜合征合并AKI 15例的治療及轉歸情況與既往研究報道基本一致[24]。現臨床上對于MCD腎病綜合征合并AKI的相關認知逐漸提高,從而可及時發現疾病并予以積極治療,促使患者得到較好預后。但若未及時發現MCD腎病綜合征合并AKI,未能及時予以對癥治療,會造成腎功能不全進一步加重,嚴重時會危及患者生命安全,導致患者死亡。由此可見,臨床對MCD腎病綜合征合并AKI患者應早期實施正確治療方案,以減輕腎損害、改善預后。
綜上所述,MCD腎病綜合征合并AKI患者臨床表現較嚴重、并發癥較多,尿蛋白增多是其主要原因;腎小管間質急性損傷為其主要病理表現。臨床上在對MCD腎病綜合征合并AKI的治療中,足量糖皮質激素的使用最為關鍵,而對于水腫明顯、白蛋白較低者推薦靜脈使用甲波尼龍治療,對AKI 3期、少尿或無尿患者建議盡早行血液透析治療。

