預測老年早期肝癌患者術后發生肝衰竭的列線圖模型建立
趙姣萍 許文芳
原發性肝癌是世界范圍內最常見的惡性腫瘤之一,每年的發病率及死亡率均排名前列[1]。有資料顯示,我國大陸地區每年新發肝癌患者占全球總新發患者比例高達45%,而每年因肝癌致死的患者也占全球43%[2],老年患者發病率逐年上升,已造成嚴重的社會和醫療負擔。隨著公民健康意識增強,早期肝癌檢出率明顯增加,手術治療效果顯著,但是術后并發的肝功能衰竭嚴重影響患者生活質量和遠期預后[3]。因此,本研究通過回顧性分析紹興文理學院附屬醫院收治的675 例老年早期肝癌手術患者的臨床資料,建立預測老年早期肝癌患者肝切除術后發生肝衰竭的列線圖模型。
1 臨床資料
1.1 一般資料 回顧性分析紹興文理學院附屬醫院2009 年6 月—2019 年6 月收治并行肝部分切除的老年早期肝癌患者675 例,年齡(69.5±7.6)歲。其中男524 例,女151 例,根據術后是否發生肝衰竭分為肝衰組(73 例)和非肝衰組(602 例)。
1.2 納入及排除標準 納入標準:(1)根據《美國肝病學會實踐指導:肝細胞癌的診斷、分期和管理》的相關標準確診為肝細胞癌[4],根據2011 年國際肝臟外科學會發布的診斷指南診斷為肝切除術后肝衰竭(post-hepatectomy liver failure,PHLF)[5],經2 位副高以上職稱醫師診斷為原發性肝癌并確定需行根治性肝部分切除術的患者;(2)年齡≥60 周歲;(3)術前無明顯肝衰竭表現;(4)術后病理證實為肝癌。排除標準:(1)臨床資料不完整者;(2)術前針對原發性肝癌采取過其他治療手段;(3)轉移性肝癌或合并其他部位惡性腫瘤者。
2 方 法
2.1 病例資料獲取 本研究采用回顧性分析對675例老年早期肝癌患者的病例資料進行整理和分析,所有病例資料均從醫院信息管理系統(hospital information system,HIS)獲取,根據納入和排除標準最終獲取675 份病例資料。
2.2 獨立危險因素篩選 通過回顧性分析患者臨床資料,將性別、年齡、體質指數(BMI)、是否合并糖尿病、是否合并肝硬化、Child-Pugh 分級、凝血酶原時間(PT)、總膽紅素(TB)、術前血清白蛋白、病灶數量、術中出血量、殘肝體積、手術時間、肝血流阻斷時間等15 個變量進行賦值,通過單因素分析篩選出老年早期肝癌患者肝切除術后發生肝衰竭的危險因素,通過二元多因素Logistic 回歸分析得出老年早期肝癌患者肝切除術后發生肝衰竭的獨立危險因素。
2.3 列線圖模型建立與驗證 根據篩選出的獨立危險因素建立預測老年早期肝癌患者肝切除術后發生肝衰竭的Nomogram 模型,使用Bootstrap 內部驗證法[6]對該模型進行驗證。
2.4 統計學方法 應用SPSS 20.0 統計軟件進行數據分析,計數資料采用行×列卡方檢驗,篩選獨立危險因素選用二元Logistic 回歸分析,檢驗水準為α=0.05;列線圖采用R(R3.6.0)軟件包,應用rms 程序包,建立列線圖預測模型。同時應用caret 程序包進行Bootstrap 法做內部驗證,采用rms 程序包計算一致性指數(C-index)。采用ROCR 及rms 程序包作ROC 曲線。
3 結果
3.1 老年早期肝癌患者肝切除術后發生肝衰竭的獨立危險因素 單因素分析結果顯示,肝切除術后發生肝衰竭的影響因素有年齡、糖尿病、肝硬化、Child-Pugh 分級、術前血清白蛋白、殘肝體積、肝血流阻斷時間(見表1);將上述指標納入多因素Logistic 回歸分析結果顯示,年齡≥70 歲、合并糖尿病、合并肝硬化、術前血清白蛋白<35g/L、殘肝體積<40%、肝血流阻斷時間≥20min 是老年早期肝癌患者肝切除術后發生肝衰竭的獨立危險因素,見表2。
3.2 列線圖模型的建立與驗證 根據二元多因素Logistic 回歸分析結果建立列線圖預測模型,具體分值(見圖1);隨后對模型進行驗證,預測值與實際觀測值基本一致(見圖2),說明本列線圖模型預測能力較好;通過Bootstrap 內部驗證法進行驗證,結果得出C-index 指數為0.780(95%CI:0.725-0.835)(見圖3),說明本研究所建立的列線圖模型的精確度及區分度均為良好。
4 討論
目前早期肝癌最有效的治療方式仍是外科手術切除根治術,也是唯一可能獲得長期生存機會的手段[7]。但是由于肝臟血流極為豐富,易發生早期轉移,且老年人肝臟功能本就有所下降,故PHLF 一直以來都是老年肝切除手術患者術后圍手術期死亡的重要因素之一,所以術前準確評估術后發生肝衰竭的概率對于指導高危患者早期干預極為重要[8]。本研究結果發現,年齡≥70 歲、合并糖尿病、合并肝硬化、術前血漿白蛋白<35g/L、殘肝體積<40%、肝血流阻斷時間≥20min 是老年早期肝癌患者肝切除術后發生肝衰竭的獨立危險因素。
本研究主要針對60 周歲以上的老年早期肝癌患者,Logistic 回歸分析結果提示年齡>70 歲是60 歲以上老年患者肝切除術后發生肝衰竭的獨立危險因素,與相關報道結果一致[9],可能與高齡患者肝細胞代償和再生能力明顯下降有關。同時,有研究指出,年齡增加雖然會增加患者術后相關并發癥的發生率,但是不會顯著增加PHLF 的發生,這提示我們年齡可能不會直接導致PHLF 的發生率升高,而是隨著年齡的增加,手術帶來的應激反應會造成老年人機體其他系統的損傷,加上老年人基礎疾病多,各重要臟器功能損害后會造成肝臟負擔進一步加重,最終導致肝臟衰竭[10]。故針對高齡患者,術前病情評估及手術方式選擇應更加謹慎。
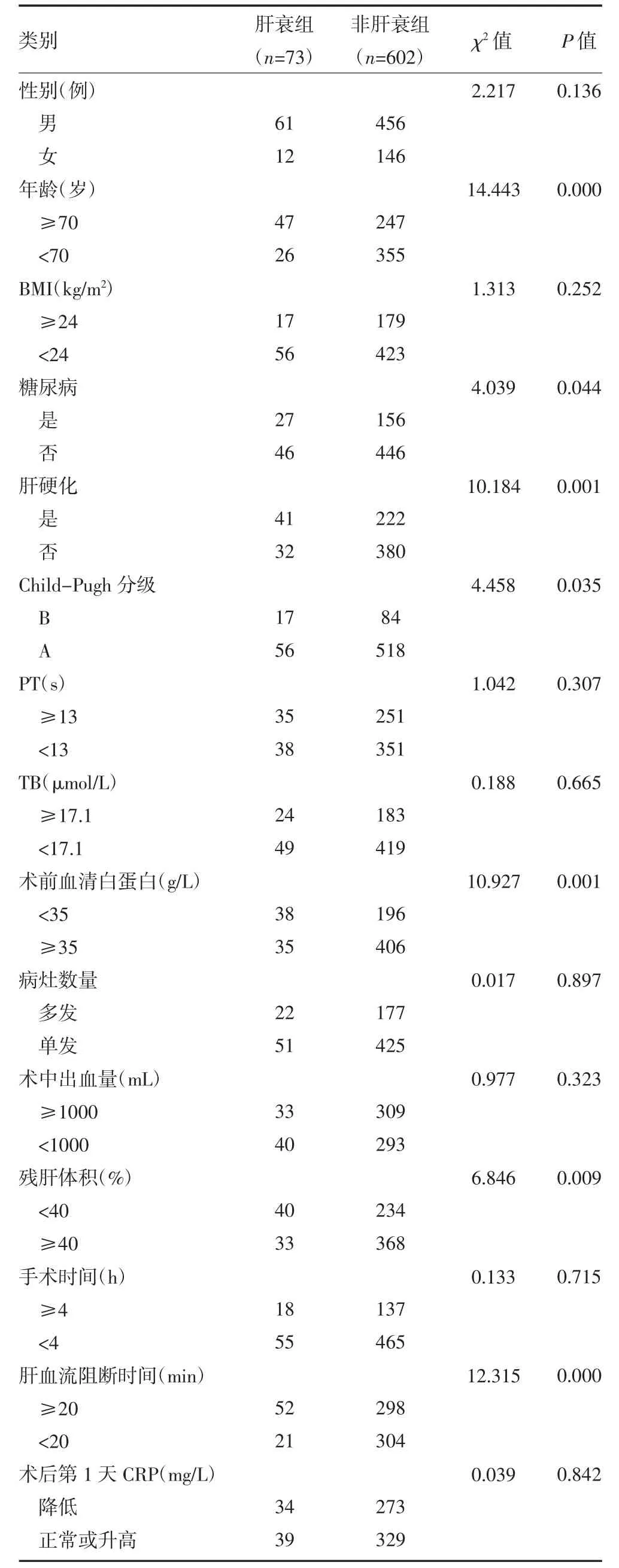
表1 兩組患者肝切除術后發生肝衰竭的單因素分析結果
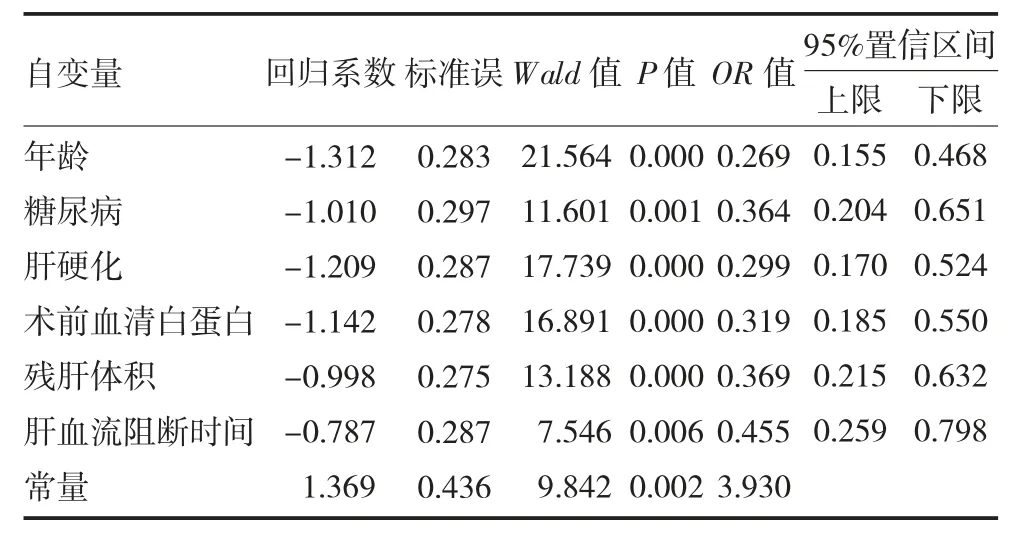
表2 肝切除術后發生肝衰竭的多因素Logistic 回歸分析結果
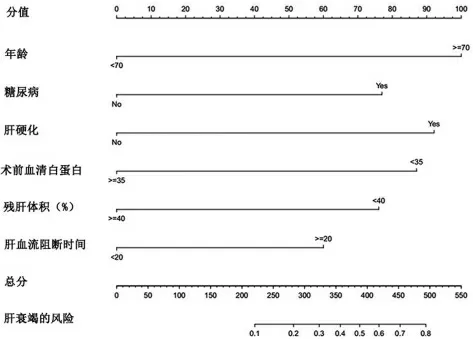
圖1 預測老年早期肝癌患者肝切除術后發生肝衰竭的列線圖模型
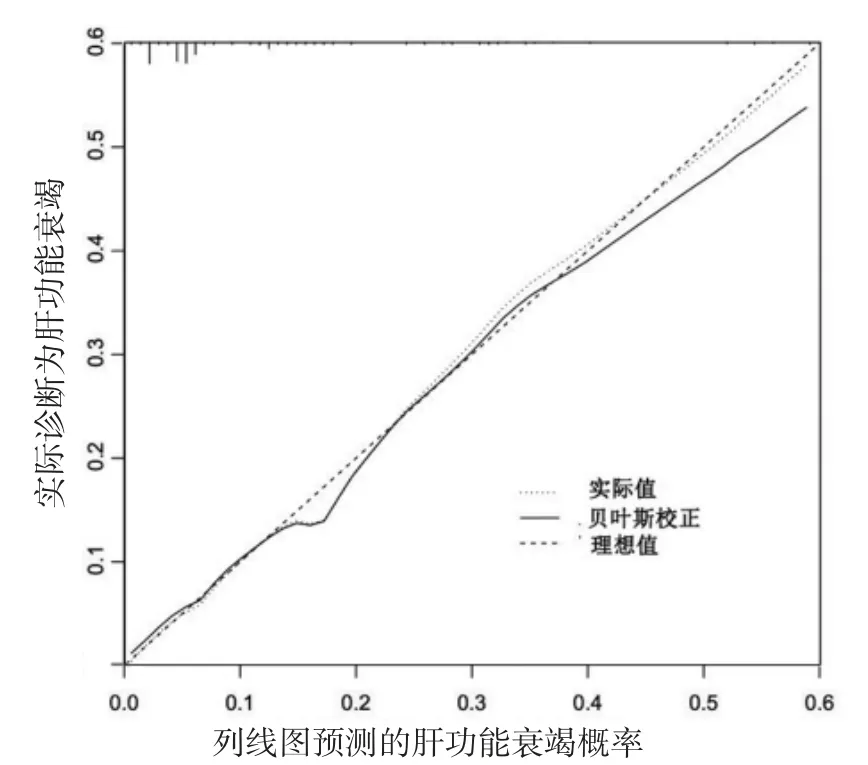
圖2 模型校準圖形
眾多研究已證實,殘留肝體積是影響術后肝臟功能的最重要因素之一,一般情況下,如患者未合并基礎肝臟疾病,殘肝體積在20%~30%之間即可基本滿足機體需要[11-13]。當患者本身有肝臟基礎疾病(如肝炎、肝硬化等)時,殘余肝體積對于患者預后會產生直接影響,已被相當的研究證實。然而,對于本研究而言,此前沒有任何一項研究成果能夠適用,故對于特定目標患者,通過擴大樣本量來確定適合自身的殘余肝體積是必要的。
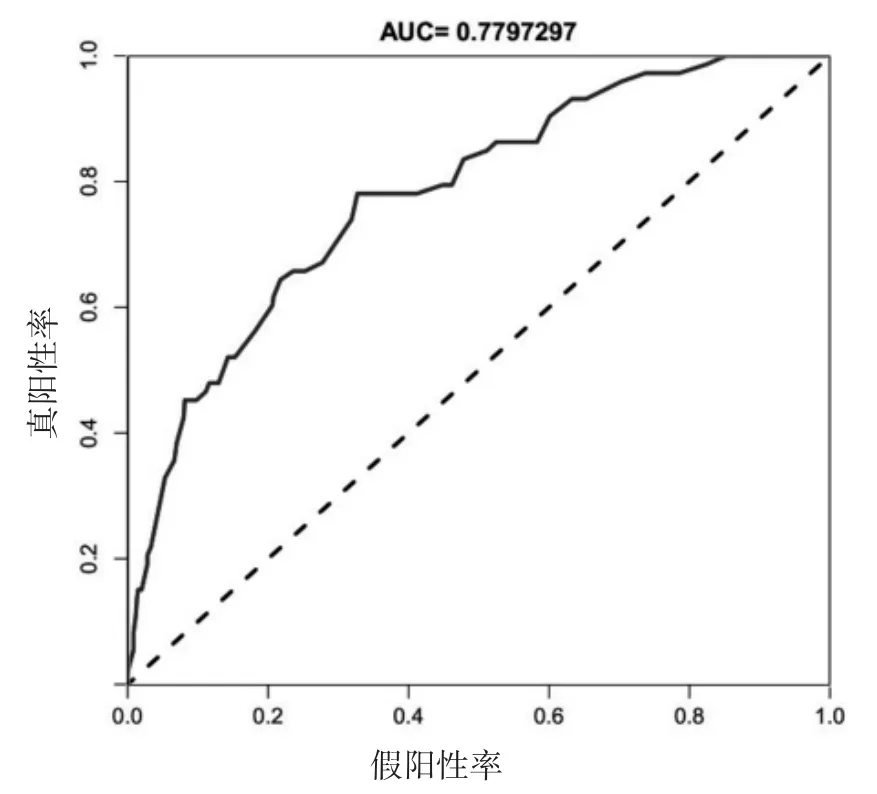
圖3 預測模型的ROC 曲線
此外,在很多國內外研究中,術中出血量及手術時間均是影響患者術后恢復及遠期生存率的重要指標[14]。本研究結果顯示,相對成熟的手術操作以及病情相對簡單的早期肝癌導致兩組之間無顯著差異。但不可否認的是,當術中出血量較大,患者需要輸血治療時,肝臟負擔常較非輸血患者顯著增加。而手術時間是主刀醫生對于患者病情的綜合評估水平,臨床醫生應該提高自身技能以盡量減少非計劃外的手術時間,為改善患者預后爭取寶貴時間。
綜上所述,本研究成功建立了預測老年早期肝癌患者肝切除術后發生肝衰竭概率的列線圖模型,能夠有效地預測老年早期肝癌患者肝切除術后發生肝衰竭的概率,為臨床工作提供指導。

