產前盆底鍛煉聯合產后內服加味舉元煎預防產后盆底障礙性疾病60例療效觀察
浙江省立同德醫院 浙江 杭州 310012
產后盆底障礙性疾病(PFD)是一種以脫垂、尿失禁等為主要表現的產后疾病,給產婦帶來了較大痛苦。目前臨床上以盆底鍛煉法、生物反饋法等治療手段為主,但療效不一,筆者采用產前盆底鍛煉聯合產后內服加味舉元煎預防本病,收效滿意,報道如下。
1 臨床資料
1.1 一般資料:選取2017年1月至2020年1月在我院婦產科接受產檢、分娩的120例孕產婦作為觀察對象。隨機分為對照組與觀察組各60例,兩組一般資料間差異無統計學意義(P>0.05)。詳見表1。
表1 兩組資料情況比較(±s)

表1 兩組資料情況比較(±s)
組別對照組觀察組例數60 60平均年齡(歲)27.31±2.49 27.67±2.38 BMI(kg/m2)21.89±1.68 22.03±1.63產次1次46 43產次>1次14 17孕期(周)38.09±1.16 37.98±1.21新生兒體質量(kg)2.56±0.64 2.49±0.58
1.2 納入標準:①年齡20~35歲;②足月順產者;③中醫辨證:證見產后尿失禁或肛門脫垂,神疲乏力,面色無華,氣短懶言,自汗,眩暈,舌淡,脈細弱。屬氣血虧虛之證。
1.3 排除標準:①2個月內接受PFD藥物治療及盆底肌鍛煉者;②既往有盆腔手術史、泌尿系手術史、肛腸科手術史者;③對本研究中使用藥物過敏者;④不配合治療者。
2 治療方法
2.1 對照組:采用產前盆底肌肉訓練。主要進行凱格爾(Kegel)訓練[1]及縮肛運動:取孕婦仰臥位,吸氣時用力收縮肛門≥3s,連續重復5次上述動作,然后放松,每日訓練100次,根據陰道觸診評估正確的收縮,連續訓練4周。訓練期間需合理控制飲食,孕期體質量增加保持在10~15kg之間。
2.2 觀察組:在對照組的基礎上,產后內服加味舉元煎,方劑組成:黨參、桑螵蛸、黃芪各20g,川芎、柴胡、升麻各9g,金櫻子、白術、當歸、炙甘草各12g。上方水煎,產后立即內服,每日早晚各1次,連續服4周。
兩組均在產后4周進行療效評定。
3 療效觀察
3.1 療效標準:顯效:患者無肛門脫垂、尿失禁等癥狀,大小便控制自如;有效:患者有肛門脫垂、尿失禁等癥狀,大小便控制自如;無效:患者有肛門脫垂、尿失禁等癥狀,大小便無法控制。
3.2 盆底功能指標[2]:治療前、后采用多功能神經電生理定量診斷仿生治療儀檢測患者的盆底表面肌電信號,經計算得出肌電值、陰道動態壓力、陰道收縮持續時間及盆底肌張力的變化。盆底肌張力評價標準無收縮計0分,稍有顫動計1分,微弱收縮計2分,普通完全收縮且無對抗計3分,正常收縮且存在輕微對抗計4分,強力收縮、持續正常對抗計5分。
3.3 中醫證候積分:對患者的神疲、氣短、自汗、乏力及懶言5個證候進行評價,癥狀較輕者計2分,中者計4分,癥狀較重者計6分。
3.4 兩組臨床療效比較:治療后觀察組總有效率高于對照組(P<0.05)。見表2。
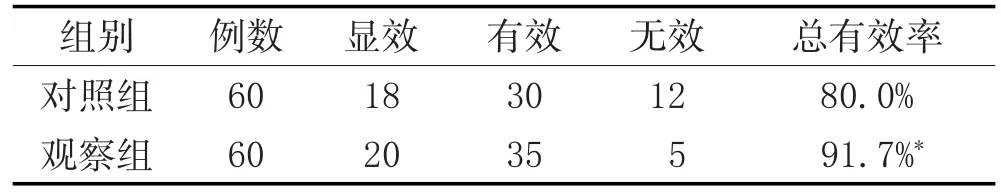
表2 兩組療效比較(例)
3.5 兩組治療前后盆底功能比較:兩組治療前各項指標比較差異均無統計學意義(P>0.05),治療后各指標均明顯高于治療前(P<0.05);而觀察組治療后的盆底功能改善明顯優于對照組(P<0.05)。詳見表3。
3.6 兩組治療前后中醫證候積分比較:兩組治療前中醫證候積分比較差異無統計學意義(P>0.05),治療后中醫證候積分明顯優于治療前(P<0.05);而觀察組治療后的中醫證候積分改善明顯優于對照組(P<0.05)。詳見表4。
表3 兩組治療前后盆底功能變化比較(±s)
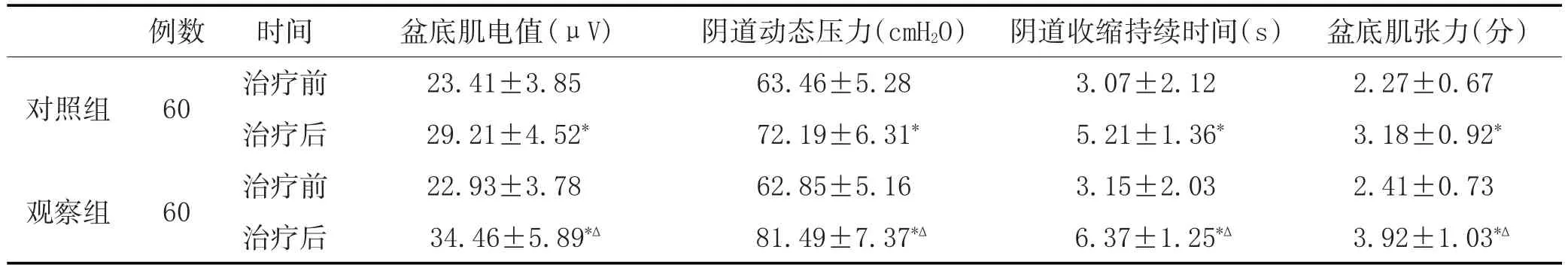
表3 兩組治療前后盆底功能變化比較(±s)
注:與治療前比較,*P<0.05;與對照組治療后比較,?P<0.05。
對照組例數60觀察組陰道收縮持續時間(s)3.07±2.12 5.21±1.36*3.15±2.03 6.37±1.25*?60時間治療前治療后治療前治療后盆底肌電值(μV)23.41±3.85 29.21±4.52*22.93±3.78 34.46±5.89*?陰道動態壓力(cmH2O)63.46±5.28 72.19±6.31*62.85±5.16 81.49±7.37*?盆底肌張力(分)2.27±0.67 3.18±0.92*2.41±0.73 3.92±1.03*?
表4 兩組治療前后中醫證候積分比較(±s,分)
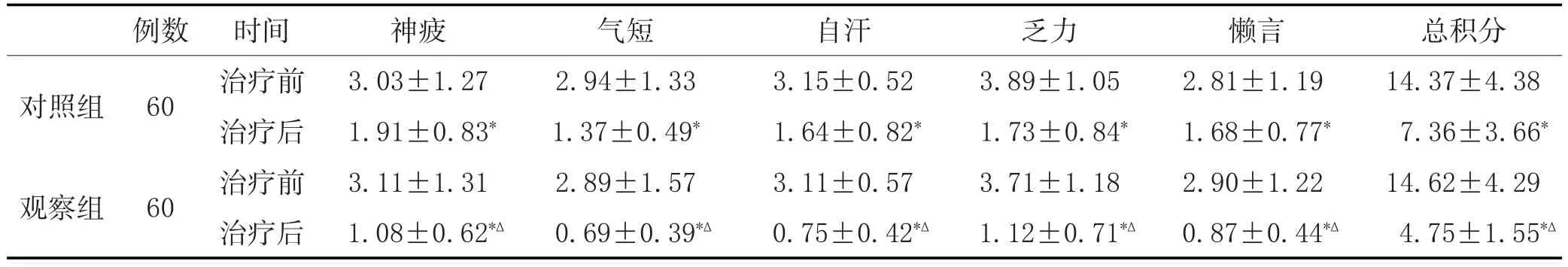
表4 兩組治療前后中醫證候積分比較(±s,分)
注:與治療前比較,*P<0.05;與對照組治療后比較,?P<0.05。
對照組例數60觀察組總積分14.37±4.38 7.36±3.66*14.62±4.29 4.75±1.55*?60時間治療前治療后治療前治療后神疲3.03±1.27 1.91±0.83*3.11±1.31 1.08±0.62*?氣短2.94±1.33 1.37±0.49*2.89±1.57 0.69±0.39*?自汗3.15±0.52 1.64±0.82*3.11±0.57 0.75±0.42*?乏力3.89±1.05 1.73±0.84*3.71±1.18 1.12±0.71*?懶言2.81±1.19 1.68±0.77*2.90±1.22 0.87±0.44*?
4 體會
PFD致病因素十分復雜,目前認為PFD的發生與妊娠、分娩有關。妊娠期間隨著胎兒的不斷增長,孕婦子宮體積也隨之增大,尤其是孕28周后,孕婦身體重心發生變化,加重了盆底肌肉組織的負擔,可引起盆底肌肉損傷。此外,胎兒過大或分娩產力使用不當等也可增加孕產婦發生PFD的風險。同時,分娩過程可影響膀胱和尿道,導致壓力性尿失禁,壓力性尿失禁的主要表現為運動或咳嗽時,腹內壓驟然升高,伴有尿液不自主溢出[3]。因此,及時進行盆底肌康復治療對預防PFD的發生具有重要意義。
中醫學認為,PFD屬“陰挺”“小便失禁”“脫肛”等范疇,雖病多位于膀胱,但與脾氣下陷、腎氣不固密切相關[4]。《婦人大全良方》中提及“婦人產蓐,產理不順,致傷膀胱,遺尿無時”,《醫宗金鑒》中記載“婦人陰挺,或因胞絡傷損,或因分娩用力太過,或因氣虛下陷,濕熱下注”,故本病病機以氣血虧虛為主,與孕產婦體質虛弱、產時氣血虧損導致機體正氣過度消耗有關。主要癥候為壓力性尿失禁,伴有神疲、氣短、乏力、自汗、懶言等氣虛表現,部分患者兼有眩暈等癥狀。根據辨證論治的原理,治療該病應以固腎益脾、升舉陽氣為主。《景岳全書》中所記載的舉元煎,由黨參、黃芪、升麻、炙甘草、白術等組成,筆者在此基礎進行加味,方中黨參具有補氣生津、補脾益肺之功效;白術益氣健脾、固表燥濕之功效,配以黃芪、柴胡、升麻,進一步加強了升陽補氣之功效;當歸在本方中以補血為主;桑螵蛸、金櫻子兩藥均具有縮尿的功效;由于產婦氣血虧虛亦會導致氣血瘀滯不暢,故筆者加入川芎以活血行氣;炙甘草可調和藥性。諸藥合用,共奏補脾益腎、托舉陽氣、縮尿止禁之功。
本觀察結果顯示,產后內服加味舉元煎聯合產前盆底鍛煉可有效提高孕產婦的盆底功能,對于臨床預防產后PFD的發生具有重要意義。

