CT、MRI在骨巨細胞瘤診斷中的應用價值
曹劍倉
(甘肅省中醫院,甘肅 蘭州 730050)
骨巨細胞瘤(bone giant cell tumors GCTB)是一種特殊類型的交界性骨腫瘤,約占原發性骨腫瘤的5%[1]。其組織學特征是存在較多腫瘤性卵圓形單核細胞和散在的一致性分布的巨大破骨細胞樣巨細胞構成。大多惡性骨巨細胞瘤屬于繼發性的,與既往放療史有關[2]。多見于30~40歲女性,病變常起源于骨骺,通常到達骨關節面,以遠端長骨多見,尤其股骨遠端。臨床首選的治療方案是手術治療,但目前較多研究發現病理學的分級并不是唯一指導骨巨細胞瘤的治療及判斷預后的線索[3]。因此影像學檢查對骨巨細胞瘤的診斷、臨床治療有很重要的意義。該研究選取甘肅省中醫院經病理證實骨巨細胞瘤患者49例,現將骨巨細胞瘤的影像學特征總結如下。
1 資料與方法
1.1 一般資料
收集自2019年1月~2019年12月就診于甘肅省中醫院的49例骨巨細胞瘤患者,男性23例,女性26例,年齡在20~72歲,平均年齡38.62±16.55歲。所有接受研究者均行CT、MRI檢查,其中發生于股骨21例,脛骨7例,椎體4例,骶骨3例,橈骨2例,尺骨4例,腕關節2例,肱骨3例,踝關節2例。
1.2 研究方法
1.2.1 CT檢查
使用采用飛利浦Brilliance64層128排螺旋CT機。體位:仰臥位。掃描范圍:患者的受檢部位及周圍臨近關節,若患者的受檢部位存在巨大腫塊,要擴大整個掃描范圍,將腫塊納入掃描范圍。分別進行冠狀位,矢狀位以及橫斷位圖像重建,用對比劑300mgI/mL碘海醇進行增強掃描。掃描參數:電壓120kV,電流280mA,重建層厚1mm,螺距0.85,間隔5mm。
1.2.2 MRI檢查
采用GESignaHD-xt3.0超導MR掃描儀,腕關節掃描使用腕部8通道專用線圈,股骨及脛骨掃描使用軟體線圈,脊柱掃描使用脊柱8通道體部高分辨線圈,橈骨、尺骨及肱骨掃描使用上肢專用線圈,踝關節掃描使用踝關節專用8通道線圈,選擇不同掃描序列參數(見表1),對患者的病灶部位分別進行平行掃描,在患者的冠狀位,矢狀位以及橫斷位進行增強掃描,應用對比劑釓雙胺增強掃描,對比劑劑量:0.01mmol/kg,層厚:4mm,間隔:1mm。
1.3 統計學方法
計量資料采用t檢驗,計數資料采用卡方檢驗。應用SPSS19.0軟件進行統計學分析,以P<0.05認為組間差異有統計學意義。
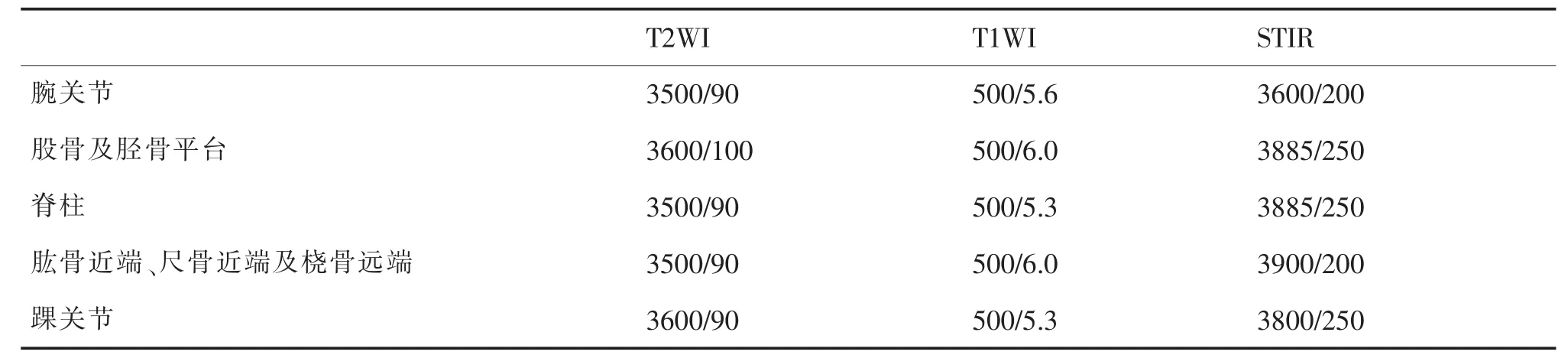
表1 MRI掃描不同掃描參數的TR/TE值
2 結果
2.1 CT與MRI兩種影像學方法對比(表2)

表2 CT、MRI診斷價值比較
2.2 CT、MRI影像學特征
2.2.1 CT表現
1例發生于股骨下端的骨巨細胞瘤病灶范圍最大,范圍約 12.cm1×11.6cm×10.8cm,發生于關節面附近,近軟骨下骨及骨突部,呈偏心性、溶骨性骨質破壞,呈膨脹性改變;鄰近骨皮質變薄,局部不連續,呈篩孔樣改變,內見假性骨小梁形成;周圍見軟組織腫塊影。增強后病灶內呈不均勻強化,周圍見不連續骨膜反應。發生在橈骨遠端、肱骨近端、尺骨近端、脛骨平臺33例病人表現類似,起源于骨端,表現為偏心性、膨脹性生長,溶骨性骨質破壞,內呈軟組織密度影,平均CT值約42.12±8.13HU。其中4例可以看到假性骨小梁,皮質變薄的范圍也有差異,3例病灶內出現了分層樣改變,13例病灶邊緣見硬化邊。32例病灶邊界清,周圍軟組織反應不明顯。4例發生于椎體者,椎體及部分附件區骨質破壞,均侵犯硬膜囊、椎管及雙側側隱窩,并且1例病灶內密度不均勻,呈分層樣改變。
2.2.2 MRI表現
發生于股骨遠端的6例病灶,均呈溶骨性破壞,骨皮質信號中斷,8例形成骨包殼,包殼局部連續性中斷,病灶突破外側骨質向軟組織生長,周圍軟組織及韌帶受壓推移,病灶在T1WI序列上腫瘤呈中等信號或低信號,信號不均勻,T2WI序列呈不均勻高信號,STIR序列上呈不均勻高信號。35例病灶行對比增強均呈不均勻環形及斑片狀強化。發生于四肢的45例中,其中8例病灶在T2WI出現液-液平面,提示腫瘤繼發動脈瘤樣骨囊腫。有6例病灶周圍軟組織反應明顯,增強后軟組織呈不均勻明顯強化。5例病灶在T2WI加權圖像上區域性高信號,提示存在亞急性出血。4例T2WI序列上病灶內部呈極低信號,提示存在慢性復發性出血引起的含鐵血黃素沉積[4]。當在MRI圖像上出現病灶邊緣不完整、局部皮質突破和或軟組織腫塊及明顯的實性成分時,一般提示腫瘤的侵襲性更強,腫瘤往往偏向于惡性。
3 討論
3.1 病理特點
骨巨細胞瘤雖屬于交界性腫瘤,但其對周圍組織仍有侵襲性,且有復發的危險,隨著潛伏期延長,若發生轉移,常見于肺轉移,預后極差[5]。以組織學角度,骨巨細胞瘤主要由單核腫瘤細胞、單核組織細胞和破骨細胞樣多核巨細胞三種細胞構成。端粒聯合是最常見的染色體異常。本研究收錄患者均無遺傳史。有研究表明,真正的腫瘤細胞是指具有成骨前體細胞表型的單核細胞,而單核組織細胞和破骨樣多核巨細胞均屬于非腫瘤細胞[6]。骨巨細胞瘤起源于干骺端,延至骨骺,可達骨性關節面下,骨骺受累范圍與腫瘤大小及發病時間有一定聯系。50%~65%常累及膝關節,本研究中21例股骨處病灶,均行廣泛病灶切除術聯合膝關節成形術。
3.2 影像學特點
骨巨細胞瘤的臨床癥狀不夠典型,大多以疼痛、腫脹就診,有時會出現鄰近關節活動范圍的受限。影像學檢查常常以平片檢查作為首診,但該檢查不能清晰地顯示病灶的內部結構,空間分辨率差,且不能區分病變程度,誤診率和漏診率極高。CT對骨皮質連續性、周圍軟組織情況及鈣化顯示明顯優于X線,并且CT對骨皮質受侵的程度、類型及范圍上具有很好的顯示,在一定程度上可以從分子影像學角度分析病灶的活躍性。若病灶處的骨皮質發生浸潤、不連續、破壞,存在骨膜反應時,這提示病灶具有侵襲性風險或惡性的象征。增強CT對病灶的內部血供情況及軟組織侵犯程度可提供診斷價值。結合臨床體征、CT表現及病理結果,骨巨細胞瘤的診斷率可明顯提高。
本研究中CT對骨巨細胞瘤的診斷率約69.35%,其中1例發生于股骨上端占位并病理性骨折,CT誤診為纖維源性腫瘤,該病例在CT表現股骨上端骨皮質變薄,骨質膨脹性改變,骨皮質完整,髓腔可見軟組織密度影,CT值約42-52HU,未見明顯硬化邊,局部向鄰近軟組織內突出,髖關系如常。分析該病例,其發生位置位于髓腔,病灶膨脹不明顯,骨質完整,且主要以軟組織腫塊為主,所以誤診為纖維源性腫瘤。
MRI在T1WI呈不均勻低-中等信號,T2WI序列呈不均勻高信號,STIR序列上呈不均勻高信號,呈不均勻強化。本研究MRI對骨巨細胞瘤診斷率高于CT檢查,但仍存在誤診病例。其中1例發生于股骨上端占位,MRI誤診為骨纖維異常增殖癥。該病例表現為右側股骨頸、大小轉子及轉子間嵴股骨上端見團塊狀混雜占位,大小約6.8cm×4.7cm×5.5cm,呈稍長T1稍長T2信號,內見多發斑片狀長T1長T2信號影,T2WI內見更低信號影,STIR序列呈混雜不均勻信號影,形態不規則,病灶呈膨脹性生長,局部骨皮質變薄并連續性中斷,病灶周圍軟組織輕度滲出。分析該病例誤診原因,主要因為病灶內合并陳舊性出血,導致T1WI及T2WI信號較低。
MRI和CT都能顯示骨巨細胞瘤的內在的結構,CT對病灶邊緣的硬化、骨皮質破壞及鈣化方面的顯示優于MRI,但是MRI的軟組織分辨率高,對周圍的軟組織及髓腔受侵的范圍能更好的顯示。并且MRI腫瘤內實性成分顯示及其強化的程度方面明顯優于CT,此外年齡及性別對腫瘤的臨床診斷也有一定的參考作用。
3.3 鑒別診斷
骨巨細胞瘤多與動脈瘤樣骨囊腫、脊索瘤相鑒別。動脈瘤樣骨囊腫常發生于長骨的干骺端,以股骨、脛骨、肱骨最常見,63%病例的硬化邊可顯示,無明顯膨脹性生長,可以產生各種形式的骨膜反應。病灶發生在椎體等扁骨時,兩者需要相鑒別。大多動脈瘤樣骨囊腫以液囊及液-液平面為其特征,CT可以顯示殘寸的骨嵴及鈣化,病灶可同時累及鄰近椎體及椎間盤,增強掃描時其強化程度也較高。當骨巨細胞瘤繼發動脈瘤樣骨囊腫時,為提高診斷正確性應將MRI與CT結合分析,并且二者對腫瘤的生物活躍程度能做出較好的判斷。若病灶發生在骶椎時,應將骨巨細胞瘤與脊索瘤相鑒別。脊索瘤常見于上骶椎的中心部位,呈溶骨性骨質破壞,骨膜反應少見,內可見散在鈣化,病灶內還可見到軟組織腫塊影,骨巨細胞瘤也發生在上部椎體,但呈偏心性、膨脹性、溶骨性骨質破壞,局部骨皮質可呈篩孔樣改變,而周圍的軟組織少見,邊緣可見硬化,增強后病灶一般呈中等度強化。
本研究中有5例屬于骨巨細胞瘤繼發動脈瘤樣骨囊腫,既往研究表明約50%動脈瘤樣骨囊腫繼發于其他疾病,而骨巨細胞瘤則是其常見的疾病之一[7],同時14%骨巨細胞瘤會合并動脈瘤樣骨囊腫。臨床上兩個疾病常常存在混淆。單純性骨巨細胞瘤往往不侵犯骨骺板,且內部多以實性成分為主。而在合并動脈瘤樣骨囊腫時,MRI圖像能清晰的顯示多發液-液平面,多以囊性為主,呈多房改變。骨巨細胞瘤在MRI圖像上的表現缺乏特征性,但在毗鄰關系、有無骨膜改變、關節腔有無積液、周圍軟組織有無水腫情況等方面顯像清晰,對病灶侵蝕性的判斷有參考價值。
本研究中4例病灶發生于椎體,MRI對椎間盤、脊髓及椎旁的軟組織的顯示情況明顯優于CT,并且在顯示液-液平時MRI顯示的更加清晰。本研究納入病例較少,對骨巨細胞瘤的影像學特征分析也存在一定的不足。研究發現,繼發動脈瘤樣骨囊腫時影像學特點極具有特異性,且與病理結果一致,對于MRI征象與病理學分級之間的相關性值得進一步探究。
綜上,臨床表現、影像學檢查及病理三者聯合對骨巨細胞瘤做出更全面的判斷,不僅為臨床醫生提供更多有價值信息,也將更有利于提高患者術后的生活質量水平。

