清肝化瘀方在慢性重型肝炎中的應用效果
葉會麗
慢性重型肝炎是發生在慢性肝炎或肝硬化基礎上的重型肝炎/肝衰竭,是病毒性肝炎急危重癥,主要表現為乏力、身目黃染、食欲下降等,實驗室檢查提示轉氨酶、膽紅素升高[1]。我國流行病學研究顯示[2],乙型肝炎是慢性重型肝炎常見因素,易合并上消化道出血、肝性腦病等嚴重并發癥,嚴重威脅到患者生命安全。該病病機復雜,當前臨床認為炎性因子、氧化應激失衡、纖維化等和該病發生發展密切相關。西醫治療以抗病毒、護肝、降酶為基礎,依照病情補充凝血因子,可有效改善病情,但長期用藥易出現不良反應。近年來,隨著臨床研究的深入,中醫藥憑借其穩定療效和良好安全性在肝病治療中發揮重要作用。中醫學認為,濕熱乃慢性肝炎重要病機,病程長,病情進展,而瘀血內生。基于此,本研究選取58例慢性重型肝炎患者,分析中藥清肝化瘀方的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料將2016年2月—2019年12月我院收治的58例慢性重型肝炎患者作為研究對象,通過隨機數字表法分成2組,每組29例。對照組:男、女患者分別為19例、10例;年齡37~63歲,平均(48.3±2.4)歲;病程4~11年,平均(6.5±1.4)年。研究組:男、女患者分別為17例、12例;年齡35~67歲,平均(49.1±2.2)歲;病程3~12年,平均(6.8±1.6)年。2組患者的性別、年齡、病程等基礎資料無明顯差異(P>0.05),有良好可比性。本研究得到醫院倫理委員會批準。
1.2 診斷標準均經癥狀、血生化、腹部B超等檢查確診,符合《肝衰竭診治指南(2012年版)》[3]相關診斷標準。中醫辨證為濕熱瘀血證,主癥為乏力、胃納差、身目黃染、口干口苦;次癥為口渴、肝區疼痛、大便不調;舌紅苔黃膩,可見瘀斑,脈弦數。
1.3 納入與排除標準納入標準:①首次確診為慢性重型肝炎,臨床資料完整;②年齡<65歲;③對研究藥物無過敏反應;④對研究知情同意,臨床依從性佳。排除標準:①急性重型肝炎、原發性肝癌;②合并嚴重感染、腦水腫、消化道大出血、免疫系疾病及精神病史等;③抗HIV陽性;④妊娠期或哺乳期;⑤依從性差或中途退出。
1.4 冶療方法
1.4.1 對照組采用常規西藥治療,包括保肝、降酶、退黃、促進肝細胞生長、免疫調節、糾正電解質紊亂、pH失調、抗肝昏迷、抗感染等對癥治療,治療期間定期監測患者血常規、肝、腎功能、凝血等,依照患者病情選用合適血漿及纖維蛋白原,必要時進行人工肝治療。連續治療2個月。
1.4.2 研究組在對照組治療基礎上辨證加用清肝化瘀方,處方構成:菌陳30 g,丹參20 g,茯苓、赤芍、枳殼各15 g,郁金、梔子各10 g,生大黃(后下)9 g,甘草3 g。辨證加減用藥:脾虛濕困者加用蒼術10 g,厚樸15 g,陳皮6 g;氣陰兩虛的加麥冬、北沙參、黨參各10 g;腹水者加車前子30 g,豬苓10 g。嚴格按標準采用煎煮法煎取300 ml,每日1劑,150 ml/d,每日早晚餐后服用,口服。連續治療2個月。
1.5 觀察指標根據《中藥新藥臨床研究指導原則》相關資料,記錄治療前、治療1個月后黃染、乏力、腹脹、納差等中醫證候評分,根據輕、中、重分別計1、2、3分。同時,治療前、治療2個月后取患者晨起空腹血3 ml復查肝功能指標,通過全自動血生化分析儀測定,包括PA、ALT、AST、ALB、PTA及TBIL。另外,觀察用藥期間不良反應發生情況,主要是口干、頭暈、惡心嘔吐、疲勞等。
1.6 療效評定標準根據《中藥新藥臨床研究指導原則》[4]制定評價標準:顯效:中醫證候積分下降≥2/3,腹部影像學復查顯示肝臟明顯回縮,肝區痛感消失,肝功能有明顯改善;有效:中醫證候積分降幅>1/3,腹部影像學復查顯示肝臟有一定回縮,肝區痛感減輕,肝功能好轉;無效:治療后中醫證候積分及肝功能改善不顯著。總有效為顯效、有效之和。

2 結果
2.1 2組患者治療前后中醫證候積分比較研究組治療后中醫證候積分低于對照組,差異有統計學意義(P<0.05)。見表1。
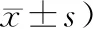
表1 2組患者治療前后中醫證候積分比較 (例,
2.2 2組患者治療前后肝功能指標比較治療前2組患者血清PA、ALT、AST、TBIL、ALB及PTA的水平無統計學差異(P>0.05),治療2個月后研究組均優于對照組(P<0.05)。見表2。

表2 2組患者治療前后肝功能指標比較 (例,
2.3 2組患者臨床療效比較研究組治療總有效率為93.10%,高于對照組的79.31%,差異有統計學意義(P<0.05)。見表3。

表3 2組患者臨床療效比較 (例,%)
2.4 2組患者用藥不良反應情況比較研究組出現2例口干,未出現其他反應,發生率為6.90%;對照組出現3例口干,1例惡心,發生率為13.79%,所有患者均自行消退。2組不良反應率差異不具有統計學意義(P>0.05)。
3 討論
慢性重型肝炎有著病程長、病情重、預后差等特點。肝臟在維持機體凝血系統功能正常中發揮著重要作用,并參與到有毒物質代謝中,當肝細胞大量受損壞死后毒性物質不能代謝及分解,激素滅活功能減退,機體內環境紊亂影響肝細胞再生,使得死亡率升高。
中醫學認為,重性肝炎是由“毒邪”導致,外感濕熱疫毒或者飲食不潔,濁毒內生,毒邪起病急,易致氣血凝結,毒邪深入血液,瘀熱相搏,津液灼干,而使膠著不化,因而病情纏綿難愈[5]。臨床研究認為, 重型肝炎病機的“毒”邪在致病中有重要作用,認為瘀、毒膠著乃發病之基礎,并建立涼血解毒化瘀治療法則。國內學者對重型肝炎治療以“疫郁”理論,并指出重型肝炎治療中清熱解毒方劑應用的重要性。有研究報道[6],重型肝炎的基本病理是火、毒、濕、瘀、熱,基于此提出涼血解毒化瘀療法治療該病時可選用犀角地黃湯。但唐秋媛等[7]研究認為濕熱疫毒乃肝衰竭啟動因素,早期濕熱內阻,熱邪會損傷津液,在疾病后期則瘀血內結,慢性肝衰竭患者的病程長,通常表現為濕熱、瘀血并存局面。慢性重型肝炎患者機體呈現低凝狀態,凝血功能障礙,但久病多瘀,局部仍可因缺血缺氧而表現出高凝狀態,此時適當采用活血化瘀藥物不但不會增加出血風險,還可促進肝細胞修復,減輕門靜脈壓力。清肝化瘀方就是由茵陳蒿湯加減而來,具有強化清熱化瘀之效用。本處方以茵陳為君藥,具有清熱化濕、退黃之效。梔子可清熱化濕、解毒退黃,強化茵陳功效;丹參、赤芍則有涼血散瘀、消腫,且能清解血分熱邪;大黃通腑瀉熱,釜底抽薪,且能夠清熱化濕、化瘀,上述均作臣藥。枳殼可疏肝行氣,使肝氣疏泄正常,郁金可化濕消腫,其中枳殼入氣分,和丹參等活血化瘀藥物氣血同調;茯苓健脾滲濕、安神,強化全方化濕功效,濕去則熱邪無所依附,且茯苓還能健脾益氣,固護脾土,避免寒涼藥物應用損傷脾胃,上述藥物合為佐藥。甘草調和藥性,作為使藥。從結果看,研究組手術效果整體優于對照組,同時治療后肝功能指標血清PA、ALT、AST、TBIL、ALB及PTA均得到顯著改善,優于對照組(P<0.05)。研究組總有效率達到93.10%,高于常規治療的對照組的79.31%(P<0.05)。與相關課題研究報道基本一致[8]。
綜上而言,在慢性重型肝炎治療中辨證用清肝化瘀方湯劑,可有效提升療效,緩解癥狀,改善肝功能,安全性較好,值得臨床應用。

