初產婦實施無創分娩技術的效果及對產婦負性情緒及分娩后保健的影響
鄭州市婦幼保健院(450000)代志俊
產婦在分娩時常伴有過度焦慮、恐懼等情緒,對分娩過程造成影響,延長產婦產程,不利于其分娩后恢復[1]。基于此,本研究嘗試給予初產婦實施無創分娩技術,以探尋其臨床效果及對產婦負性情緒及分娩后保健的影響,結果如下。
1 資料與方法
1.1 一般資料 經醫院醫學倫理委員會批準將我院于2018年1月~2018年12月間收治84例產婦在簽署知情同意書后按照隨機數字法分為兩組。對照組42例產婦,年齡在22~35(26.47±3.59)歲;孕周38~42(39.14±1.97)周。研究組42例產婦,年齡在21~34(37.62±3.53)歲;孕周37~44(39.97±1.25)周。兩組間一般資料(P>0.05)具有可比性。
1.2 方法 對照組予以傳統分娩技術。研究組予以無創分娩技術:①助產步驟。產前給予產婦健康教育,并針對產婦心理狀態給予心理疏導。同時給予產婦補充營養,避免分娩過程中生產乏力。生產過程中需要不斷給予產婦鼓勵,指導產婦正確呼吸、用力,減少疼痛感。分娩后檢查新生兒情況,并及時告知產婦,穩定其情緒。②生產步驟。產婦進入產房后,指導產婦采取自由體位等待,當出現生產征兆時,產婦躺在分娩床上。同時醫護人員告知產婦可能出現的事情以及應對方式。胎兒頭部順利娩出1~2cm時,指導產婦正確呼吸以及勻速用力,當胎兒頭部順利娩出2~3cm時,指導產婦加大分娩力度同時配合呼吸,胎兒頭部娩出后助產士應用手掌托住胎兒,在產婦需要幫助時給予其適當的幫助,當娩出胎兒前肩指導其用力分娩同時大口吸氣,令胎兒的整個身體自然娩出。分娩結束后,及時對新生兒及產婦進行檢查與護理,降低產后并發癥。
附表 兩組產婦盆底功能相關指標比較()
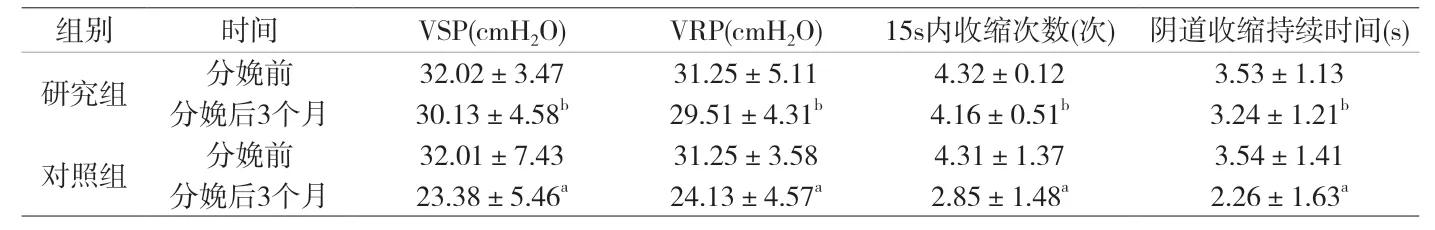
附表 兩組產婦盆底功能相關指標比較()
注:與本組分娩前比較,a表示P<0.05,與對照組分娩后3個月比較,b表示P<0.05。
組別 時間 VSP(cmH2O) VRP(cmH2O) 15s內收縮次數(次) 陰道收縮持續時間(s)研究組 分娩前 32.02±3.47 31.25±5.11 4.32±0.12 3.53±1.13分娩后3個月 30.13±4.58b 29.51±4.31b 4.16±0.51b 3.24±1.21b對照組 分娩前 32.01±7.43 31.25±3.58 4.31±1.37 3.54±1.41分娩后3個月 23.38±5.46a 24.13±4.57a 2.85±1.48a 2.26±1.63a
1.3 療效判斷標準及觀察指標 記錄兩組產婦精神因素評分(MCS)、體格狀況(PCS)及產后抑郁量表評分(EPDS)。采用盆底肌肉康復儀評估兩組產婦分娩前和分娩后3個月陰道收縮壓(VSP)、陰道靜息壓(VRP)、15s內的收縮次數、陰道收縮持續時間。
1.4 統計方法 采用SPSS19.0軟件分析,資料以百分率或()表示,組間采用X2或t檢驗,等級資料采用秩和檢驗。P<0.05表示有統計學意義。
2 結果
2.1 比較兩組產婦負性情緒及保健指標 研究組精神因素評分(52.31±8.12)分、體格狀況評分(50.12±5.94)分,高于對照組的(44.25±4.69)分、(45.12±5.97)分,產后抑郁評分(5.21±0.13)分,低于對照組的(10.25±1.97)分(P<0.05)。
2.2 比較兩組產婦盆底功能相關指標 分娩后3個月對照組VSP、VRP、15s內收縮次數、陰道收縮持續時間與分娩前比較有顯著差異,且兩組間比較有顯著差異(P<0.05)。見附表。
3 討論
本次研究中,給予研究組無創分娩技術,結果研究組精神因素評分、體格狀況評分高于對照組,產后抑郁評分低于對照組,分娩后3個月VSP、VRP、15s內收縮次數、陰道收縮持續時間高于對照組。分析原因是因為無創分娩可給予產婦用力指導、呼吸指導、會陰按摩和擴張,降低人工干預措施,從而使生產過程中的阻力均勻散布在產婦的陰道上,保證了每一階段的產道擴張和推進都很順暢,使得胎兒頭部快速且順利地產出[2]。同時在分娩過程中,不斷鼓勵產婦,給予產婦指導以及加強營養等,有助于緩解產婦情緒,促進分娩順利進行。實施無創分娩技術后產婦會陰損傷及會陰疼痛情況較輕,疼痛感減輕,有助于產婦產后盆底肌力的恢復,有助于降低產后悲傷、緊張、無措等感情,間接促進產婦產后體格恢復。
綜上所述,初產婦實施無創分娩技術可促進產婦產后精神、盆腔功能以及體格恢復。

