三針連續縫合法在改良腹腔鏡膽道探查T管引流術中的應用(附78例報告)
王方華,丁 雄,龔建平,王 專,蒲建元
(1.重慶市渝北區第二人民醫院外科,重慶,401147;2.重慶醫科大學附屬第二醫院肝膽外科;3.重慶市酉陽縣人民醫院)
膽總管結石分為原發性與繼發性。膽道探查T管引流術一直是治療肝外膽管結石的經典術式之一[1]。隨著微創理念的普及、介入技術及腹腔鏡技術的發展,膽總管結石的治療由以往開腹膽道探查術發展為腹腔鏡手術與內鏡手術,兩者互為補充,不可替代[2-3]。腹腔鏡下膽道探查術逐漸成為治療膽總管結石“金標準”的一部分[4]。腹腔鏡膽道探查T管引流術有其固有的學習曲線,隨著膽道鏡的使用,降低了腹腔鏡下膽道探查的難度。早期腹腔鏡膽道探查術直接照搬傳統開腹手術,部分技術不符合腹腔鏡操作的特點與習慣。如T管留置與縫合固定,與開腹手術一樣,先置入T管,再于鏡下縫合固定,對術者鏡下縫合技術要求高,是其難點,令許多初學者望而卻步。通過觀察與研究,術中我們采取先三針連續縫合再置入T管、然后收線結扎的改良方式,達到了降低手術難度的目的,效果良好。2017年1月至2019年6月我科成功完成78例手術。現將體會報道如下。
1 資料與方法
1.1 臨床資料 共納入78例患者。納入標準:15~69歲,膽總管結石診斷明確,膽總管擴張內徑大于0.8 cm,擴張長度:以膽囊管匯合部為中心,上、下長度≥1.5 cm。排除標準:心肺基礎疾病,合并肝內膽管結石,可疑膽道良惡性病變,診斷考慮膽管囊腫需其他術式治療,有上腹部手術史,合并膽管炎等急診手術患者(按急診處理),其他疾病不能耐受氣腹或全麻。合并膽囊結石不作為排除與納入因素。術前常規行MRCP檢查,評估結石大小及手術難度。膽總管直徑<0.8 cm時,經MRCP評估腹腔鏡探查困難,建議內鏡手術處理。
1.2 手術方法 手術設備與材料:腹腔鏡(外徑9 mm)、膽道鏡(外徑5 mm)。腹腔鏡下常規手術器械、縫合持針器、開腹膽道探查器械。術前常規進行圍手術期處理,抗生素、護肝支持治療。氣管插管復合麻醉,建立人工氣腹,患者取頭高足低左傾位,采用四孔法,劍突下主操作孔穿刺12 mm Trocar,臍部觀察孔穿刺10 mm Trocar,右側肋緣下膽囊底部投影點及腋中線穿刺5 mm Trocar。全面探查腹腔,針型電鉤解剖膽囊三角,膽囊管根部用可吸收生物夾夾閉,避免操作過程膽囊結石脫落入膽總管。游離膽囊三角,確認膽囊動脈,結扎并切斷。沿前后膽囊三角,打開腹膜返折,至膽囊底部匯合。鈍性+銳性沿膽囊床分離,至完整游離整個膽囊。離斷切除膽囊,或暫時不離斷切除膽囊,留作牽引用。充分止血,下一步進行膽道探查。穿刺器或頭皮針穿刺確認膽道后,于膽總管中上段縱行切開膽道,長2~2.5 cm,具體長度根據結石大小決定;或于膽囊管與膽總管匯合處進行膽總管微切開并探查。膽道探查以膽道鏡輔助,亦可使用傳統開腹探查取石器械輔助。取盡結石后,留置T管。如結石不能取盡或取石困難,不求取盡結石,可直接放置T管,二期經膽道鏡取石。膽道縫合及T管留置方法:(1)傳統手術方法:T管修剪后,分離鉗將兩臂分別置入膽道近端與遠端,確認T管在膽道內,無折疊、卡壓。4-0可吸收線間斷縫合膽道探查切口。見圖1。(2)改良方法:T管修剪后,沿Trocar放入腹腔。4-0可吸收縫線先縫合膽道切口,采用連續縫合,縫合3針,針距1 cm,上下兩針,距切口上下端約0.5 cm。此種縫合法,對于2.5~3.5 cm的切口具有較好的縫合效果,見圖2。縫畢先不收線打結,使縫線保持在松弛狀態,然后由3針的其中兩針之間,將T管置入膽管,見圖3。T管放置妥當后,收緊縫線,將結打在T管的縫線對側,將T管結扎在內。至此T管即已固定妥善。見圖4。
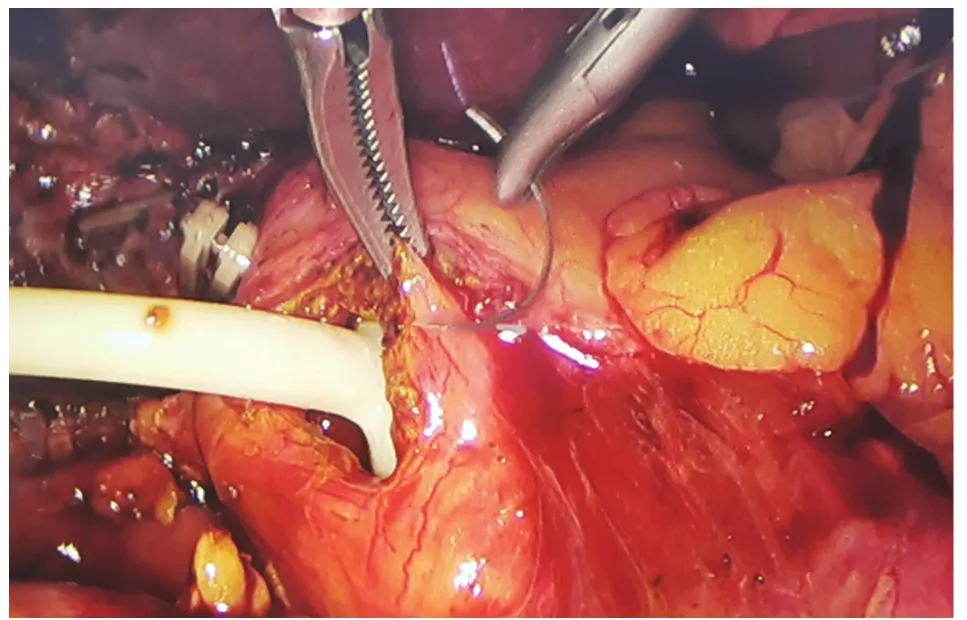
圖1 膽道T管的留置與縫合固定
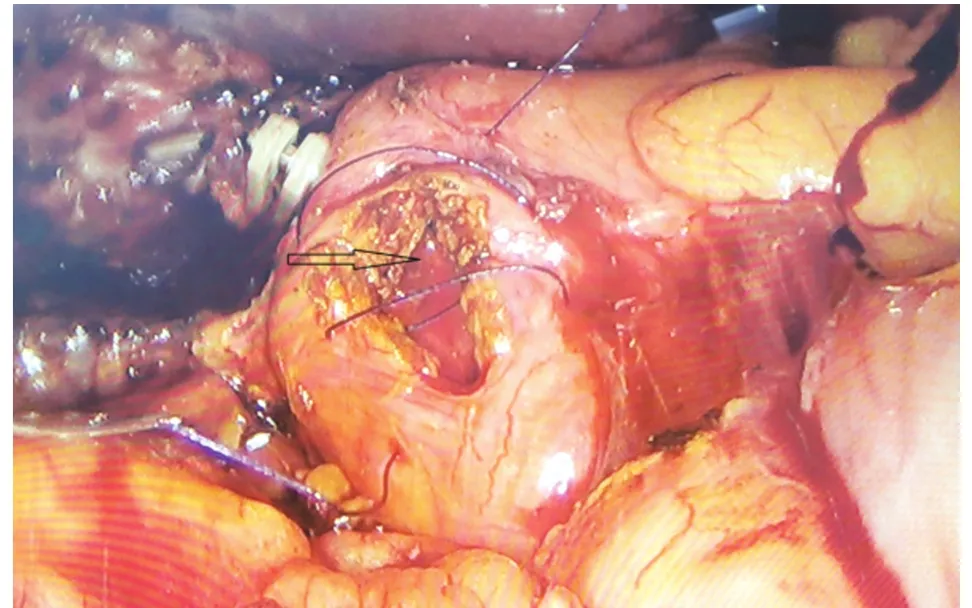
圖2 三針連續縫合法第1步縫合不打結,然后從縫線之間(圖中箭頭所示位置)放入T管
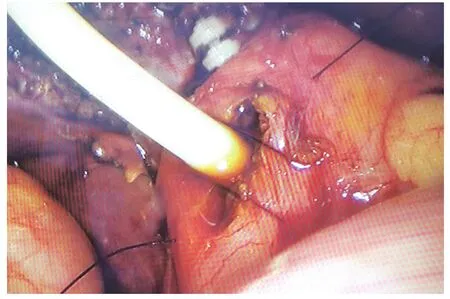
圖3 T管由縫線之間置入膽總管后收緊縫線
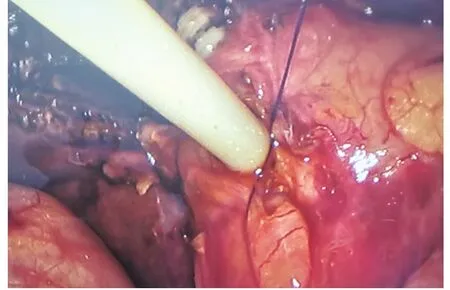
圖4 T管放置妥當后,收線結扎
2 結 果
2017年1月至2019年6月共納入78例患者,手術均獲成功,手術時間60~80 min,平均(71.0±3.8)min。術后均恢復順利,術后麻醉清醒6 h后可試進流質飲食,術后第2天可下床活動;無術后出血、膽漏、術區積液、感染等并發癥發生。患者于術后 2~5 d,平均(3.5±1.2)d出院。 術后 21~35 d,平均(25.0±2.3)d造影并拔除T管。隨訪6~9個月,無并發癥發生。
3 討 論
膽道外科進入微創時代,內鏡逆行胰膽管造影+內鏡下十二指腸乳頭括約肌切開結合腹腔鏡膽囊切除術處理較小的膽總管結石已得到廣泛開展;腹腔鏡膽總管探查術結合膽囊切除術處理較大肝外膽道結石也得到應用;而更大的慢性膽總管結石,繼發了膽道慢性擴張,則需在結合患者年齡、基礎疾病等因素,酌情考慮膽道探查的基礎上行膽腸吻合術。內鏡逆行胰膽管造影+內鏡十二指腸乳頭括約肌切開術具有良好的可重復性與微創性,且麻醉要求不高,即使高齡患者,經過指導亦可較好地完成手術,膽總管不粗、結石較小的患者獲益較大。但對于合并膽囊結石的膽總管結石患者,內鏡逆行胰膽管造影+內鏡十二指腸乳頭括約肌切開術+腹腔鏡膽囊切除術需分兩步進行,增加了住院費用,延長了住院時間[5]。內鏡十二指腸乳頭括約肌切開術會破壞Oddi括約肌功能,容易導致膽汁反流,造成反復逆行感染及結石復發,需重復多次取石,患者痛苦、花費高[6]。內鏡逆行胰膽管造影可能引起創傷性胰腺炎、消化道穿孔及出血,甚至死亡[7]。因此嚴格把握適應證及禁忌證尤為重要。手術方式需依據患者實際情況進行選擇。
T管引流因存在可能導致膽汁流失引起水電解質紊亂、T管拔除前患者生活質量受損等問題,外科醫生不斷在傳統T管引流的基礎上發展出膽管一期縫合、支架植入等多種術式[8-10]。但T管引流術作為基礎術式,仍有其優勢,尤其十二指腸乳頭水腫、炎癥重、需膽道減壓引流、泥沙樣結石、患者一般情況差不能耐受長時間手術、取石困難、膽道狹窄可疑慢性炎癥或腫瘤等情況時,必須放置T管,以作為膽道支撐及二次膽道鏡探查的通道;T管引流術仍是不可被完全替代的。因此,對腹腔鏡膽道探查T管引流術的探索與研究,如何降低手術難度、減少并發癥仍具有重要的臨床意義。
腹腔鏡下T管留置舊方法的特點:T管留置容易,膽道縫合固定困難。因膽總管切口內放置了T管,后續縫合膽道較困難,容易耗時費力,且容易因縫合不嚴密,出現膽漏[11]。改良方法特點:中和了傳統方法的優點與缺點,采用先連續縫合但不打結,然后放置T管再收線打結的方式。在放置T管前縫合,降低了縫合難度;在收線打結前放置T管,難度未增加,線結打在T管縫線的對側,對T管有一定的固定作用,且能對T管周圍膽管組織起到一定的收緊作用,使T管周圍與膽管之間的縫隙更嚴密,降低了膽漏的風險。而本方法的缺點在于,膽道切口的封閉與T管的固定,依靠連續縫合縫線的收緊,其強度弱于間斷縫合,但能滿足手術需要,并未增加脫落風險。
本方法解決連續縫合后的膽管皺縮問題主要有三方面。一是本方法對其適應證進行了限定與篩選,膽總管擴張直徑小于0.8 cm,擴張膽管長度大于1.5 cm,切開長度為2.5~3.5 cm,如切開過長,則需在縫合兩端加作間斷縫合,以達到嚴密縫合與保證膽管形變在可接受范圍內;二是連續縫合的針數為3針,針距跨度小,縫合結扎直接在T管支撐部位,并將T管結扎在內,能降低皺縮度在可接受范圍內。三是連續縫合的部位,直接在T管支撐的位置,受T管直接支撐,膽管局部的有限皺縮,不影響膽道通暢。關于膽漏問題,本方法能達到嚴密縫合與有效支撐。實踐中,未發現膽漏,也可能是樣本數量較小的原因。筆者在臨床實踐中,不管是開放手術的膽道探查術抑或按傳統方法縫合膽管的T管引流術,術后膽漏的病例偶有所見。但只要在T管有效支撐及引流通暢的情況下,即使發生少量膽漏,一般也能在短時間內(一般5~7 d)停止滲漏,并拔除腹腔引流管。除非患者膽道不完整,有較大規模的膽道破壞與重建,或術者縫合技術有一定缺陷。
本法經過改良,降低了手術難度,對于初學者及基層醫院外科醫生開展腹腔鏡膽道探查術具有良好的推廣意義。

