補腎培元湯治療慢性腎臟病臨床研究*
鄒 迪 張守琳△ 王賢雅 馬駟超
慢性腎臟病發病率高達10.8%,起病隱匿,病情進展快,有復雜、嚴重的并發癥,預后差,終末期往往需要血液透析或腹膜透析治療,為患者帶來巨大的痛苦和經濟負擔[1,2]。
本課題為其治療提供有效的臨床方劑,可延緩慢性腎臟病的進展,降低患者24 h尿蛋白定量、血肌酐及基質金屬蛋白酶等指標,減輕臨床癥狀,減少并發癥,延緩血液透析,同時為患者和社會減輕經濟負擔。現報道如下。
1 資料與方法
1.1 一般資料選擇2017年9月—2019年7月我院門診及住院的慢性腎臟病1~3期的患者88例。按照隨機數字表法分為對照組和治療組。其中治療組45例,脫落8例;對照組43例,脫落7例。治療組37例,男20例,女17例;平均年齡(34.23±5.2)歲。對照組36例,男19例,女17例;平均年齡(33.63±7.2)歲。2組患者年齡、性別差異無顯著性。
1.2 診斷標準
1.2.1 慢性腎臟病診斷標準參照《腎臟病學》[3]及慢性腎臟病臨床實踐指南(K/DOQI)[4]。以下2條符合其中一條即可診斷:①腎臟的結構或功能異常≥3個月,有或無腎小球濾過率(glomerular filtration rate, GFR)降低。包括腎臟病理形態學異常或血、尿成分異常或腎臟影像學檢查異常。②GFR<60 ml/min/1.73 m2≥3個月,有或無腎損害表現。
1.2.2 慢性腎臟病分期標準其中2~5期為慢性腎衰竭的不同階段:1期:腎損害:GFR正常或升高[≥90 ml/(min·1.73 m2)]。2期:腎損害伴GFR輕度下降[60~90 ml/(min·1.73 m2)]。3期:GFR中度下降[30~59 ml/(min·1.73 m2)]。4期:GFR重度下降[15~29 ml/(min·1.73 m2)]。5期:腎衰竭[GFR<15 ml/(min·1.73 m2)][4]。
1.3 納入與排除標準納入標準:①符合慢性腎臟病1~3期的西醫診斷標準;②符合中醫辨證診斷標準;③年齡18~70歲;④知情同意者。排除標準:①GFR<30 ml/(min·1.73)m2者;②妊娠或哺乳期婦女;③合并有心血管、肝、腦、肺、血液系統等嚴重疾病者,精神病患者;④近期有創傷及手術的病史;⑤急性感染性疾病;⑥惡性腫瘤;⑦未按規定用藥無法判斷療效者;⑧資料不全等影響療效判斷者。
1.4 治療方法治療組采用基礎治療+補腎培元湯口服,對照組采用基礎治療+尿毒清顆粒口服。均給藥2個月。
1.5 觀察指標
1.5.1 患者的尿量、體質量及水腫積分尿量:記錄每天24 h尿量。體質量:每天晨起空腹、排便后稱重量1次,囑患者測體質量時衣物固定,做到定秤。水腫評分標準:①顏面水腫,或水腫局限在足踝以下,積1分;②脛前凹陷性水腫,積2分;③脛前水腫,按之沒指,積3分;④周身水腫,尤其四肢水腫,積4分;⑤出現漿膜腔積液,積5分[5]。
1.5.2 主要癥狀量化分級標準及積分①倦怠乏力:肢體無倦怠乏力感0分;偶感疲乏,程度輕微,不耐勞力、可堅持輕體力勞動2分;一般活動即感乏力,間歇出現,勉強支持日常活動4分;休息亦感疲乏無力,持續出現,不能堅持日常活動6分。②水腫:無面浮肢腫感0分;晨起眼瞼水腫2分;眼瞼及雙下肢水腫4分;全身水腫6分。③腰酸膝軟:無腰膝酸軟0分;晨起腰酸痛膝軟,捶打可止2分;腰酸痛持續,膝軟,下肢沉重4分;腰酸痛難忍,膝軟不欲行走6分;治療前后各記錄1次。
1.5.3 次要癥狀量化分級標準及積分①頭暈:頭暈輕微,偶爾發生,不影響活動及工作1分;頭暈較重,活動時出現,休息可安2分;頭暈重,行走欲撲,終日不緩解,影響活動及工作3分。②畏寒肢冷:手足有時怕冷,不影響衣著,遇風出現1分;經常四肢怕冷,比一般人明顯,夜晚出現2分;全身明顯怕冷,著衣較常人差一季節3分。③納呆:食欲欠佳。口味不香,食量減少不超過1/4,1分;食欲不振,口味不香,食量減少1/4~1/2,2分;食欲甚差,無饑餓感,食量減少1/2以上,3分。④口干:夜間口干1分;口干少津2分;口干欲飲3分。⑤口苦:晨起口苦1分;口苦食不知味2分;口苦而澀3分。⑥惡心:每日泛惡1~2次1分;每日泛惡3~4次2分;頻頻泛惡,每日4次以上3分。⑦嘔吐:每日嘔吐1~2次1分;每日嘔吐3~4次2分;頻頻嘔吐,每日4次以上3分。⑧脘腹脹滿:脘腹稍脹,可以忍受,不影響飲食1分;脘腹脹滿,空腹緩解,飲食減少2分;脘腹脹滿,終日不解,難以忍受3分。⑨夜尿清長:夜尿量多色白,每夜2次1分;夜尿量多色白,每夜3~4次2分;夜尿量多色白,每夜5次以上3分。⑩大便不實:大便不成形,每日1次1分;大便不成形,每日2次2分;大便不成形,每日3次3分。大便干結:大便干結,每日1行1分;大便秘結,兩日1行2分;大便秘結,數日1行3分。舌苔:舌淡,無齒痕,薄白苔0分;舌淡略胖,或略有齒痕,或厚苔,各1分;舌淡較胖,或明顯齒痕,或膩苔,各2分;舌淡胖,或齒痕深,或厚膩苔,各3分。治療前后各記錄1次。
1.5.4 實驗室檢查治療前后分別檢測患者血肌酐(SCr)、尿素氮(BUN)、24 h尿蛋白定量(UTP)、尿紅細胞計數(尿RBC)、血清基質金屬蛋白酶-9(MMP-9)等結果。
1.5.5 安全性指標治療前后分別檢測患者血常規、肝、腎功能。
1.6 療效判定標準①臨床療效評價:分別在治療前及治療后評估2組患者病情。水腫療效評價:顯效:水腫消失,積分比≥70%;有效:水腫程度減輕Ⅰ度以上或30%≤積分比<70%;無效:水腫程度減輕不足Ⅰ度甚或加重,積分比<30%[5]。②中醫證候療效評定標準(采用尼莫地平法計算證候積分變化)[6]:臨床控制:中醫臨床癥狀基本消失,治療后證候療效率≥90%;顯效:中醫臨床癥狀明顯改善,70%≤治療后證候療效率<90%;有效:中醫臨床癥狀有所改善,30%≤治療后證候療效率<70%;無效:中醫臨床癥狀無改善或加重,治療后證候療效率<30%。
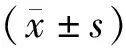
2 結果
2.1 2組患者水腫療效評價比較治療2個月后,與對照組比較,治療組尿量增加、體質量減輕、水腫積分減少(P<0.05)。見表1。

表1 2組患者24 h尿量、體質量、水腫積分比較 (例,
2.2 2組患者水腫療效比較治療組總有效率為94.5%,顯著高于對照組的69.9%(P<0.01)。見表2。

表2 2組患者水腫療效比較 (例,%)
2.3 2組患者中醫癥狀積分比較治療2個月后主要癥狀積分、次要癥狀積分均下降。與對照組比較,治療組主要癥狀、次要癥狀量化積分下降明顯(P<0.05)。治療組中醫證候有效率為91.9%,顯著高于對照組的63.9%(P<0.01)。見表3。

表3 2組患者癥狀積分比較 (例,
2.4 2組患者24 h尿蛋白、尿紅細胞計數比較與治療前比較,2組患者24 h尿蛋白、尿紅細胞計數均下降(P<0.05)。治療后組間比較,與對照組比較,治療組24 h尿蛋白、尿紅細胞計數下降明顯(P<0.05)。見表4。

表4 2組患者治療前后24 h尿蛋白、尿紅細胞計數比較 (例,
2.5 2組患者血肌酐(SCr)、血清尿素氮(BUN)、基質金屬蛋白酶-9(MMP-9)比較與治療前比較,2組患者SCr、BUN、MMP-9均下降(P<0.05)。治療后組間比較,治療組SCR、BUN、MMP-9下降明顯(P<0.05)。見表5。

表5 2組患者SCR、BUN、MMP-9比較 (例,
2.6 2組患者安全性比較2組血常規、肝功能在治療前、治療后無顯著性差異。
3 討論
慢性腎臟病起病隱匿,發病率高達10.8%,病情進展快,可伴有復雜、嚴重的并發癥,預后差,終末期往往需要血液透析或腹膜透析治療,為患者帶來巨大的痛苦和經濟負擔[1,2]。如何延緩慢性腎臟病的進展,推遲進入透析的時間,是我們的研究重點。中醫治療腎病歷史悠久、療效確切,積累了豐富的經驗,我科應用補腎培元湯治療慢性腎臟病療效確切,通過此試驗可證明此方的療效,并探索其分子機制。
細胞外基質(ECM)過度積聚,可導致腎小球硬化及腎間質纖維化,從而加重其發展。ECM的生成和降解失衡會導致ECM的過度積聚,而基質金屬蛋白酶(MMPs)是參與ECM降解的重要蛋白酶系統,其中MMP-9是此家族中最重要的成員之一。大量實驗證明多種腎臟疾病的發生、發展與基質金屬蛋白酶-9異常相關,通常與尿蛋白呈正相關, 與血肌酐呈負相關[7-9]。
大量實驗證明,多種中藥單體及中藥復方可以從多靶點、多層次來抑制基質金屬蛋白酶,從而達到平衡細胞外基質,減輕腎小球硬化及腎間質纖維化,延緩慢性腎臟病進展[10-14]。
補腎培元湯功效:補腎培元,化瘀解毒。組成:人參10 g,熟地黃30 g,山藥20 g,杜仲20 g,枸杞子20 g,川續斷15 g,地龍10 g,丹參15 g,當歸20 g,桃仁10 g,紅花10 g,大黃5 g。方中人參、熟地黃、山藥益氣補腎健脾,共為君藥;枸杞子、杜仲、川續斷滋養肝腎,當歸補血養血,丹參、桃仁、紅花化瘀通絡,共為臣藥;大黃排毒解毒、活血化瘀;地龍通絡利尿,引藥下行為使藥。
本試驗結果顯示,與對照組比較,治療組水腫積分、主要癥狀積分、次要癥狀積分下降明顯(P<0.01),治療組SCr、BUN下降明顯(P<0.01),UTP、尿RBC下降明顯(P<0.01),MMP-9下降明顯(P<0.01)。2組患者血常規及肝功能差異無統計學意義。因此,補腎培元湯可以明顯減少血尿、蛋白尿,改善腎功能,其機制可能與調節MMP-9有關。

