傳統手術與微創手術治療小兒腹股溝斜疝的臨床效果對比分析
王忠立,杜宗賓,李龍祖,胡靜,李繼如
濟寧醫學院附屬金鄉醫院小兒外科,山東濟寧 272200
腹股溝斜疝屬于常見的腹壁先天性發育異常, 常多發于剛出生的幼兒,腹股溝部位有可復性腫塊。 由于小兒生理發育特征具有一定的特異性, 因此腹股溝斜疝自愈的概率是非常小的,而發生疝嵌頓的幾率較大[1]。 臨床常采用手術方式治療小兒腹股溝斜疝, 隨著醫學技術的不斷進步, 單孔腹腔鏡技術在治療小兒腹股溝斜疝的應用越來越廣泛,其優勢在于對患兒造成的創傷較小、手術用時較短、恢復較快等[2]。 該次研究將回顧性分析2018 年8月—2019 年6 月在該院收治的120 例男性小兒腹股溝斜疝患兒作為研究對象, 并根據不同的手術方式將患兒分成對照組和觀察組,各60 例,并通過比較傳統手術與單孔腹腔鏡手術治療小兒腹股溝斜疝的臨床效果分析及安全性,現報道如下。
1 資料與方法
1.1 一般資料
選取該院收治的120例小兒腹股溝斜疝作為研究對象,結合不同手術方式將其分成對照組和觀察組,每組60例, 其中對照組患兒年齡為11 個月~12 歲, 平均(6.45±0.62)歲;患病時長5 h~4 年;經檢查發現有41 例發生在右側,15 例發生在左側,有4 例雙側均有。 觀察組患兒年齡為1~13 歲,平均(6.50±0.50)歲,經診斷有40 例發生在右側,16 例在左側,有4 例均發生在雙側。 實驗前,需經該院倫理委員會批準后再執行, 兩組患兒家屬均自愿參與研究并由家屬簽署知情同意書。 兩組一般資料對比差異無統計學意義(P>0.05),具有可比性。
1.2 方法
兩組患兒在手術前6~8 h 禁食,若患兒出現大便干結或排便困難時,應給予開塞露幫助其排便,排凈尿液后才可進行麻醉,均采用靜吸復合全身麻醉方式。
給予對照組患兒采用傳統手術,具體操作包括:將患兒處于仰臥位,于患兒腹股溝處做1.5~2 cm 的腹縱切口,分層游離組織,直到疝囊暴露在視野內,并分離精索,將游離疝囊解剖高位處結扎,隨后逐層將切口縫合。
對觀察組患兒采用單孔腹腔鏡腹膜外疝環結扎術,具體方法包括:將患兒保持頭低腳高位,與腹部肚臍褶皺上做5 mm 的切口,并用3 mm 的穿刺器穿進臍部,并建立氣腹效果,腹腔內壓力調整為8~10 mmHg,利用腹腔鏡檢查雙側有無異常,并在腹腔鏡的探視下,在下腹橫紋處用7 號線套扎針2 mm 小切口穿入,在內環口內側腹膜外潛行,通過注水分離后腹膜與輸精管間隙,避開輸精管穿透進入腹腔,將結扎線的一端放置腹腔內,而套扎針則需緩慢退至內環前壁腹膜外, 再次沿內環口外側腹膜外間隙潛行原來腹膜穿刺位置處再次進入腹腔, 將結扎線拉至腹腔外結扎并關閉內環。 最后消除氣腹,逐層縫合切口,利用組織膠水將皮緣進行黏合。
1.3 觀察指標
①手術判定標準: 兩組患兒在手術過程中的手術時間、出血量、切口長度、首次排氣時間、首次自主活動時間、住院時間以及隱匿疝的發現情況。②隨訪指標:治療后6 個月分別對兩組患兒進行隨訪,隨訪內容主要包括陰囊腫脹、尿潴留、切口并發癥、鞘膜積液以及疝氣的復發率[3]。
1.4 統計方法
該文數據利用SPSS 19.0 統計學軟件進行對比和分析,計量資料用(±s)表示,組間比較用t檢驗;計數資料采用頻數與百分比(%)表示,組間比較用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 手術相關指標
觀察組使用單孔腹腔鏡手術中其手術時間、 手術切口、首次排氣時間、術中出血量、住院時間與對照組傳統手術方式相比均優越,且差異有統計學意義(P<0.05),觀察組中發現9 例隱匿疝,對照組未發現。 見表1。
2.2 隨訪指標比較
對照組患兒經傳統手術治療后其發生尿潴留、 鞘膜積液、瘢痕切口、陰囊腫脹的發生率占41.67%均高于觀察組的總發生率3.33%, 差異有統計學意義 (χ2=25.281,P<0.05),經治療后6 個月隨訪結果對照組患兒中有1 例出現疝復發,復發后半年通過單孔腹腔鏡下疝囊高位結扎術,再次隨訪未復發,觀察組則未出現復發患兒,見表2。
表1 兩組患兒手術相關指標比較(±s)Table 1 Comparison of operation-related indicators between the two groups of children (±s)

表1 兩組患兒手術相關指標比較(±s)Table 1 Comparison of operation-related indicators between the two groups of children (±s)
組別手術時間(min)術中出血量(mL)手術切口總長度(cm)首次排氣時間(h)自主活動時間(h) 住院時間(d)觀察組(n=60)對照組(n=60)t 值P 值14.35±2.11 28.63±2.48 29.641<0.05 3.38±1.63 5.11±2.26 2.647<0.05 0.98±0.41 4.26±2.47 11.687<0.05 4.33±2.96 7.38±3.51 4.581<0.05 12.41±1.24 21.96±1.55 34.674<0.05 2.87±0.81 3.27±0.46 2.349<0.05
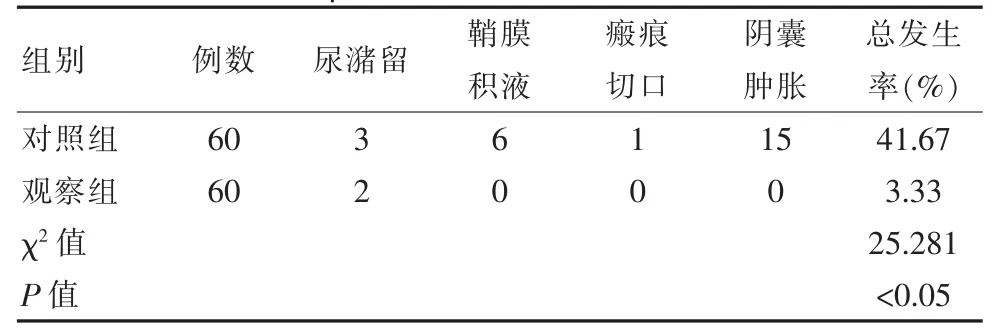
表2 兩組患兒治療后隨訪指標對比Table 2 Comparison of follow-up indicators of the two groups of patients after treatment
3 討論
小兒腹股溝斜疝在小兒外科中較為常見, 治療方式也通常采用手術方式治療, 而傳統手術因對患兒造成的創傷較大、手術時間長、出血量較多、不利于患兒恢復,且術后會出現程度不一的并發癥, 嚴重患兒還需要行二次手術,不利于患兒的健康[4]。 現如今,隨著微創技術不斷進步, 針對小兒腹股溝斜疝的治療研究出了新型的腹腔鏡手術方式,目前已被廣泛應用到小兒外科的疾病治療中,經相關文獻表明[5],此手術方式的治療有效率較高。 傳統手術治療小兒腹股溝斜疝可采用斜切口、橫切口等;而腹腔鏡手術由原來的三孔,升級到目前的單孔操作技術,采用腹腔內切口完成內環口閉合。 由于腹腔鏡與傳統手術治療的原理相近,以同樣的治療目的,而腹腔鏡的治療效果會更好,且創傷小、手術時間短、恢復快、復發率低,受到家屬及醫生的重視[6]。
單孔腹腔鏡手術治療小兒腹股溝斜疝通過在腹腔鏡內行內環疝囊高位結扎, 不會對腹股溝管的結構造成任何損害,同時也會繞過精索,因切口只需5 mm 左右,加上術后隱形縫合, 切口愈合后基本不明顯, 達到美觀的目的,且對患兒的健康造成的影響較小,真正體現出微創手術的優勢。 經相關文獻報道其他醫院在施行此日間手術,治療效果較明顯[7]。 臨床在治療嵌頓疝多可依照嵌頓時間的長短來判斷治療方法,一些嵌頓時間短且梗阻癥狀不太明顯的患兒可給予麻醉藥劑聯合手法將其復位;若患兒嵌頓時間長且梗阻癥狀明顯,并伴有嘔吐等癥狀時,疝內容物會因血運障礙所呈現的程度不一,因多數會在麻醉后自行回到原來的位置,因此造成常規手術無法探測到,而腹腔鏡可通過探頭探查嵌頓的基本情況及血運情況[8]。 不管是自行復位還是手法復位都具有較高的安全性。根據該次研究結果表明, 觀察組使用單孔腹腔鏡手術中其手術時間、手術切口、首次排氣時間、術中出血量、住院時間與對照組傳統手術方式相比均優越(P<0.05);對照組患兒經傳統手術治療后其發生尿潴留、鞘膜積液、瘢痕切口、陰囊腫脹的發生率占41.67%均高于觀察組的總發生率3.33%(P<0.05),經治療后6 個月隨訪結果對照組出現疝復發的患兒有1 例, 復發后半年通過單孔腹腔鏡下疝囊高位結扎術,再次隨訪未復發,觀察組則未出現復發患兒;由此證明單孔腹腔鏡手術在治療小兒腹股溝斜疝更占優勢。 黃文倩[9]在手術治療中采用腹腔鏡手術,不僅能有效改善患兒的皮下水腫及切口下出血等問題,而且能有效降低并發癥的發生率以及術后疝復發幾率,對照組患兒經傳統手術治療后發生尿潴留、瘢痕切口及陰囊腫脹的發生率(42.13%)顯著高于實驗組采用腹腔鏡手術治療后癥狀發生率3.68%,其數據與該文研究數據較為一致。
此外, 單孔腹腔鏡治療復發疝能有效避免解剖腹股溝管結構,腹膜外對內環口進行高位結扎,且依照疝囊薄弱和內環口徑大小利用單孔腹腔鏡對內環結扎并臍內側襞遮蓋加強修補術, 若手術過程中發生網膜粘連或其他組織粘連,可變換患兒體位或利用輔助鉗將其分離,在腹腔鏡的探視下分離安全性更高,同時還能降低復發率,對患兒造成的創傷極小,又可減輕痛感,瘢痕不明顯[10]。對于隱匿疝因癥狀不明顯, 所以在進行超聲檢查時會導致漏診現象發生,通常在常規手術結束后才發現,患兒就需要進行二次手術, 因二次手術對患兒造成的痛苦較大且費用較高, 因此通過腹腔鏡手術能清晰地探查到隱匿疝并做相應處理,這是腹腔鏡最大的優勢,能顯著降低患兒的痛苦及過多的手術費用[11-12]。
綜上所述, 小兒腹股溝斜疝采用單孔腹腔鏡疝囊高位結扎術的治療效果較為顯著,且具有創傷小、恢復快、安全性高,手術用時短、住院時間短,術后疼痛較輕,且能有效處理隱匿疝,避免二次手術,復發率低。