多模態監測治療重型顱腦損傷效果分析
梁才干 莫 泉 覃華強 阮 響 李寶嘉 林子同
(廣東省懷集縣人民醫院神經外科 肇慶 526400)
重型顱腦損傷的死亡率高達30%~40%,是神經外科常見創傷性疾病,盡管臨床醫療水平有了很大的提高,但重型顱腦損傷的治療效果仍不能令人滿意,大多預后不良,且有較多長期處于植物生存狀態。本病由外傷所致顱內血腫,常因繼發顱內壓升高、腦能量代謝紊亂、腦組織腫脹等,導致殘疾或死亡[1]。因此,早期的病情評估及針對性治療至關重要,及時解除血腫壓迫,動態監測腦生理病理變化,抑制繼發病變的發生,是改善預后的重要手段。當前臨床對重型顱腦損傷監測以體格檢查結合影像學檢查為主,不能及時發現繼發性腦損傷的病理生理變化[2]。多模態神經監測平臺是近年來神經外科ICU使用的新型監測系統,結合了顱內壓監測、腦組織氧分壓監測、腦血流監測、腦微透析及腦電圖監測等多種手段,能夠從多角度、多層次評估顱內壓、腦血流、腦代謝等指標,指導臨床的治療和預后評估[3]。本研究進一步分析多模態監測治療重型顱腦損傷效果,現具體匯報如下。
1 資料與方法
1.1 一般資料
將2017年1月~2019年1月在我院ICU治療的70例重型顱腦損傷患者隨機分為觀察組和對照組各35例。觀察組男19例,女16例;年齡24~68歲,平均年齡(41.5±11.2)歲;受傷至入院時間(1.5±0.8)h;GCS評分(6.4±1.2)分;ISS評分(26.7±9.0)分。對照組男20例,女15例;年齡23~65歲,平均年齡(40.9±10.7)歲;受傷至入院時間(1.4±0.9)h;GCS評分(6.2±1.1)分;ISS評分(26.5±9.3)分。所有患者均經頭顱CT檢查確診為重型顱腦損傷,2005版損傷嚴重評分(AIS2005-ISS)>16分;損傷類型:單發腦挫裂傷7例,多發腦挫裂傷11例,彌漫性軸索損傷14例,腦室出血6例,硬腦膜下血腫15例,硬腦膜外血腫13例,創傷性蛛網膜下腔出血14例;排除雙側瞳孔散大頻死者、有嚴重心肺肝腎病史者。比較兩組患者的年齡、性別、入院時間、GCS評分及ISS評分等無明顯差異,具有可比性。
1.2 方法
兩組入院后均根據常規診療程序進行處理,即按照CRASH PLAN的順序進行檢查,創建綠色通道,行一體化急救,保持呼吸道暢通,輸液輸血,監測心功能,控制出血,并根據顱腦創傷治療指南和高級生命支持指南進行復蘇處理,早期診斷后去除顱內血腫、氣管插管機械通氣、維持PaO2在80~100mmHg,SaO2>93%,PaCO2在34~40mmHg;抬高床頭30°,控制體溫在35℃~37℃,早期24h內使用瑞芬太尼鎮靜,使用丙戊酸鈉預防癲癇治療1周,維持有效血容量,若Hb<100mg/L則輸注濃縮紅細胞[4]。對照組常規監測生命體征,包括監測心率、呼吸、血壓、尿量、體溫等,每日抽血監測血常規、電解質、血糖、血氣分析、肝腎功能以及尿常規等。觀察組給予多模態監測:(1)顱內壓監測:選擇額角側腦室穿刺部位,顱骨鉆孔,挑開硬腦膜,在腦室內置入顱內壓監測探頭,開顱手術者直接在硬腦膜下放置探頭[5];(2)腦組織氧分壓監測:在顱內壓監測的同樣位置,置入導絲及導管鞘至腦實質內,拔出導絲,置入腦組織氧分壓監測探頭,待探頭參數穩定1h后開始持續監測[6];(3)腦血流監測:使用選擇TCD儀在顳窗和枕窗位置分別探測大腦前動脈(ACA)、大腦中動脈(MCA)、大腦后動脈(PCA)、基底動脈(BA)、椎動脈(VA)血流速度,每日測量1次。
1.3 觀察指標
測定治療前及治療72h后的腦氧分壓值和顱內壓值;統計治療1周后的甘露醇用量;測定治療1周后的腦血流速度變化,包括MCA、PCA、ACA、VA、BA[7]。
1.4 療效判定標準
治療后6個月根據格拉斯哥預后評分(GOS)判定療效,死亡1分,植物生存2分,重殘3分,中殘4分,良好5分,GOS評分≥3分為預后良好,反之為預后差[8]。
1.5 統計學方法
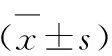
2 結果
2.1 兩組患者治療前及治療后72h的腦氧分壓值和顱內壓值變化
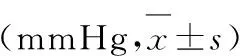
表1 兩組患者治療前及治療后72h的腦氧分壓值和顱內壓值變化
2.2 兩組患者治療后1周的甘露醇用量比較
觀察組為(144.2±33.8)g,明顯低于對照組的(246.5±43.6)g,差異有統計學意義(P<0.05)。
2.3 兩組患者治療后1周的腦血流速度比較
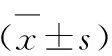
表2 兩組患者治療后1周的腦血流速度比較
2.4 兩組患者療效比較

表3 兩組患者療效比較[n(%)]
3 討論
重型顱腦損傷常因顱內血腫及繼發腦水腫導致顱內壓升高,進而影響腦血流的調節功能,造成腦血流動力學障礙,腦組織缺血缺氧,可繼發腦細胞凋亡、腦腫脹,甚至腦疝,導致患者死亡。顱內壓監測是重要的病情評估手段,但僅能反映顱內容積的平衡情況,無法反映腦代謝、腦血流情況,尤其是去骨瓣減壓術后,顱內壓大多不高,對于診斷有無繼發性損傷的效果較差,因此需要整合其他監測系統[9]。
多模態監測結合了顱內壓監測、腦組織氧監測、腦血流監測、腦電監測等,能夠從多角度、多層面監測顱腦功能狀態變化,反映病理生理的動態變化,從而準確評估療效、指導治療、判斷預后。腦組織氧分壓監測能夠直接反映局部腦氧水平,間接評估腦組織代謝情況。當腦組織氧分壓<15 mmHg時提示腦缺血缺氧,若處于10~15mmHg則病死率較高[10]。經顱多普勒超聲監測腦血流具有無創、簡便、可重復性強的優點,能提供腦血流速度、腦血流方向、腦血流阻力、腦血管自動調節功能等腦血流動力學信息,能夠判斷有無腦血管狹窄、痙攣,判斷腦充血、腦死亡等。因此,通過多模態監測能夠動態反映重型顱腦損傷的病情變化,及時調整臨床治療方案,進行目標導向治療,有助于病情的早期緩解,改善預后。
綜上所述,多模態監測治療重型顱腦損傷效果確切,能準確反映腦組織壓力、血流、代謝等變化,為臨床治療提供了準確信息,促進預后的改善,值得在臨床推廣使用。

