超聲聯合CT檢查對宮外孕的診斷價值應用研究
劉 淼
(河南省南陽市臥龍區婦幼保健院超聲科 南陽 473000)
宮外孕又稱“異位妊娠”,具體指受精卵著床于子宮內腔外,若未及時治療、終止妊娠,將嚴重危及患者生命[1]。近幾年來,國內人工流產率不斷升高,宮外孕病例不斷增加,已經成為產科最常見的急腹癥之一。宮外孕的典型臨床癥狀有腹痛、陰道流血、休克等,婦科醫生可據此初步判斷該病癥,但宮外孕前期癥狀并不典型,斷癥難度較大,要求輔助以影像學技術診斷,以提高檢查、鑒別準確率[2]。CT和超聲為宮外孕常用的影像學診斷技術,尤其是CT檢查方式,隨著多層螺旋CT出現,憑借其空間分辨率高、掃描速度快等特點,使其在急腹癥診斷中的應用頻率大幅度提高,但單一CT檢查方式用于宮外孕診斷中仍存在漏診、誤診情況[3]。同時,超聲在宮外孕檢查中也有缺陷,筆者認為可將兩種影像學技術聯合應用,以提高診斷準確性、特異性和敏感性。為驗證上述猜想的準確性,特開展本次實驗,將因急腹癥就診的疑似宮外孕患者作為研究樣本,病理學檢查結果明確,對不同診斷方案的診斷結果進行回顧性分析對比,現報道如下。
1 資料與方法
1.1 臨床資料
本研究在醫院倫理學委員會監督下進行,納入疑似宮外孕患者89例,研究時間為2018年1月~2018年12月。(1)納入標準:①經組織病理學、手術檢查明確診斷為宮外孕者73例、非宮外孕患者16例(早期妊娠先兆流產16例);②患者病歷資料和影像學資料均完整無缺;③精神狀態正常,受檢期間配合良好。(2)排除標準:①對造影劑過敏;②凝血機制障礙者;③合并心臟病者;④不接受手術治療者。
本組89例疑似宮外孕患者年齡24~38歲,平均年齡(29.9±1.5)歲;體質量是23~28kg/m2,平均體質量是(25.4±1.1)kg/m2。
1.2 檢查方法
患者先以仰臥位行腹部超聲檢查,所采用儀器為彩色多普勒超聲診斷儀,探頭頻率為3.5~3.7MHz。檢查前要求患者飲用溫度適宜的水以充盈膀胱,而后利用腹超聲探頭沿橫、斜、縱3個切向掃描,保持勻速、動作平穩,以獲得清晰圖像。完成腹部超聲檢查后,然后行CT檢查,檢查方式為:引導患者正確佩戴眼罩,并于檢查床上平躺,使用CT進行盆腔掃描,掃描參數可為120kV,層厚5mm,螺距1∶1.5,對于有必要進行掃描增強者,須靜脈注射肘靜脈對比劑,而后開始增強掃描。
患者在完成超聲和CT掃描檢查確診宮外孕后,立即接受手術治療,切除組織送往實驗室檢查。
1.3 觀察指標
(1)以手術和病理學檢查結果作為金標準,評估單一超聲、單一CT、超聲聯合CT檢查方案對89例疑似宮外孕患者的診斷準確度、特異度和敏感度。其中,準確度=(真陽性+真陰性)/總人數×100.0%;特異度=真陰性/(真陰性+假陽性)×100.0%;敏感度=真陽性/(真陽性+假陰性)×100.0%。
(2)評估宮外孕超聲、CT的影像學特征。
1.4 統計學方法
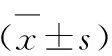
2 結果
2.1 不同影像學診斷技術對宮外孕的診斷準確度、特異度和敏感度
單一超聲對宮外孕的診斷準確度是84.3%(75/89)、特異度是62.5%(10/16)、敏感度是89.0%(65/73);單一CT對宮外孕的診斷準確度是87.6%(78/89)、特異度是75.0%(12/16)、敏感度是90.4%(66/73);超聲聯合CT檢查方案對宮外孕的診斷準確度是96.7%(86/89)、特異度是93.8%(15/16)、敏感度是97.3%(71/73)。超聲聯合CT檢查方案對宮外孕的診斷準確度、特異度、敏感度均高于單一超聲、單一CT診斷方案,比較差異均有統計學意義(均P<0.05),見表1。

表1 單一超聲、單一CT、超聲聯合CT檢查方案對本組89例疑似宮外孕患者的診斷準確度、特異度和敏感度
2.2 宮外孕患者的超聲和CT影像學特征
本組73例宮外孕患者經超聲檢查提示:子宮增大70例、子宮異常腫大2例,左附件偏上方可探及含液41例(大小是42mm32mm~44mm34mm),右側附件偏上方可探及含液30例(大小是43mm33mm~45mm37mm),子宮圖像的邊緣不甚清晰72例,壁厚模式6mm~9mm,其中中心區不存在明顯的回聲暗區55例。經CT檢查提示:子宮右側前方有橢圓形的高密度灶66例,CT值是54~58HU,其中內部可見明顯的偏心性圓點狀低密度影60例,且病灶邊緣比較光滑,合并子宮與內緣分界不清情況6例,CT值是40~51HU,增強掃描后病灶未強化。
3 討論
宮外孕的產生同輸卵管妊娠相關,若輸卵管蛻膜不完整,植入孕卵后,絨毛可因蛋白分解酶作用對輸卵管壁肌層造成損害,最終于輸卵管管壁上著床,從容引起流產或者輸卵管破裂后果[4~6]。據相關調查研究發現,大約有85%宮外孕患者具有輸卵管破裂風險,且其中大致有25%的患者出現伴發流產[7~8]。因此對于宮外孕患者而言,早期檢查至關重要,特別是病史不明、宮外孕臨床體征非典型者,早期性、準確性檢查可有效保障宮外孕婦女安全,具有顯著臨床意義。
超聲檢查為產前檢查常用手段,具有便捷、可重復等優點[9]。其中,腹部超聲檢查可觀察到相對較大的范圍,包括盆腔積液、產婦子宮、附件包塊等,但是腹部超聲卻具有圖像獲取率低、受孕婦腹部脂肪厚度及膀胱充盈影響大、難以鑒別炎性包塊與囊腫及附件腫瘤等缺陷,故誤診率相對較高[10]。相較而言,CT不可作為宮外孕檢查第一影像學技術選擇,但可有效鑒別黃體及卵泡囊腫,探清胎盤結構,準確分辨炎癥等,且CT檢查費用較高,而重復性操作較差,無法循環、多次、反復檢查,加上單一應用時亦存在漏診情況,因而需要聯合超聲檢查。基于上述觀點,筆者在本次研究中采取回顧性分析法,比較單一超聲、單一CT、超聲聯合CT檢查方案對宮外孕的診斷準確度、特異度以及敏感度,而結果提示:超聲聯合CT檢查方案對宮外孕的診斷準確度、特異度以及敏感度均高于單一CT和單一腹部超聲,直觀體現了超聲聯合CT檢查對宮外孕的診斷價值。同時,筆者還分析了本組73例宮外孕患者的腹部超聲與CT影像學圖像特征,結果提示患者的腹部超聲、CT影像學征象均比較明顯,宮外孕的CT影像學特征是盆腔附件區域常見有囊性混雜密度腫塊,內不可見條狀血管和結節狀萌芽。如果CT影像學圖像提示其胎囊壁層厚、密度增加,形成周邊高中心低的“面包圈”,則表示患者宮外孕的胎囊停止發育。因而在對宮外孕患者進行診斷時,建議聯合病人影像學特征進行判斷,以提高診斷準確性。
綜上所述,宮外孕適宜采取CT聯合超聲檢查,其診斷準確度、特異度以及敏感度均較高,可借鑒。

