四逆散加味治療功能性消化不良的臨床觀察
楊 軍
(山西省大同市中醫醫院,山西 大同037009)
功能性消化不良是常見的消化系統疾病,主要癥狀為餐后飽脹、上腹脹氣、早飽感、上腹痛、上腹燒灼感、噯氣、惡心等。目前,臨床多根據該病的發病機制及臨床類型采用抑酸劑、胃動力藥進行治療,但效果并不理想,且長期服用西藥會產生一定的毒副作用。中醫認為,功能性消化不良多是由肝郁脾虛氣滯、胃氣不降引起,應以疏肝健脾、和胃降逆為治療原則。本研究探討四逆散加味治療功能性消化不良的臨床療效,現報道如下。
1 臨床資料
1.1 一般資料 選取2017年1月至2019年12月在大同市中醫醫院接受治療的40例功能性消化不良患者,根據不同的治療方式分為對照組和觀察組,每組20例。對照組男11例,女9例;年齡21~65歲,平均(38.41±1.23)歲;病程0.5~3.0年,平均(1.81±0.55)年。觀察組男12例,女8例;年齡22~64歲,平均(38.42±2.14)歲;病程0.3~3.0年,平均(1.91±0.71)年。兩組患者一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 納入標準 ①中醫診斷符合《中藥新藥臨床研究指導原則(試行)》中肝胃不和證的診斷標準,主癥:胃脘脹滿,胸悶,喜太息,常因情志因素而加重;次癥:攻竄作痛,痛連兩脅,惡心噯氣,大便不爽;舌脈:苔薄白,脈弦[1]。②西醫診斷符合《功能性胃腸病羅馬Ⅲ診斷標準》,癥狀為早飽、胃脹、食欲不振、噯氣、腹瀉、大便干結等[2]。③未服用治療功能性消化不良的其他藥物。④起病緩慢,時輕時重,反復發作2個月以上。
1.3 排除標準 有過敏體質或有藥物禁忌證者;有心、腦、肝等嚴重疾病者;有精神疾病者。
2 治療方法
2.1 對照組 給予多潘立酮片(黑龍江諾捷制藥有限責任公司,國藥準字H20084577,10 mg/片)口服,每次10 mg,每日3次。
2.2 觀察組 給予四逆散加味治療。基本藥物組成:柴胡6 g,白芍10 g,麩炒枳實6 g,炙甘草6 g。氣郁偏重、兩脅或胃脘脹滿明顯者,可加香附10 g,郁金10 g,紫蘇梗10 g,佛手10 g;火郁偏重、口干口苦、舌質紅者,可加梔子10 g,蒲公英10 g,黃芩片10 g;胃氣不降、惡心噯氣明顯者,可加旋覆花10 g,法半夏10 g;反酸、嘈雜者,可加黃連片4 g,吳茱萸2 g,煅瓦楞子(先煎)10 g;胃痛者,可加百合10 g,烏藥10 g。每日1劑,水煎300 m L,分早晚溫服。
兩組患者用藥期間均要忌食辛辣、生冷及油膩食物。7 d為1個療程,共治療4個療程。
3 療效觀察
3.1 觀察指標及療效評定標準 ①臨床療效。臨床緩解:上腹部疼痛、燒灼感及脹氣、噯氣、早飽等癥狀消失;臨床有效:上腹部疼痛、燒灼感及脹氣、噯氣、早飽等癥狀有所緩解;無效:上述癥狀無改善[3]。總有效率=(臨床緩解+臨床有效)例數/總例數×100%。②癥狀積分。于治療前及治療4個療程后分別對兩組患者的癥狀進行評分,主要癥狀包括早飽腹感、上中腹燒灼感、上中腹痛、餐后飽腹感,按照其嚴重程度分為4個等級,即0~Ⅲ級,依次對應0~3分,分數越高表示癥狀越嚴重[3]。
3.2 統計學方法 采用SPSS 25.0統計軟件進行數據處理。計量資料以均數±標準差(±s)表示,組間用獨立樣本t檢驗,組內用配對樣本t檢驗;計數資料用例(%)表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
3.3 結果
(1)臨床療效比較 觀察組總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。
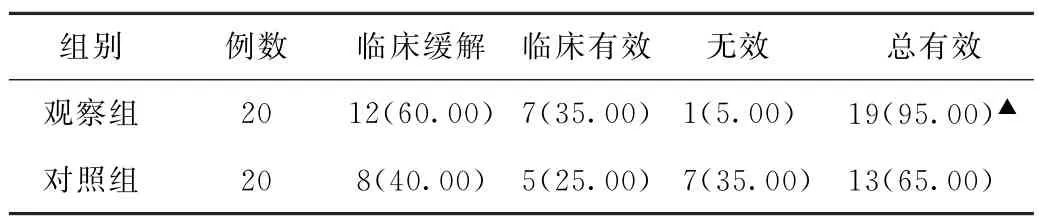
表1 兩組功能性消化不良患者臨床療效比較[例(%)]
(2)癥狀積分比較 治療前,兩組各癥狀積分比較,差異均無統計學意義(P>0.05)。治療后,兩組早飽腹感、上中腹燒灼感、上中腹痛、餐后飽腹感癥狀積分均低于治療前,且觀察組均低于對照組,差異均有統計學意義(P<0.05)。見表2。
表2 兩組功能性消化不良患者治療前后癥狀積分比較(分,±s)

表2 兩組功能性消化不良患者治療前后癥狀積分比較(分,±s)
注:與本組治療前比較,△P<0.05;與對照組治療后比較,▲P<0.05。
組別 例數 時間 早飽腹感 上中腹燒灼感 上中腹痛 餐后飽腹感觀察組 20 治療前 2.31±0.54 2.35±0.37 2.01±0.59 2.51±0.28治療后 0.86±0.21△▲ 0.92±0.18△▲ 0.75±0.16△▲ 1.03±0.25△▲對照組 20 治療前 2.26±0.53 2.42±0.39 2.14±0.64 2.47±0.32治療后 1.30±0.34△ 1.28±0.31△ 1.08±0.27△ 1.38±0.41△
4 討論
功能性消化不良具有易反復發作或持續性發作、病程長的特點。目前該病的發病機制尚不完全清楚,一般認為與幽門螺桿菌感染、上消化道運動功能障礙、內臟感覺過敏、胃底對食物的容受性舒張功能下降及精神、心理和社會等因素有關。近年來,隨著生活方式的改變,功能性消化不良的發病率不斷升高,不僅影響患者的身心健康,也在一定程度上降低了患者的生活質量。目前西醫臨床多采用多潘立酮治療,其屬于胃動力藥,具有抗嘔吐的作用,可以選擇性阻斷多巴胺受體,增強消化道動力,對功能性消化不良有一定療效,但長期服用會產生毒副作用,導致治療效果不理想。
中醫認為,功能性消化不良可歸于“胃脘痛”“痞滿”“反酸”等范疇,基本病機主要是肝氣郁滯、脾胃虛弱、胃失和降。因此,治療該病需在疏肝健脾、和胃降逆的同時,兼以清熱瀉火、行氣止痛、化痰散結為法。四逆散出自《傷寒論》,由柴胡、白芍、枳實、甘草組成,用于治療陰病傳經熱陽虛陰盛、陽郁不伸的四逆證。方中柴胡疏肝解郁,透邪升陽;白芍益陰養血,柔肝止痛,平抑肝陽,與柴胡合用疏肝理脾;枳實破氣消積,化痰散痞,與柴胡合用升降調氣;甘草益氣健脾,調和諸藥。四藥合用,可疏肝理脾、宣通氣血、透邪解郁,意在通過調節肝脾的功能使氣機通暢。四逆散加味是根據患者的具體證候進行辨證論治,如氣郁偏重、兩脅或胃脘脹滿明顯者,可加香附、郁金、紫蘇梗、佛手;火郁偏重、口干口苦、舌質紅者,可加梔子、黃芩、蒲公英;胃氣不降、惡心噯氣明顯者,可加旋覆花、半夏;有反酸癥狀者,可加黃連、吳茱萸、煅瓦楞子;胃痛者,可加百合、烏藥。郁金、香附、紫蘇梗、佛手可行氣解郁;梔子瀉火除煩;蒲公英、黃芩清胃熱;旋覆花降氣化痰,降逆止嘔;半夏燥濕化痰,降逆止嘔,消痞散結;黃連、吳茱萸清肝瀉火,降逆止嘔;煅瓦楞子消痰化瘀,軟堅散結,制酸止痛;百合、烏藥健脾和胃,行氣止痛。諸藥合用,具有疏肝健脾、降逆和胃之功。近年來,四逆散的臨床應用范圍不斷擴大,可用于治療乳癖、月經不調、脅痛、慢性萎縮性胃炎等[4]。現代藥理學研究證實,柴胡具有抗抑郁作用[5];枳實具有調節胃腸平滑肌的作用[6];白芍具有解痙、鎮痛、保肝、抗炎、抗潰瘍等作用[7];甘草具有抗消化性潰瘍、解痙、鎮痛、保肝等作用[8]。本研究結果顯示,觀察組總有效率高于對照組,且觀察組治療后的早飽腹感、上中腹燒灼感、上中腹痛、餐后飽腹感癥狀積分均低于對照組,證實四逆散加味治療功能性消化不良效果更佳。
綜上所述,采用四逆散加味治療功能性消化不良有助于減輕患者的臨床癥狀,臨床療效顯著,值得臨床推廣應用。

