健脾化瘀方治療潰瘍性結腸炎臨床療效及對糞鈣衛蛋白的影響※
徐 逸 景 姍 陳 亮 孫 蓓 顧慶華
(南京中醫藥大學附屬南通市中醫院脾胃病科,江蘇 南通 226000)
潰瘍性結腸炎(ulcerative colitis,UC)是一種病程遷延,易反復發作的非特異性炎癥性疾病,主要病變部位累及直結腸,常見的臨床癥狀有腹痛、腹瀉、黏液膿血便,也可出現眼、口、關節、皮膚等腸外表現,鏡下可見腸黏膜充血糜爛、潰瘍或假性息肉形成,其發病原因及機制尚未完全清楚[1]。流行病學調查顯示,近年來亞洲地區UC發病率及其上升趨勢高于歐美等國家[2]。中醫治療UC根據病程的不同階段,以辨證論治、分期論治為原則,以內鏡下黏膜愈合作為治療終點[3],療效確切,毒副作用小,在遠期療效上可有效維持緩解,降低復發率。及時準確、持續動態地評估UC病情活動程度對臨床治療方案的調整和預后的判斷具有重要的臨床意義。有研究表明,糞鈣衛蛋白(fecal calprotectin,FC)作為一種非侵入性指標,可在早期及時反映腸黏膜炎癥活動情況[4],在鑒別診斷[5]及病情分期方面具有重要價值,而且預測UC復發有一定的敏感度和特異度[6-9]。本研究采用健脾化瘀方治療UC 33例,并與美沙拉秦緩釋顆粒治療32例對照,觀察近期、遠期臨床療效及對FC的影響,結果如下。
1 資料與方法
1.1 一般資料 選擇2018-01—2019-01南京中醫藥大學附屬南通市中醫院脾胃病科門診(37例)及住院(28例)的UC患者65例,按照隨機數字表法分為2組。治療組33例,男16例,女17例;年齡18~63歲,平均(43.15±10.13)歲;病程1~18年,平均(10.39±3.86)年;病情活動程度[10]:輕度6例,中度27例。對照組32例,男18例,女14例;年齡18~65歲,平均(44.52±11.28)歲;病程1~17年,平均(11.67±2.97)年;病情活動程度:輕度5例,中度27例。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 病例選擇
1.2.1 診斷標準 西醫診斷:參照中華醫學會消化病學分會炎癥性腸病學組《炎癥性腸病診斷與治療的共識意見(2018·北京)》[10],根據臨床表現,并結合腸鏡檢查和黏膜組織學檢查確診為UC。慢性復發型:臨床癥狀可持續或反復發作,病程多在4~6周以上。中醫診斷:參照《潰瘍性結腸炎中醫診療專家共識意見(2017)》[11]、《潰瘍性結腸炎中西醫結合診療共識意見(2017)》[12],辨證為脾虛夾瘀型。主癥:①腹瀉,黏液膿血便,白多赤少,或血色紫黯;②舌黯紅或淡紅夾有瘀斑,苔薄白。次癥:①腹痛或有刺痛,痛有定處;②腹脹腸鳴;③里急后重;④食少納呆;⑤肢體倦怠;⑥脈細澀。主癥必備,次癥符合2項以上即可診斷。
1.2.2 納入標準 符合UC的中、西醫診斷標準,病情為輕、中度活動(Mayo評分3~10分);年齡在18~65歲之間,性別不限;患者自愿受試,知情同意,并自愿簽署知情同意書,且符合醫學倫理原則。
1.2.3 排除標準 感染性結腸炎(細菌性痢疾、阿米巴腸病、腸結核等)及缺血性腸炎、克羅恩病或放射性腸炎患者;有嚴重并發癥,如腸梗阻,甚者中毒性結腸擴張、腸穿孔、大出血,并排除結直腸癌患者;妊娠期、哺乳期患者;近期有結婚生育計劃的患者;患有嚴重的原發性疾病(如原發性肝癌、原發性腎病、原發性癲癇等)患者;法律規定的殘疾患者;有其他并發癥可影響療效觀察者,或有試驗藥物禁忌證的患者。
1.2.4 剔除標準 試驗過程中出現異常情況需中止診療流程者;臨床研究方案實施中發生了重要偏差。
1.3 治療方法
1.3.1 對照組 予美沙拉秦緩釋顆粒(上海愛的發制藥有限公司,國藥準字H20143164)1.0 g,每日4次口服。
1.3.2 治療組 在對照組治療基礎上加健脾化瘀方。藥物組成:生黃芪15 g,炒白術10 g,煨木香10 g,炮姜10 g,焦山楂15 g,莪術10g ,仙鶴草30 g,槐花10 g,三七3 g。大便質稀偏溏,舌苔白膩,兼夾寒濕者,加炒薏苡仁30 g、小茴香6 g等;肛門墜脹,舌苔黃膩,兼夾濕熱者,加黃連3 g、馬齒莧20 g、鳳尾草20 g等;腸鏡下可見腸黏膜增生、假性息肉形成,加皂角刺6 g。每日1劑,水煎2次取汁300 mL,分早、晚2次服。
1.3.3 療程及其他 2組治療療程均為12周。療程結束后對有效病例隨訪6個月。隨訪期間維持基礎治療(美沙拉秦緩釋顆粒0.5 g,每日3次口服)。
1.4 中醫證候療效標準 臨床痊愈:中醫臨床癥狀、體征基本消失,證候積分減少≥90%;顯效:中醫臨床癥狀、體征明顯好轉,證候積分減少70%~89%;有效:中醫臨床癥狀、體征有所好轉,證候積分減少30%~69%;無效:中醫臨床癥狀、體征無明顯改善,甚至加重,證候積分減少<30%。證候積分減少計算公式為:(治療前積分-治療后積分)/治療前積分×100%[13-14]。
1.5 觀察指標及方法
1.5.1 病情活動程度 分別于治療前、治療后及隨訪期末采用Mayo評分系統從腹瀉、便血、內鏡評估及醫師整體評價4個方面進行評估。評分≤2分且無單項評分>1分為臨床緩解,3~5分為輕度活動,6~10分為中度活動,11~12分為重度活動[10]。
1.5.2 病情復發情況 對有效病例隨訪6個月,統計復發情況。臨床癥狀復發判定標準:腹瀉、黏液膿血便、腹痛腹脹、里急后重等癥狀減輕,或緩解的基礎上突然再次加重或出現。腸鏡檢查復發判定標準:鏡下發現連續、彌漫的潰瘍形成,或直結腸黏膜充血糜爛加重,或原有潰瘍擴大加深,或出現炎性增生樣息肉。符合以上臨床癥狀、腸鏡檢查復發判定標準中任意1項,即可判定為復發[10]。
1.5.3 中醫證候評分 比較2組治療前后及隨訪期末中醫證候評分變化。腹瀉、膿血便、腹痛分為正常、輕度、中度、重度,分別記0、3、6、9分;腹脹按正常、輕度、中度、重度,分別記0、2、4、6分;體溫正常記0分,37.0~37.5 ℃記2分,37.6~37.8 ℃記4分,>37.8 ℃記6分;肛門灼熱、里急后重、納呆、乏力無記0分,有記1分[13]。
1.5.4 FC測定 比較2組治療前后及隨訪期末FC含量。留取患者腸道準備前3 d內的糞便標本,采用酶聯免疫吸附法(ELISA)(試劑盒為廈門為正生物科技股份有限公司)檢測,嚴格按照試劑盒說明書步驟進行操作。
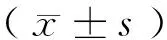
2 結 果
2.1 2組病例完成情況 本研究治療過程中脫落4例,治療組脫落2例(1例病情嚴重使用激素,1例不能配合自行停藥),對照組脫落2例(1例出現血淀粉酶升高,1例肝功能異常),最終有效病例為61例,其中治療組31例,對照組30例。
2.2 2組中醫證候療效比較 見表1。
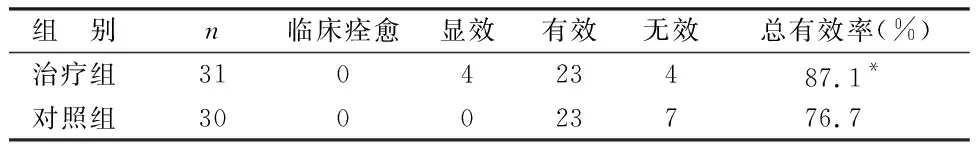
表1 2組中醫證候療效比較 例
由表1可見,治療組中醫證候總有效率高于對照組(P<0.05)。
2.3 2組治療前后及隨訪期末Mayo評分比較 見表2。
由表2可見,治療后2組Mayo評分均較本組治療前降低(P<0.05),且治療組腹瀉、內鏡評估、醫師整體評價及總分低于對照組(P<0.05)。隨訪期末,對照組Mayo評分均較本組治療后升高(P<0.05),且高于治療組同期(P<0.05);治療組Mayo評分仍低于本組治療前(P<0.05),且與本組治療后比較差異無統計學意義(P>0.05)。
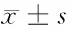
表2 2組治療前后及隨訪期末Mayo評分比較 分,
2.4 2組6個月內復發率比較 見表3。
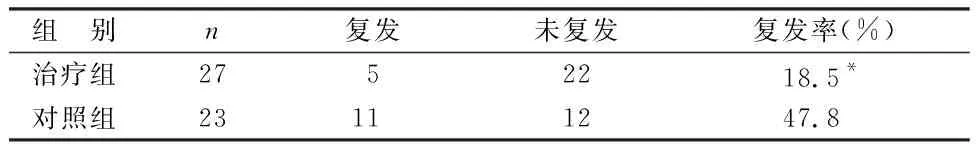
表3 2組6個月內復發率比較 例
由表3可見,治療組6個月內復發率低于對照組(P<0.05)。
2.5 2組治療前后及隨訪期末中醫證候評分比較 見表4。
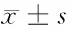
表4 2組治療前后及隨訪期末中醫證候評分比較 分,
由表4可見,治療后2組腹瀉、膿血便、腹痛、腹脹評分及總分均較本組治療前降低(P<0.05),且治療組腹瀉、膿血便、腹痛評分及總分均低于對照組(P<0.05)。隨訪期末,對照組腹瀉、膿血便、腹痛評分及總分均較本組治療后升高(P<0.05),且高于治療組同期(P<0.05);治療組腹瀉、膿血便、腹痛、腹脹評分及總分和對照組腹脹評分仍低于本組治療前(P<0.05),且與本組治療后比較差異無統計學意義(P>0.05)。2組患者各時間點體溫均正常。
2.6 2組治療前后及隨訪期末FC含量比較 見表5。
由表5可見,治療后、隨訪期末2組FC含量均較本組治療前降低(P<0.05),但隨訪期末對照組較本組治療后升高(P<0.05),且高于治療組同期(P<0.05)。
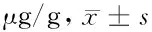
表5 2組治療前后及隨訪期末FC含量比較
2.7 安全性評價 在治療的12周過程中,治療組無病例出現不良反應;對照組有5例出現不良反應,其中2例上腹部不適、惡心欲吐,1例頭痛,1例血淀粉酶升高,1例肝功能異常,除血淀粉酶升高及肝功能異常者停藥為脫落病例外,其余3例在調整劑量和服藥方式后不良反應減輕可堅持服藥,不良反應發生率15.6%(5/32)。
3 討 論
UC可由免疫、遺傳、環境、感染、心理等多因素共同致病,病理機制及致病因素均未完全闡明,臨床診斷及治療缺乏特異性,因此UC已被世界衛生組織列為現代難治病之一。根據臨床發病特點,UC臨床上主要分為4型,即初發型、慢性復發型、慢性持續型、暴發型[15],其中以慢性復發型最為常見。西醫常用的藥物有氨基水楊酸類(如美沙拉秦緩釋顆粒)、免疫抑制劑、腎上腺皮質類固醇激素[16],短期臨床緩解率高,但復發率高,毒副作用大,如惡心、肝功能異常、白細胞減少等,使患者無法良好耐藥。
UC屬中醫學“泄瀉”“腹痛”“休息痢”等范疇,病位在大腸,與脾胃相關;病因為素體脾虛,復感外邪,或內傷飲食、情志不調等;病機以脾虛為本,濕邪、氣滯、血瘀、痰濁、食積為標,日久而成脾虛夾瘀之證。UC慢性復發型及持續型患者以脾虛夾瘀者居多,脾虛是復發的根本,始終存在于UC全病程,瘀滯內阻是主要病理因素[17]。脾虛者,水谷精微運化失司,釀生水濕,脾陽被遏,不能逐化水濕則下迫腸腑為泄下;陽郁不暢,濕滯日久,或從熱化則濕熱熏蒸,壅滯腸間,即為濕熱毒邪,與氣血相搏結成瘀毒,腸絡受損,內潰成瘍,血敗肉腐,化為膿血,見下痢膿血。脾虛與瘀滯互為因果,正虛與邪實相互膠著,使UC遷延反復,纏綿難愈。治宜健脾化瘀和絡。健脾化瘀方以黃芪健脾益氣,斂瘡生肌。白術健脾補氣,燥濕利水,炒用則增強健脾止瀉之效,尤善治療脾虛夾濕,痰瘀阻滯者,配伍木香,使補而不滯,實腸止瀉。炮姜善走血分,溫經止血,對便血的UC患者尤為適宜,配伍仙鶴草澀腸燥濕,止瀉止痢,以顯止血之效。焦山楂止瀉止痢,與木香、檳榔配伍,增其行氣散瘀、消積導滯之力;與莪術配伍,為活血散結、通絡導滯的常用藥對,對腸鏡表現為腸黏膜炎性息肉樣增生的UC患者,臨床療效顯著。槐花為陽明、厥陰血分藥,體輕氣薄善清上,性微寒主瀉下,瀉心火涼大腸,堅腎水養陰血,具有涼血止血、清肝瀉火之效。三七散結化瘀,消腫止痛,和血止血,行血生血,對于病久入血入絡、氣血瘀滯者,起祛瘀生新之效。“君子貴流而不貴滯”,全方在注重恢復脾運化功能的同時,輔以化瘀、祛滯、通腑、活絡,健脾又無腸腑壅塞之慮,共奏益氣健脾、化瘀導滯之效。現代藥理研究顯示,生黃芪能夠提高機體免疫力,調節性T淋巴細胞的分化平衡[18];白術能通過抑制炎癥因子釋放消除腸道局部炎性浸潤和結構組織的破壞,起到治療UC的作用[19];甘草在增強機體免疫的同時具有類激素作用,能促進細菌及毒素被吞噬,抑制炎癥因子釋放,對腸黏膜炎癥起抑制作用[20];炒山楂中的黃酮類成分具有改善局部微循環,保護腸黏膜的作用[21];莪術具有抗血小板聚集、抗血栓、抗炎鎮痛、抗菌抗病毒、抗氧化等多種藥理作用[22];仙鶴草具有鎮痛抗炎、止血止痢的作用,能促進炎癥吸收及黏膜組織修復再生,從而改善腹瀉、便血等癥狀,促進潰瘍愈合[23];三七既能止血,又能抗炎,修復腸黏膜,還能改善血液高凝狀態,防止血栓形成[24]。故健脾化瘀方治療及抗UC復發的作用可能是通過改善局部微循環,促進黏膜修復,調節機體免疫功能實現的。本研究結果顯示,治療組中醫證候總有效率高于對照組(P<0.05),治療后及隨訪期末腹瀉、膿血便、腹痛評分及總分均低于對照組(P<0.05)。
炎癥細胞存在于UC發生、發展的各個階段。在UC活動期,結直腸黏膜中有大量的中性粒細胞浸潤,最終經由糞便排出。因此,糞便中中性粒細胞衍生蛋白的含量與炎癥水平呈正相關,可作為評價炎癥性腸病活動性的指標之一。FC是一種鈣鋅結合蛋白,主要來源于中性粒細胞,少部分來源于巨噬細胞和單核細胞[25],具有S-100蛋白結構特征,具有抗蛋白酶活性[26],是腸道炎癥標志物之一,對炎癥性腸病疾病活動程度的判斷和分期,以及治療效果的評估等具有較高的敏感性[27],并能很好地反映出內鏡下黏膜活動性及黏膜愈合程度[28],且相較于C反應蛋白(CRP)、紅細胞沉降率(ESR)更具有腸道特異性[29]。當UC患者治療產生應答后,臨床癥狀改善,腸道炎癥減輕,參與炎性反應的中性粒細胞數減少,繼而FC含量下降。而在UC緩解期,存在腸道亞臨床炎癥,腸黏膜炎性浸潤[30],當炎癥細胞數達到一定的閾值時,則導致疾病復發。UC病情復發后,腸道黏膜大量中性粒細胞浸潤,FC含量會隨之升高。由此可見,FC含量與腸道黏膜炎癥程度呈正相關[31]。本研究結果顯示,2組患者治療后FC含量明顯低于本組治療前(P<0.05),Mayo評分也均較本組治療前降低(P<0.05),二者變化趨勢一致,表明FC水平可作為判斷UC患者治療效果的指標之一。為探討其是否可作為預測UC患者臨床緩解后復發的指標,隨訪期末顯示,治療組FC含量低于對照組(P<0.01),且Mayo評分、6個月內復發率也均低于對照組(P<0.05)。表明監測FC對UC的復發具有一定預測性。
綜上所述,健脾化瘀方治療脾虛夾瘀型輕中度慢性復發型UC臨床綜合療效確切,6個月內復發率低,治療后及隨訪期末FC含量、Mayo評分低,且未出現明顯的毒副作用,值得臨床進一步研究。然確定FC含量對預測UC復發的敏感性、特異性、陽性檢測率還需要進行大樣本的多中心臨床研究。

