血清同型半胱氨酸、血糖三項水平與H型高血壓患者發生急性腦梗死的關聯性研究
付華文,李光建,何 鮮,張弦偉
(1.四川省鄰水縣人民醫院 a.神經內科,b.神經電生理室,四川 鄰水 638500;2.解放軍第三軍醫大學西南醫院神經內科,重慶 404100;3.重慶大學附屬三峽醫院睡眠醫學中心,重慶 404000)
在原發性高血壓人群中,同型半胱氨酸(Hcy)水平明顯升高(血漿Hcy≥10 μmol/L)的一類為H型高血壓,占成人高血壓的50%~75%,目前大眾對此類型高血壓的知曉率較低,治療、控制效果尚不樂觀[1]。研究[2]顯示,較單純高血壓而言,H型高血壓患者心腦血管事件發生率高出近5倍;較正常人而言,這一風險高出25~30倍。另有報道[3]證實,H型高血壓具備了高血壓、高Hcy兩個獨立危險因素,其頭頸部動脈狹窄風險、急性腦梗死(ACI)風險顯著增加。同時,雖然不少文獻已證實高Hcy血癥、糖尿病同其他傳統原因如吸煙、肥胖、高血壓、高血脂等一樣,為ACI的獨立高危因素[4,5],但針對H型高血壓患者的血清Hcy及空腹血糖(FPG)、2 h口服葡萄糖耐量試驗(2 h OGTT)、糖化血紅蛋白(HbA1c)水平的監測分析及其與ACI的關系尤其是與ACI梗死灶大小、神經功能缺損程度、TOAST分型的關聯性研究尚顯不足。本研究分析血清Hcy及血糖三項水平與H型高血壓患者發生ACI的關聯性,以期為今后H型高血壓病情監測及ACI的預防提供依據。
1 資料與方法
1.1 一般資料2017年4月至2019年2月四川省鄰水縣人民醫院確診的120例H型高血壓患者,納入標準:①男女不限,年齡50~85歲;②符合H型高血壓診斷要求[6],2~3級高血壓,即收縮壓(SBP)≥160 mmHg,舒張壓(DBP)≥100 mmHg,服用1種及以上降壓藥物,且血漿Hcy≥10 μmol/L;③ACI組為首發腦梗死,有明確的腦梗死發病時間,并于起病12 h內通過顱腦CT或MRI檢查證實,符合ACI標準[7];④配合Hcy、血糖三項等相關檢測,臨床各項基本信息、診治資料詳實。排除標準:①合并1型糖尿病(DM)及其他特殊類型的DM;②繼發性高血壓;③伴有甲狀腺功能亢進癥、惡性腫瘤;④心肝腎功能不全及合并呼吸和循環系統疾病、內分泌系統疾病、自身免疫性疾病、急性感染等;⑤合并腦出血、蛛網膜下腔出血、煙霧病及顱腦外傷史;⑥近三個月有外科手術史;⑦伴有精神疾病或有既往精神病史。其中34例發生ACI(ACI組),其余86例為對照組。
1.2 方法
1.2.1指標檢測 所有患者均于明確H型高血壓診斷后次日清晨抽取空腹靜脈血5 ml,在3000 r/min基礎上離心10 min后取上層血清標本密封保存于-20 ℃冰箱,以循環酶法測定血清Hcy,由檢驗科專人嚴格遵照試劑盒(北京九強生物技術有限公司產品),質控符合國家標準。同時以免疫化學發光法測定FBG及口服75 g葡萄糖液2 h后的2 h OGTT,并以高效液相色譜測定HbA1c水平。
1.2.2病情評估 根據顱腦CT或MRI檢查圖像明確ACI患者梗死灶大小,梗死灶直徑>4 cm為大面積腦梗死,≤4 cm為中小面積腦梗死[8];明確ACI患者TOAST分型,包括大動脈粥樣硬化(LAA)型、心源性腦栓塞(CE)型、小動脈閉塞(SAO)型、其他原因(OD)型及不明原因(UD)型;同時以美國國立衛生研究院卒中量表(NIHSS)評分評估神經功能缺損程度,NIHSS評分1~4分、5~15分、16~42分為輕、中、重度神經功能缺損[9]。
1.3 統計學方法采用SPSS 19.0統計學軟件分析數據。計數資料比較采用χ2檢驗;計量資料比較采用t檢驗或方差分析;影響因素分析采用Logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床資料比較ACI組合并T2DM占比、SBP、DBP高于對照組(P<0.05),其余指標比較,差異無統計學意義(P>0.05)。見表1。
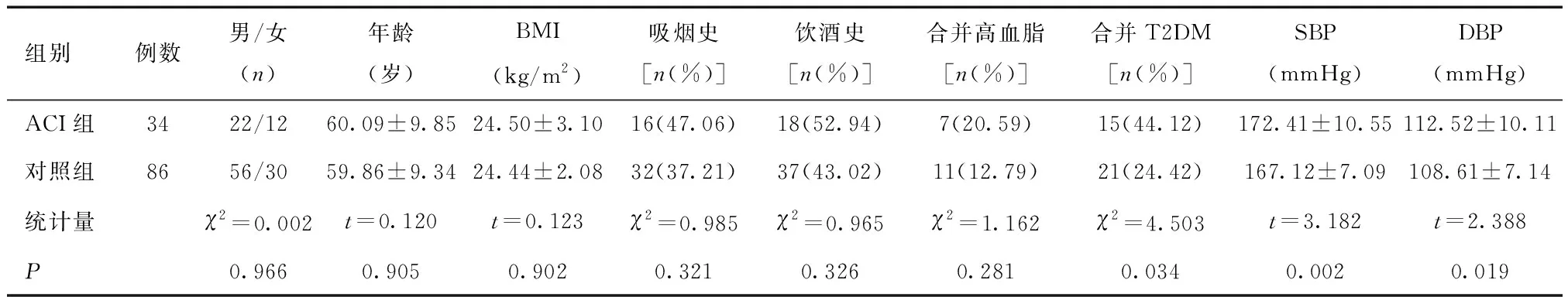
表1 兩組臨床資料比較
2.2 兩組血清Hcy及血糖三項水平比較ACI組血清Hcy及FBG、2 h OGTT、HbA1c水平高于對照組(P<0.05)。見表2。

表2 兩組血清Hcy及血糖三項水平比較
2.3 H型高血壓患者發生ACI的影響因素分析合并T2DM、SBP、DBP、血清Hcy、FBG、2 h OGTT、HbA1c均為H型高血壓患者發生ACI的獨立危險因素(P<0.05)。見表3。
2.4 不同病情嚴重程度ACI患者血清Hcy及FBG、2 h OGTT、HbA1c水平比較ACI組梗死灶直徑>4 cm、≤4 cm分別有21例(61.76%)、13例(38.24%);LAA型19例(55.88%)、SAO型9例(26.47%)、CE型6例(17.65%);NIHSS評分1~4分、5~15分、16~42分分別有14例(41.18%)、12例(35.29%)、8例(23.53%)。梗死灶直徑>4 cm者血清Hcy及FBG、2 h OGTT、HbA1c水平高于≤4 cm者,LAA型者血清Hcy及FBG、2 h OGTT、HbA1c水平高于SAO型者,NIHSS評分1~4分者血清Hcy及FBG、2 h OGTT、HbA1c水平<5~15分者<16~42分者(P<0.05)。見表4~6。
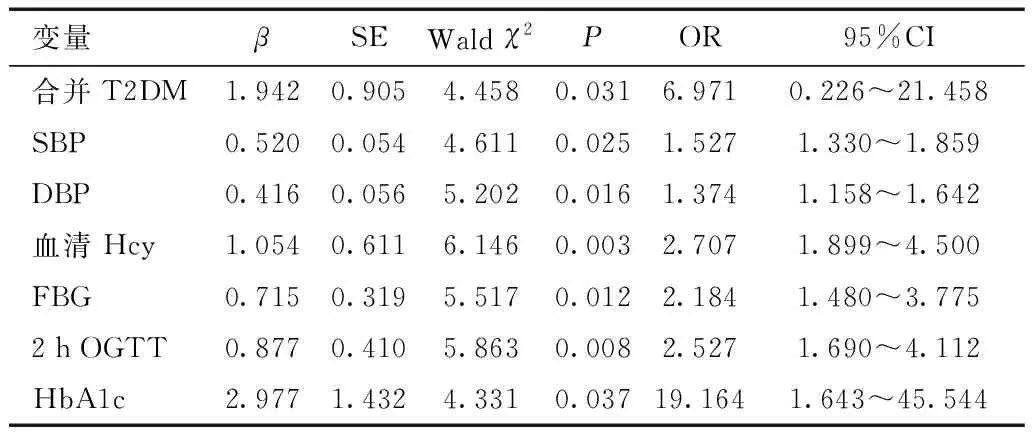
表3 H型高血壓患者發生ACI的影響因素分析
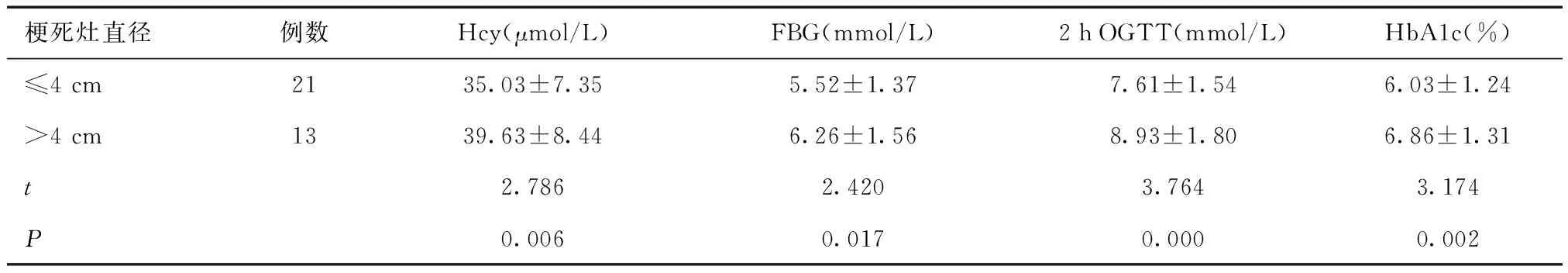
表4 不同梗死灶直徑患者血清Hcy及FBG、2 h OGTT、HbA1c水平比較

表5 不同TOAST分型患者血清Hcy及FBG、2 h OGTT、HbA1c水平比較

表6 不同NIHSS評分患者血清Hcy及FBG、2 h OGTT、HbA1c水平比較
3 討論
本研究顯示,ACI組SBP、DBP、合并T2DM者占比及血清Hcy、FBG、2 h OGTT、HbA1c水平均高于對照組,提示血清Hcy及FBG、2 h OGTT、HbA1c水平升高可能導致ACI發生。Hcy是人體中一種不參與蛋白質生成的含硫氨基酸,作為甲硫氨酸代謝循環的產物,其具有一定細胞毒性。已有報道[10,11]證實由于H型高血壓患者本身血中Hcy濃度與血壓水平更高,腦梗死風險也更高。目前認為,過高的Hcy水平促使ACI發生的可能原因主要在于其可通過損傷血管內皮細胞而損害內皮細胞功能,從而促使脂質產生過氧化反應、血小板黏附性或聚集性增強及平滑肌細胞凋亡更迅速,這些正是誘發動脈粥樣硬化形成的直接原因[12]。也有研究[13]認為,高Hcy水平可加重機體氧化應激反應與炎癥損傷,繼而參與缺血性腦梗死的發生與進展。本研究也證實血清Hcy與H型高血壓患者發生ACI有關聯性。,調查研究[14]發現,血清Hcy水平每增加25%,腦梗死腦風險增加19%,血漿水平每增加10 μmol/L,再發卒中的危險性增加30%,這支持了本研究結果。
同時,FBG、2 h OGTT通常可反映機體糖代謝是否正常,高HbA1c水平往往提示存在持續高血糖癥,本研究Logistic多因素分析也證實合并T2DM及高FBG、2 h OGTT、HbA1c水平為ACI的危險因素,與H型高血壓患者發生ACI有關。Sun等[15]研究亦表明T2DM可導致頸動脈斑塊形成,繼而增加ACI風險。王豐等[16]的一項隊列研究發現,FBG<4.6、4.6~5.6及≥5.6 mmol/L的男性患者腦梗死累積發病率依次為1.42%、1.02%、1.41%,校正血壓、總膽固醇、吸煙飲酒等指標后發現與4.6~5.6 mmol/L相比,FBG≥5.6 mmol/L的非DM患者發生腦梗死事件的相對風險為1.29(95%CI:1.08~1.55),也證實FBG水平升高可增加非DM患者腦梗死風險。分析可能原因在于糖代謝異常特別是合并DM時,高血糖可通過多元醇途徑、蛋白激酶C活化與氧化應激等機制損傷血管,此時也可導致Hcy水平升高,并誘使血管內皮增厚而管腔逐步狹窄,同時可伴隨血管收縮痙攣,二者協同影響下可見血流下降、低灌注逐步形成,難以滿足腦部血液供應,繼而引起或加重腦組織缺血。另有學者[17]指出,當機體處于缺血、缺氧狀態,通常為滿足能量需求,出現葡萄糖無氧酵解加速現象的同時乳酸水平會迅速升高,可能引起酸中毒、自由基產生等,最終損傷神經元、神經膠質細胞。
本研究進一步分析發現,H型高血壓發生ACI患者中,梗死灶直徑>4 cm者血清Hcy及FBG、2 h OGTT、HbA1c水平高于≤4 cm者,LAA型者血清Hcy及FBG、2 h OGTT、HbA1c水平高于SAO型,NIHSS評分1~4分者血清Hcy及FBG、2 h OGTT、HbA1c水平5~15分者<16~42分者,表明血清Hcy、血糖三項水平還與ACI患者梗死灶大小、TOAST分型、神經功能缺損程度有關,即可一定程度反映ACI病情程度及動脈粥樣硬化風險,其中H型高血壓患者ACI以LAA型居多,可能與本研究樣本量尤其是ACI樣本量較小有關。陳南耀等[18]認為高血清Hcy水平可以同DM、高血壓產生協同效應,加重腦梗死病情。李政等[19]報道顯示,血清Hcy、血糖升高可促使動脈粥樣硬化或導致ACI病情呈進展性,促使腦梗死面積增大,臨床癥狀加重等。Lee等[20]證實DM是ACI患者神經功能惡化的重要原因之一,認為可能原因為糖代謝異常可影響神經元、神經細胞之間的信號傳遞或導致相關基因表達、蛋白質合成異常,如可通過興奮性氨基酸的毒性反應加重腦組織損傷,過量超氧化合物、一氧化氮產生促使超氧化亞硝酸鹽(可損傷神經元)形成而加重神經功能損害等。
綜上,血清Hcy、血糖三項水平升高與H型高血壓患者發生ACI有關,且與ACI患者病情程度及TOAST分型有關,認為臨床有必要密切監測Hcy及糖代謝情況。本研究樣本量尤其是ACI病例有限,不足以全面證實各指標與H型高血壓ACI患者TOAST分型及病情的關系,也未進一步明確各指標預測ACI發生的臨界值,這為后續研究提供了方向;且血清Hcy、血糖三項水平升高增加ACI風險或加重ACI病情的具體機制可涉及多方面,有待進一步明確。

