超聲聯合神經刺激器引導對腋路臂叢神經阻滯效果的影響
傅 翔 劉克玄 薛金配 余學剛 楊 婷
深圳市龍崗區骨科醫院麻醉科,廣東深圳 518116
近些年隨著臨床對超聲顯像技術的不斷更新及高頻探頭工藝的逐步發展,特別是便攜式高分辨率超聲的研發,使超聲引導在神經阻滯中被廣泛推廣并應用[1]。以往臨床多采用神經刺激器定位或盲探異感定位引導,但組滯成功率較低,且易引發神經損傷及局麻藥毒性反應,故在臨床應用受限。腋路臂叢神經阻滯為臨床常用上肢手術麻醉方式,與傳統方式比較可顯著提高神經組織成功率,但均需進行解剖定位的盲探性操作,故存在一定失敗率。近些年來超聲定位技術在腋路臂叢神經阻滯中被廣泛應用,該技術可經超聲圖像清晰分辨患者肌肉、血管及神經等周圍組織結構,引導穿刺針向目標神經方向進針,通過觀察局麻藥擴散效果,由此提高神經組織成功率,降低并發癥發生率[2]。鑒于此,本研究將超聲聯合神經刺激器應用于腋路臂叢神經阻滯中,并取得了顯著的效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2018年1~4月擬在本院行前臂及手部手術的100例患者作為研究對象,采用隨機數字表法將患者分為超聲聯合神經刺激器組(NU組)及對照組(U組),每組各50例。NU組中,男39例,女11例;年齡20~58歲,平均(37.62±5.13)歲;平均身高(166.71±3.42)cm;平均體重 (59.06±5.81)kg;平均體重指數(22.05±4.92)kg/m2;疾病類型:尺骨骨折12例,橈骨骨折10例,前臂動靜脈內瘺形成術19例,手外傷9例。U組中,男37例,女13例;年齡22~60歲,平均(37.05±5.52)歲;平均身高(165.48±3.15)cm;平均體重(58.53±6.24)kg;平均體重指數(21.58±5.27)kg/m2;疾病類型:尺骨骨折13例,橈骨骨折11例,前臂動靜脈內瘺形成術18例,手外傷8例。兩組患者的上述一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準
①與《實用骨科學(第4版)》[3]中的相關診斷標準相符;②美國麻醉師協會 (American Society of Anes thesiologists,ASA)分級為Ⅰ~Ⅱ級;③患者年齡20~60歲;④本研究經深圳市龍崗區骨科醫院醫學倫理委員會批準后執行;⑤均取得患者及家屬的知情同意,且均簽署知情同意書。
1.3 排除標準
①合并中樞系統疾病、嚴重臟器功能障礙、其他骨科疾病者;②合并嚴重器質性病變、神經精神疾病、凝血功能障礙、惡性腫瘤及自身免疫性疾病者;③存在阿片類藥物依賴史及局麻藥過敏史;④穿刺部位皮膚局部感染;⑤妊娠及哺乳期婦女;⑥治療依從性差,中途退出本研究者。
1.4 方法
患者術前不用藥,入手術室后常規于非手術側上肢建立靜脈通路,吸氧,常規生命體征監測(心電圖、無創血壓、脈搏氧飽和度)。患者仰臥,頭偏向對側,患肢外展90°,前臂外旋,手背貼床,呈敬禮狀[4]。NU組操作如下:應用邁瑞M9 便攜彩超儀定位,線陣高頻探頭用無菌套膜包裹再涂上耦合劑。常規皮膚消毒鋪無菌孔巾,探頭取橫軸位緊貼腋窩并調節超聲儀以獲得臂叢的最佳影像,1%利多卡因(北京市永康藥業有限公司,國藥準字H11020558,生產批號:080110)局部浸潤麻醉,超聲直視下22G Stimuplex D(德國貝朗)應用平面內技術穿刺,并聯合神經刺激器引出目標神經相應的肌肉運動,神經刺激器頻率設為2 Hz,起始刺激電流設為1 mA,針尖抵達目標神經附近,逐漸減少電流強度并微調針頭位置,當電流降到0.3 mA 仍有相應的肌肉運動且0.2 mA 無肌肉運動時,回抽無血,在超聲圖像引導下在目標神經周圍注射0.3%羅哌卡因 (江蘇恒瑞醫藥股份有限公司,國藥準字H20060137,生產批號:804913)5 ml,按此法依次對目標神經(肌皮、橈、正中、尺神經)進行阻滯[5]。U組僅用超聲引導。
用針刺法(7號針頭)監測肌皮神經(前臂外側上中1/3 交界處)、橈神經(背側虎口區)、正中神經(大魚際隆起)及尺神經(小魚際隆起)支配區域的感覺阻滯情況,并監測肌皮神經(曲臂)、橈神經(伸肘伸腕)、正中神經(拇示中指屈曲)及尺神經(無名指、小指與拇指接觸)支配區域的運動阻滯情況[6]。穿刺完畢后30 min 內每3分鐘測量1次并與對側對照,若30 min內四根神經感覺阻滯評分為2分且運動阻滯評分為1分以上,則評價為阻滯成功。如阻滯失敗,則選擇鎖骨上在超聲引導下進行第2次臂叢神經阻滯,用藥為0.3%羅哌卡因20 ml。如果仍無改善,則改全麻。以上操作由同一名有經驗的高年資主治醫師實施。
1.5 觀察指標及評價標準
觀察兩組患者的麻醉效果、神經阻滯起效時間、手術情況及并發癥發生情況。
①麻醉效果。優:術中患者未感覺到疼痛,無需任何輔助用藥;良:術中患者感到輕微疼痛,需少量鎮痛鎮靜藥物;失敗:患者術中疼痛難忍,需更改為全麻麻醉方式。成功率=(優+良)例數/總例數×100%。②神經阻滯起效時間。觀察兩組患者肌皮神經、橈神經、正中神經、尺神經感覺阻滯起效時間。③手術情況。觀察兩組患者手術操作時間及神經阻滯持續時間。④并發癥。觀察兩組患者局麻藥物中毒反應、神經血管損傷、局部血腫等并發癥發生情況。
1.6 統計學方法
采用SPSS 13.0 統計學軟件進行數據分析,計量資料用均數±標準差(±s)表示,進行正態性檢驗和方差齊性檢驗,對符合正態分布和方差齊性的資料進行單因素AVONA 方差分析,組間比較采用q 檢驗(SNK 法);方差不齊的資料采用Tamhane′s 檢驗,組間比較采用t′檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者神經阻滯麻醉效果的比較
U組的神經阻滯麻醉成功率為72.00%,NU組的神經阻滯麻醉成功率為100.00%;NU組患者的的神經阻滯麻醉成功率高于U組,差異有統計學意義(P<0.05)(表1)。

表1 兩組患者神經阻滯麻醉效果的比較[n(%)]
2.2 兩組患者各支神經阻滯起效時間的比較
NU組患者的肌皮神經、橈神經、正中神經、尺神經感覺阻滯起效時間均短于U組,差異有統計學意義(P<0.05)(表2)。
表2 兩組患者各支神經阻滯起效時間的比較(min,±s)

表2 兩組患者各支神經阻滯起效時間的比較(min,±s)
與U組比較,①P<0.05
組別例數 肌皮神經 橈神經 正中神經 尺神經U組NU組50 50 3.02±2.17 2.84±1.21①15.37±3.25 9.24±1.13①11.87±3.01 7.58±2.54①9.34±2.17 6.57±2.04①
2.3 兩組患者手術情況的比較
NU組患者的操作時間短于U組,神經阻滯持續時間長于U組,差異有統計學意義(P<0.05)(表3)。
表3 兩組患者手術情況的比較(min,±s)
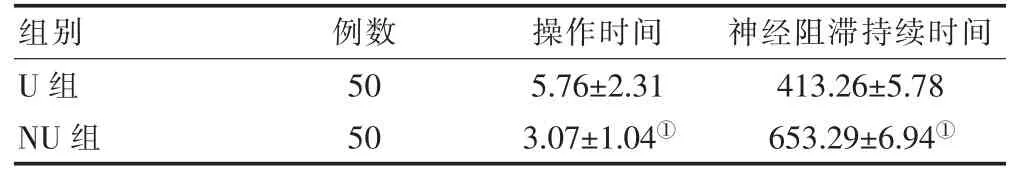
表3 兩組患者手術情況的比較(min,±s)
與U組比較,①P<0.05
組別例數 操作時間 神經阻滯持續時間U組NU組50 50 5.76±2.31 3.07±1.04①413.26±5.78 653.29±6.94①
2.4 兩組患者并發癥發生情況的比較
NU組患者的并發癥總發生率為4.00%,低于U組的26.00%,差異有統計學意義(P<0.05)(表4)。
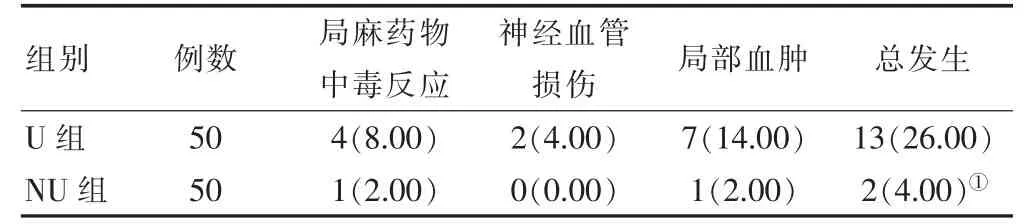
表4 兩組患者并發癥發生情況的比較[n(%)]
3 討論
腋路臂叢神經阻滯在肘部以下手術中被廣泛使用,其在臂叢的終末分支發生作用,且穿刺點肺和脊髓等重要結構距離較遠,故在各種入路臂叢神經阻滯中安全性最高[7]。傳統盲探異感定位行腋路臂叢神經阻滯對操作者要求較高,且無客觀指標,故易阻滯不完整,使局麻藥誤入血管引發局麻藥毒性反應[8]。蔣巧芬等[9]研究發現,采用神經刺激器行腋路臂叢神經阻滯成功率可達93%。傳統操作借助神經刺激器定位雖能有效提高神經阻滯成功率,但并發癥仍較多。
近些年隨著超聲引導技術的不斷完善及廣泛應用,腋路臂叢神經阻滯因其操作方便、位置較表淺在入路臂叢神經阻滯中被臨床廣泛使用[10]。但麻醉操作者由于經驗水平不同,不可能在超聲圖像下完全分辨各支神經,神經刺激器卻可通過刺激神經引起所支配肌肉顫動來定位神經[11]。有研究[12]表明,腋路臂叢神經阻滯各支神經所需局麻藥的容量為5 ml左右,本研究為了避免定位不精準而加大局麻藥容量影響觀察結果,再結合臨床經驗,則使用了臨床常用的局麻藥濃度與容量:每支神經予0.3%羅哌卡因5 ml。
腋窩處臂叢神經位置相對表淺,經超聲成像更易被識別[13]。高桂鋒等[14]研究發現,超聲引導下腋窩臂叢神經組織成功率達91.6%。本研究結果顯示,NU組的神經阻滯麻醉成功率(100.00%)高于U組(72.00%),差異有統計學意義(P<0.05);NU組的肌皮神經、橈神經、正中神經、尺神經感覺阻滯起效時間均短于U組,操作時間短于U組,神經阻滯持續時間長于U組,差異有統計學意義(P<0.05)。提示超聲聯合神經刺激器引導腋路臂叢神經阻滯可顯著提高神經阻滯麻醉成功率,縮短操作時間及起效時間,延長神經阻滯持續時間。其多因超聲探頭可清晰反映腋窩處血管、肌肉及神經等結構,且引導穿刺過程簡便,可顯著縮短尋找目標神經及完成操作時間[15]。此外,超聲引導下經調整針尖位置確保局麻藥盡可能浸潤于神經周圍,由此縮短起效時間,且持續時間長,確保組織完整,由此顯著提高神經阻滯成功率[16]。
本研究結果還顯示,NU組患者的并發癥總發生率(4.00%)低于U組(26.00%),差異有統計學意義(P<0.05),提示超聲聯合神經刺激器引導腋路臂叢神經阻滯的并發癥較少。分析原因:超聲應用于外周神經阻滯對神經定位更精準、更直觀,可準確提供阻滯目標神經時的實時圖像,調整穿刺針的深度及角度,由此提高臂叢神經阻滯麻醉的安全性[17];還可實時監測局麻藥物在神經分支的浸潤與擴散情況,使操作者更直觀、全面地了解局麻藥物擴散情況,由此降低并發癥發生率[18]。
綜上所述,超聲聯合神經刺激器引導腋路臂叢神經阻滯的成功率更高,起效時間及操作時間更短,持續時間更長,且并發癥較少,由于其定位精準,在控制局麻藥總劑量上具有優勢,為多處神經阻滯麻醉提供了可能。

