囊胚評估參數對凍融周期臨床結局及移植選擇的影響
朱序理,趙志明,杜元杰,周亮,王躍,孫慶云,曹金鳳,郝桂敏
(河北醫科大學第二醫院生殖醫學科,石家莊 050000)
體外受精技術的主要挑戰和目標是培養和選擇出最具有種植潛能的胚胎,使母胎共同得到最好的臨床結局。為了降低圍產期產科及新生兒科的并發癥,許多中心采取單囊胚移植來降低多胎妊娠,但由于各中心囊胚冷凍標準及策略不同,以及囊胚形態學評分存在主觀性因素等,關于囊胚不同的評估參數對臨床妊娠結局的預測權重存在諸多爭議[1-2]。因此,本研究旨在通過分析囊胚的形態學評估參數與凍融胚胎臨床結局的關系,探討囊胚形態學參數中對囊胚凍融周期臨床結局的主要影響因素,為胚胎冷凍、解凍、移植等策略提供依據。
資料與方法
一、研究對象及分組
回顧性分析2018年1月至2020年2月在河北醫科大學第二醫院生殖醫學科行D5或D6單囊胚凍融胚胎移植的患者臨床資料。納入標準:(1)冷凍囊胚為D5或D6、擴張期為3期及以上,囊胚內細胞團與滋養層細胞評分不同時為C;(2)凍融周期采用人工周期內膜準備方案;(3)解凍后為存活囊胚,移植時擴張程度大于50%以上,且為單囊胚移植;(4)排除行PGT周期。
共納入790個移植周期,分別按發育天數、囊胚擴張程度、內細胞團級別、滋養層細胞級別分組比較。按發育天數分為D5組(n=650)和D6(n=140)組;按囊胚擴張程度分為6期組(n=45)、5期組(n=57)、4期組(n=585)和3期組(n=103);按滋養層細胞評分分為A1組(n=35)、B1組(n=613)和C1組(n=142);按內細胞團評分分為A2組(n=51)、B2組(n=652)和C2組(n=87)。
二、研究方法
1.囊胚培養:按照本中心常規操作,在受精后D5、D6胚胎觀察,達到囊胚冷凍標準,進行玻璃化冷凍。囊胚冷凍標準:D5或D6為3期及以上的囊胚,內細胞團(ICM)和滋養層細胞(TE)級別評分不同時為C級,即評分為AA、AB、AC、BA、BB、BC、CA、CB。
2.囊胚評分:采用Gardner囊胚評分系統[3],囊胚擴張程度:1期(早期囊胚);2期(囊胚);3期(完全囊胚);4期(膨大囊胚);5期(孵化囊胚),6期(孵出囊胚)。ICM的評分分為:A:緊密堆積的ICM,有許多細胞;B:松散組合的,有幾個細胞;C:很少細胞,排列紊亂。TE的評分分為:A:許多細胞形成一個內聚的上皮;B:少數細胞形成一個松散的上皮;C:很少有大細胞。
3.囊胚冷凍及解凍:冷凍前行激光人工皺縮。玻璃化冷凍和解凍采用商品化試劑盒(Kitazato,日本)按照Kuwayama[4]報道的Crytop方法步驟進行,解凍最后在培養液中清洗數遍最后轉移至已平衡過夜囊胚培養液(G-2plus,Vitrolife,瑞典)中,放入37℃,6%CO2的培養箱內,囊胚移植前根據擴張程度重新判斷胚胎是否存活。
4.人工周期內膜的準備:從月經周期第3天給予口服戊酸雌二醇(補佳樂,拜耳,德國)2~4 mg,2次/d,根據患者的內膜情況調整用藥劑量,待子宮內膜厚度≥8 mm及血清E2≥732 pmol/L時進行內膜轉化,給予肌肉注射黃體酮(黃體酮注射液,浙江仙琚)40 mg,1次/d,或陰道給藥90 mg(雪諾酮,雪蘭諾,英國),1次/d,行黃體支持。記錄內膜形態及厚度。
5.囊胚移植:解凍移植根據囊胚冷凍前發育天數和擴張程度準備,發育天數為D6的5期、6期囊胚按D6準備,即黃體轉化的第7天解凍移植,發育天數為D5、D6的3期、4期囊胚按D5準備,即黃體轉化的第6天解凍移植。移植囊胚數目均為1枚。
6.臨床妊娠判定:移植后12 d檢測血β-HCG,血HCG≥50 U/L為HCG陽性;移植4~5周行超聲檢查可見妊娠囊及原始心管搏動確定為臨床妊娠。記錄孕囊數目。
7.分類決策樹建模:采用SPSS 23.0軟件卡方自動交互檢驗(CHAID),指定項:以是否臨床妊娠為因變量,以發育天數、擴張時期、內細胞團、滋養層細胞為自變量,年齡為影響變量。使用生長法,在每一步CHAID選擇與因變量有最強交互作用的自變量,如果自變量的類別與因變量并非顯著不同,則合并這些類別。從開始生成兩個分區,在每個分區中執行相同的過程,直到沒有變量向樹添加值,建立分類決策樹模型。
三、統計學處理
結 果
一、胚胎發育天數對妊娠結局的影響
D5和D6兩組患者的體重指數(BMI)、不孕年限、內膜厚度、內膜類型之間差異均無統計學意義;D6組平均年齡顯著高于D5組,而臨床妊娠率顯著低于D5組(P<0.05)(表1)。
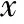
表1 D5與D6患者的一般情況及臨床妊娠結局比較[(-±s),%]
二、囊胚擴張程度對妊娠結局的影響
按囊胚擴張程度(6期、5期、4期、3期)分組的4組患者在平均年齡、體重指數、不孕年限、內膜厚度、內膜類型臨床妊娠率差異均無統計學意義(P>0.05)(表2)。
三、滋養層細胞評分不同患者間妊娠結局比較
統計結果顯示,滋養層細胞評分不同的3組患者在平均年齡、體重指數、不孕年限、內膜厚度、內膜類型的差異均無統計學意義;3組患者的臨床妊娠率隨滋養層細胞評分下降逐漸降低(P<0.05)(表3)。
四、內細胞團級別不同患者間妊娠結局比較
統計結果顯示,內細胞團評分不同的3組患者在平均年齡、體重指數、不孕年限、內膜厚度、內膜類型差異上均無統計學意義;3組患者的臨床妊娠率隨內細胞團級別評分下降逐漸降低(P<0.05)(表4)。
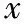
表2 囊胚擴張程度不同的患者一般情況及臨床妊娠結局比較[(-±s),%]
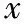
表3 滋養層細胞評分不同的患者一般情況及臨床妊娠結局比較[(-±s),%]
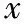
表4 內細胞團評分不同的患者一般情況及臨床妊娠結局比較[(-±s),%]
五、影響臨床妊娠結局的多因素logistic回歸分析結果
Logistic回歸分析結果表明,年齡[OR=0.945,95%CI(0.913,0.979)]和內細胞團等級[OR=0.527,95%CI(1.213,2.475)]與臨床妊娠結局顯著相關(P<0.05);而發育天數、擴張程度、滋養細胞等級與臨床妊娠結局無關(P>0.05)(表5)。

表5 影響妊娠結局多因素回歸分析
六、分類決策樹模型結果
模型中納入的自變量為擴張時期、內細胞團和滋養層細胞級別;結果顯示決策樹包含3層,共生成6個節點:(1)第一層為內細胞團(C級 vs A,B級;χ2=13.7,P=0.001);(2)第二層為擴張時期(6,3期 vs 4,5期;χ2=11.1,P=0.006);(3)第三層為滋養層細胞(C級 vs A,B級;χ2=6.367,P=0.035);交叉驗證正確百分比57.8%(圖1)。

注:Adj.表示調整后統計值,n表示周期數,節點1為內細胞團為C級的囊胚,節點2為內細胞團為A或B級的囊胚,節點3和節點4為節點2的子節點分別為擴張期(6期,3期)和(5期,4期)囊胚,節點5和節點6為節點4的子節點分別為滋養層細胞(A,B級)和C級囊胚。圖1 分類決策樹
討 論
近年來隨著囊胚培養技術的發展,選擇性囊胚移植為臨床策略提供了更多的方案,且獲得較高的臨床妊娠率。囊胚移植提高妊娠率的同時,多個囊胚移植,多胎率也高,因此很多生殖中心采用單囊胚移植,在保證妊娠率的同時降低多胎率。但囊胚目前形態學評分的參數包括囊胚發育天數、擴張期別及滋養層細胞和內細胞團的級別等,如何挑選更具有發育潛能的囊胚,從而縮短到達臨床妊娠的時間,成為各中心的需要解決的問題。而且,目前各中心通常采用Gardner囊胚評分方法[3],胚胎擴張程度、內細胞團、滋養細胞這三者之間具有相對獨立性,各參數對臨床結局的影響,國內外文獻報道存在爭議[5-8],因此,移植時給囊胚選擇帶來一定困惑。
新鮮周期中臨床妊娠和胚胎種植的影響因素很多,包括卵巢刺激造成的高水平的雌激素或提前的孕激素的升高等對內膜容受性的影響,因此在本研究中我們對凍融的單囊胚移植周期進行回顧性分析,采用人工周期內膜準備方案,以期將激素對內膜的影響降至最低,探討囊胚的各項評估參數與凍融周期臨床結局的關系,為凍融胚胎移植策略提供依據。
發育天數D5與D6囊胚臨床妊娠結局的比較目前仍存在爭議,主要由于培養體系,囊胚培養及冷凍時間策略等不同造成研究結果存在差異[9]。本研究發現,發育天數D5組臨床妊娠率顯著高于D6組,但年齡顯著低于D6組(P<0.05);多因素回歸分析發現,發育天數與臨床妊娠率無相關性,而且分類決策樹指定項加入了發育天數為自變量,結果中也沒有發育天數這一節點。這可能是與本中心囊胚培養及冷凍標準等策略有關,囊胚冷凍的標準為D5和D6囊胚評級在3 CC以上,D6為囊胚培養終點,因此,D6可能有一部分6期囊胚和非優質囊胚,而且6期囊胚由于沒有透明帶保護,可能在冷凍復蘇過程受到影響。此外有研究表明優質囊胚發育天數為D5和D6整倍體率差異沒有統計學意義,但非優質囊胚發育天數為D5整倍率明顯高于D6[10],非優質囊胚的發育速度與整倍體有相關性,從而影響臨床妊娠結局。這與何于夏等[11]的研究相似,在非優質單囊胚中D5比D6有較好的臨床妊娠率。因此,如果在本研究基礎上非優質囊胚進一步分枝,可考慮囊胚發育速度,進一步證實可通過隊列前瞻性研究。
本研究發現,囊胚擴張程度與臨床妊娠率沒有相關性,這與既往一些報道一致[8,12-13]。但本研究結果顯示6期和3期囊胚臨床妊娠率有下降趨勢,且分類決策樹分兩區顯示6期和3期囊胚臨床妊娠率顯著低于5期和4期囊胚。分析可能由于在囊胚冷凍復蘇中受到影響,6期囊胚由于沒有透明帶保護,3期囊胚由于激光皺縮效果欠佳或是受損細胞相對比例高。因此提示我們在囊胚培養過程中,通過增加觀察次數,避免冷凍6期和3期囊胚,凍融移植時優先選擇5期和4期囊胚。
關于內細胞團和滋養層細胞級別對臨床結局的相對貢獻尚未確定,考慮到內細胞團分級包含胎兒細胞的前體細胞,最初可能認為其對移植結果的影響最大,早期一些研究也表明內細胞團等級比滋養層細胞等級更重要[13-14]。但近幾年國外一些報道,認為滋養層細胞是成功妊娠的最重要決定因素[1-2,15]。從生理學角度來看,滋養層細胞和內細胞團不是孤立存在的,而是作為一個有機整體共存的。滋養層細胞通過囊胚腔液的合成為內細胞團創造了一個獨特的環境[16]。早期在小鼠囊胚研究中發現內細胞團本身可通過抑制巨細胞轉化和刺激細胞增殖調節滋養層細胞[17-18]。因此,對囊胚的內細胞團和滋養層細胞進行分級,并在移植時挑選最具發育潛能的囊胚,從而得到更好的臨床結局具有重要的意義。本研究發現內細胞團、滋養層細胞評分不同的各組臨床妊娠率不同,且差異有統計學意義。多因素logistic分析顯示,內細胞團評分低是臨床妊娠率低的危險因素,且分類決策樹第一節點為內細胞團級別,A、B級與C級比較臨床妊娠率有顯著性差異(χ2=13.7,P=0.001),因此,我們認為在單囊胚移植策略中首先要考慮內細胞團等級。這也與李為玉等[8]的報道相一致,內細胞團評分低的相對風險值更高。何于夏等報道[11],在非優質單囊胚移植周期中,優先選擇D5囊胚,可獲得較好的臨床妊娠率與活產率,囊胚內細胞團、滋養細胞層的評分不平行時,即相同囊胚發育速度下AC/BC組與CA/CB組相比,不影響妊娠結局。按照本研究中分類決策樹提供的的臨床參考,在選擇囊胚移植時,應首先根據內細胞團排除C級,再根據擴張程度排除6期和3期,最后根據滋養層細胞排除C級。本研究包括了非優質和優質囊胚,因此對于非優質或優質囊胚單獨比較囊胚形態學參數權重還需進一步研究。王雪等[19]報道優先選擇D5優質胚,該中心只冷凍4期以上囊胚且內細胞團為A或B級,因此,不同中心根據自己中心常規操作,建立移植策略是必要的。
本研究中分類決策樹模型交叉驗證正確率低于60%,主要因為胚胎移植后臨床結局影響因素不僅有胚胎發育速度及質量,還有女性的年齡、內膜厚度、不孕年限、不孕原因等,此外患者子宮內環境、機體免疫狀態、移植過程等均對妊娠的成功有影響。本模型建立的初衷是利用胚胎形態學主要參數提供有效移植策略,從而提高患者的移植效率,但還具有一定的局限性。
綜上所述,在凍融單囊胚移植周期中,囊胚評估參數內細胞團評分低是臨床妊娠率低的主要危險因素;單囊胚的凍融周期移植時,建議優先考慮內細胞團級別,選擇A或B級的囊胚,再考慮擴張程度為5或4期的囊胚,最后考慮滋養層細胞級別為A或B級的囊胚,從而獲得較高臨床妊娠率。

