亞胺培南西司他汀治療重癥感染不同給藥方式的療效比較
盧瀟瀟,靜艷,鐘強
1.江西中醫藥大學,南昌 330006;2.江西省萍鄉市人民醫院,江西 萍鄉 337000
重癥感染指的是致病生物在機體內生長繁殖,引起某一臟器或全身感染,且因感染而致該臟器或全身多臟器功能衰竭或死亡的疾病[1]。血液病患者,因化療后中性粒細胞減少、皮膚及黏膜屏障遭破壞、原發病及化療藥物對體液免疫和細胞免疫的抑制及化療方案中激素的應用等,使其機體免疫力下降,極易出現醫院感染,嚴重者常并發感染性休克等重癥感染。相關文獻報道,感染性休克、不合適初始抗感染治療是急性白血病血培養后治療30 d內死亡的獨立危險因素[2]。碳青霉烯類抗菌藥為廣譜殺菌藥,主要用于重癥感染患者,但隨著碳青霉烯類抗菌藥的廣泛使用,臨床出現了一系列耐碳青霉烯類抗菌藥的細菌,耐藥菌的出現導致該類藥物的抗菌活性受到影響,臨床療效欠佳。而抗菌新藥研發的滯后,使得如何最大限度的發揮現有抗菌藥物的殺菌作用,改善預后成為目前研究的發展趨勢[3]。根據抗菌藥物藥動學/藥效學(PK/PD)的特點,優化給藥方式,從而提高現有藥物抗菌活性成為當前研究的熱點。筆者通過觀察碳青霉烯類抗菌藥——亞胺培南西司他汀兩種不同給藥方式,比較其治療重癥感染的療效及不良反應發生情況,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年1月—2020年6月我院血液科、重癥醫學科收治的重癥感染患者40例,根據給藥方式不同分為觀察組20例和對照組20例。觀察組:男8例,女12例,年齡16~75(中位年齡49)歲。對照組:男8例,女12例,年齡23~72(中位年齡46)歲。兩組患者臨床診斷主要為粒細胞缺乏伴發熱。兩組患者一般資料比較無統計學意義(P>0.05),具有可比性。患者本人或其家屬均了解本研究的內容,并簽署知情同意書。本研究通過了醫院倫理委員會批準。
1.2 給藥方式
兩組患者均給予注射用亞胺培南西司他汀鈉[默沙東(中國)有限公司,注冊證號:H20181007,規格:亞胺培南500 mg,西司他汀500 mg]治療,給藥劑量均為500 mg/次,每6 h給藥一次,采用靜脈給藥。觀察組:使用輸液泵持續給藥,每次維持2 h。對照組:滴注時間為常規給藥速度,單次約30 min左右。用藥時間根據患者病情變化進行調整。
1.3 觀察指標與療效判定標準
1.3.1 觀察指標 (1)患者用藥前后體溫、血壓、呼吸、脈搏、臨床癥狀;(2)血常規、降鈣素原、血清C反應蛋白、血培養;(3)用藥過程中的不良反應。
1.3.2 療效判定標準 快速顯效:患者24 h內體溫恢復正常,血壓、呼吸、脈搏恢復平穩,感染相關癥狀明顯好轉;顯效:患者72 h內體溫恢復正常,血壓、呼吸、脈搏恢復平穩,感染相關癥狀好轉;有效:患者5 d內體溫恢復正常,血壓、呼吸、脈搏恢復平穩,感染相關癥狀好轉或好轉趨勢;無效:患者持續高熱,病情進展。總有效率=(快速顯效+顯效+有效)例數/總例數×100%。
1.4 統計學處理
采用兩樣本率比較的χ2檢驗及兩樣本均數比較的t檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較
觀察組總有效率為95.0%,對照組總有效率為85.0%,觀察組明顯高于對照組,兩組差異有統計學意義(P<0.05),見表1。
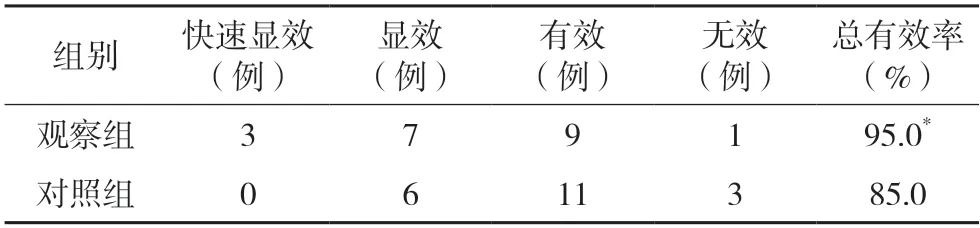
表1 兩組臨床療效比較(n=20)
2.2 兩組用藥天數比較
觀察組平均用藥天數為(3.68±1.6)d,對照組平均使用天數為(6.43±1.41)d,觀察組用藥天數明顯少于對照組,兩組差異有統計學意義(P<0.05)。
2.3 兩組不良反應情況比較
兩組均有1例不良反應,觀察組表現為皮疹,對照組表現為譫妄。兩組均未出現輸液方式相關性不良反應。兩組不良反應情況比較,差異無統計學意義(P>0.05)。
3 討論
惡性血液病粒細胞缺乏癥患者醫院感染率高達67.4%~68.1%,且因血液病患者免疫力低下,通常感染的癥狀和體征不明顯、不典型,感染灶也常不明確,若沒有及時給予恰當的抗感染治療,感染相關死亡率高[4]。因此,粒細胞減少血液病患者出現體溫突然升高至39 ℃以上,伴有畏寒或腹痛或血壓下降時,需警惕感染性休克的發生。一項多中心、前瞻性研究表明,血液病患者中性粒細胞缺乏伴發熱最常見的病原菌為革蘭陰性菌[5]。因抗菌藥的廣泛使用,使得細菌耐藥性的產生日趨嚴重,院內耐藥菌產生增多,同時多次化療患者大多存在90 d內廣譜抗菌藥的暴露史,此也為耐藥菌感染高危因素之一,因此臨床對于此類重癥感染患者需選用廣譜、強效類抗菌藥,重拳出擊有效控制癥狀后再行降階梯治療。本研究共觀察40例患者,出現重癥感染后選用亞胺培南西司他汀治療,總有效率為90.0%,表明亞胺培南西司他汀在重癥感染患者的搶救治療中起關鍵作用。
亞胺培南西司他汀為β-內酰胺類抗菌藥,屬時間依賴性的抗菌藥。與治療效果相關的藥動/ 藥效學(PK/PD)目標參數為T >MIC,即維持大于MIC的時間越長治療效果越佳[6]。PK/PD理論及蒙特卡洛模擬法證實了對于時間依賴性抗菌藥物,延長輸注比傳統的0.5 h短時間輸注具有更好的藥效學特性[3]。基于此理論,本研究觀察組患者采用的輸注方式為持續泵入維持2 h。通過觀察發現,觀察組患者體溫恢復至正常所需時間較對照組患者明顯更短,表明觀察組抗菌效力更強。
根據《中國中性粒細胞缺乏伴發熱患者抗菌藥物臨床應用指南(2016年版)》[7]中推薦的對病情較為危重的患者采取降階梯策略,以改善預后。抗菌藥物治療的療程一般需持續整個中性粒細胞缺乏期,直至中性粒細胞計數≥0.5×109/L。在觀察組中患者使用亞胺培南西司他汀的平均天數為(3.68±1.60)d,然后降階梯使用其他抗菌藥,直至血象恢復。對照組中患者使用亞胺培南西司他汀的平均天數為(6.43±1.41)d,后改用其他抗菌藥直至血象恢復。觀察組中患者使用亞胺培南西司他汀的平均天數明顯少于對照組,表明觀察組抗菌藥物清除細菌能力更強。兩組患者不良反應發生率無明顯差異,兩組中各有1例不良反應,觀察組患者出現了皮疹,對照組患者出現了精神癥狀,觀察組雖然延長了輸注時間,但患者并未出現輸液相關的不良反應。
亞胺培南屬β-內酰胺類抗菌藥,其結構中含有β-內酰胺環,該環易受酸、堿、溫度和濃度的影響[8]。說明書推薦,亞胺培南西司他汀宜選用0.9%氯化鈉注射液配伍,500 mg亞胺培南加入100 mL 0.9%氯化鈉注射液中,室溫下(25 ℃)穩定期可達4 h。因此,對維持輸注患者,盡量做到現配現用。一項系統評價中也提到,與間斷輸注方式相比,延長或持續輸注碳青霉烯類抗菌藥物,可提高治療嚴重感染的療效,兩者安全性相當[9]。
綜上所述,治療血液系統疾病重癥感染患者,首選亞胺培南西司他汀,能快速、有效控制細菌蔓延。在治療過程中,通過延長單次輸注時間,可有效縮短患者體溫恢復正常的時間,減少亞胺培南西司他汀使用天數,治療中并未增加不良反應的發生,表明根據PK/PD原理,優化給藥方案,可增強抗菌藥物活性,提高清除細菌能力,值得臨床推廣。

