甘精胰島素聯合瑞格列奈治療2型糖尿病的作用研究
鄭軍 王珺
糖尿病為臨床常見非傳染性慢性疾病,臨床多表現為慢性血糖提升,具體病理多表現為糖脂代謝紊亂,隨著病情持續發展可出現多器官受損,末終期可引發多器官衰竭死亡。具體病理表現為無法分泌胰島素或分泌效果較差,使得體內胰島素處于缺乏狀態。對此種疾病臨床主要為通過短期胰島素強化治療幫助患者恢復胰島素功能,延緩病情發展。但由于疾病長期性,患者需用藥治療傳統胰島素注射治療時,步驟較為復雜因此依從度較差。有研究提出甘精胰島素作為長效制劑,可有效緩解病情控制血糖,且用藥方式更為便捷,聯合瑞格列奈治療時可提升疾病治療效果,且并無嚴重不良反應[1]。現選取本院收治的2型糖尿病患者為研究對象,分析甘精胰島素聯合瑞格列奈進行治療時患者療效,不良反應狀況,結果分析如下。
1 資料與方法
1.1一般資料 選取2018年3月~2019年6月本院收治的84例2型糖尿病患者為研究對象,納入標準:①患者符合中國2型糖尿病防治指南(2010年版)2型糖尿病診斷標準[2];②患者認知功能正常可理解自身病情變化;③患者均簽署知情同意書。排除標準:①合并嚴重系統性疾病、惡性腫瘤患者;②既往確診2型糖尿病但病歷數據不完整;③合并肝腎功能不全患者。以隨機單雙數法將患者分為觀察組與對照組,各42例。對照組男22例、女20例,年齡48~76歲,平均 年 齡(62.05±4.67)歲,體 重47.50~74.60 kg,平 均體重(65.37±5.96)kg;觀察組男23例、女19例,年齡47~77歲,平均年齡(62.12±4.96)歲,體重47.62~74.73 kg,平均體重(65.42±5.94)kg,兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 所有患者在進行疾病治療時均需配合飲食干預(每天攝入適當糖類、蛋白質和脂肪)在計算各種飲食比例時需依據患者自身體重和身體狀況確定。控制糖分攝入,同時每天進行運動指導,鼓勵患者多散步和有氧運動,通過此種方式提升身體素質。對照組患者采用雙相門冬氨酸胰島素(丹麥諾和諾德公司,注冊證號J20140140)治療,主要為早餐前和晚餐之后進行皮下注射,初始劑量為0.2 U/(kg·d),初期早餐前為0.1 U/kg,睡前為0.1 U/kg。之后可依據每天早餐前血糖變化適當調整用藥,但需確保每天總劑量不變,治療時間6個月。觀察組患者主要采用甘精胰島素以及瑞格列奈片進行治療。每天睡前固定皮下注射甘精胰島素(長春天誠藥業有限公司,注冊證號S20030078),初始劑量控制為0.15 U/(kg·d),依據可依據早餐前血糖調整睡前胰島素注射量,同時也可依據早餐后血糖變化,適當采用瑞格列奈片(北京萬生藥業有限責任公司,國藥準字H20133037)進行治療,初始劑量為0.5 mg/d,分為3次服用,每周可依據血糖變化進行調整。連續治療6個月。
1.3觀察指標 ①對比患者治療前后血糖指標變化,主要分析患者FPG、HbA1c、2 h PG,主要分析治療前和治療后3個月治療變化。②對比患者不良反應率,其中主要分析頭痛、惡心、低血糖和嗜睡。③對比患者臨床觀察指標變化,其中主要分析胰島素用量、血糖達標時間、體質量指數。
1.4統計學方法 采用SPSS23.0統計學軟件處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
2.1兩組患者治療前后血糖指標比較 治療前,兩組患者血糖指標比較差異無統計學意義(P>0.05);治療后,兩組患者FPG、HbA1c、2 h PG水平均低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.05)。表1。
表1 兩組患者治療前后血糖指標比較(±s)
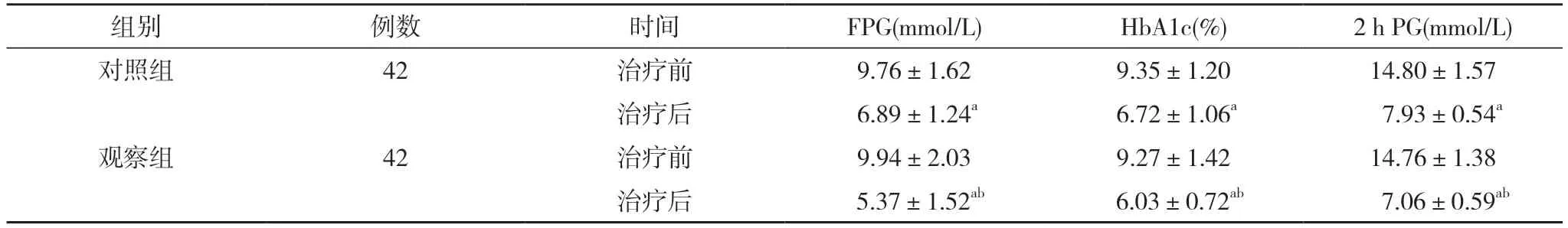
表1 兩組患者治療前后血糖指標比較(±s)
注:與本組治療前比較,aP<0.05;與對照組治療后比較,bP<0.05
2.2兩組不良反應發生情況比較 對照組發生頭痛1例、低血糖1例、不良反應率4.76%(2/42);觀察組惡心1例、低血糖1例、嗜睡1例、不良反應率7.14%(3/42)。兩組不良反應率比較,差異無統計學意義(χ2=0.213,P>0.05)。
2.3兩組臨床觀察指標比較 對照組胰島素用量(32.67±1.65)U、血糖達標時間(7.41±0.47)d、體質量指數(27.60±1.68)kg/m2;觀察組胰島素用量(14.29±1.46)U、血糖達標時間(6.18±0.72)d、體質量指數(21.68±1.37)kg/m2。觀察組胰島素用量、血糖達標時間、體質量指數均優于對照組,差異有統計學意義(t=54.065、9.271、17.698,P<0.05)。
3 討論
隨著人口老齡化發展,人們飲食和生活方式變化,糖尿病發病率逐步提升,近年有研究報道全國發病率達9.7%。2型糖尿病數據慢性進展型疾病,β細胞可隨病情持續惡化而惡化,對高血糖控制難度增加。但有研究發現[3],β細胞功能在患者發病早期為可逆性,因此對早期診斷為2型糖尿病患者可進行外源性胰島素治療,β細胞在休息過程中也可得到改善。也有分析認為,為患者進行短期胰島素強化治療時在一段時間內可不使用任何藥物治療,相比于傳統治療方式多數分析指出早期強化治療效果更為顯著。此種治療方式即為早期生化方式改變以及在胰島素控制基礎上聯合口服藥物治療。通過大劑量口服藥物聯合胰島素干預時也可避免三餐前進行胰島素注射,充分滿足患者治療便捷性需求。
也有分析認為可單純口服瑞格列奈進行治療,但干預效果有限,當患者聯合口服、注射胰島治療時不僅可有效控制患者空腹血糖同時也可改善早晨低血糖問題,患者白天血糖整體控制效果良好[4]。相對單純胰島素治療甘精胰島素聯合口服藥物治療時患者每天僅需注射一支胰島素甘精胰島素,治療過程更為便捷,可有效提升患者治療依從度。同時甘精胰島素自身為可溶性長效胰島素類似物,主要通過去掉胰島素肽鏈B30位蘇氨酸,同時也可通過酰化作用B29位賴氨酸結合14C脂肪酸之后形成雙六聚體,同時也可于胰島素-白蛋白相互結合,使得甘精胰島素可緩慢吸收,進而延長作用時間,也可模擬生理基礎分泌胰島素。主要作用機制為通過促使骨骼肌和脂肪等末梢組織進行葡萄糖攝取,通過此后方式控制患者血糖促進蛋白質合成。有分析提出,甘精胰島素也可有效提升胰島素自身敏感度,降低胰島β細胞負擔,有效促進胰島素細胞修復。瑞格列奈為非磺酰脲促胰島素分泌藥物,相比于傳統藥物,此種藥物主要可通過不同受體相互結合的方式讓β細胞去極化,進而誘導β細胞進行胰島素分泌。同時在本次研究中發現通過聯合治療,兩組患者FPG、HbA1c、2 h PG水平均低于治療前,且觀察組低于對照組,差異有統計學意義(P<0.05)。分析可知傳統治療方式治療時由于治療時間長因此患者會出現依從度低和血糖控制效果一般等問題。觀察組主要采用甘精胰島素聯合口服藥物進行治療,作為人體胰島素類似藥物,主要為皮下注射,長期治療時可形成細微沉淀物,繼而可持續釋放甘精胰島素,因此藥物維持時間可達24 h,長期控制患者血糖變化。瑞格列奈作為促胰島素分泌藥物,患者用藥后可快速關閉鉀離子通道,同時也可促進β細胞分泌,因此可有效控制患者血糖水平。對比兩種不同治療方式下患者各種不良反應率時發現,聯合治療時患者頭痛、惡心等不良反應率低于對照組,差異有統計學意義(P<0.05)。對比可知,患者均無嚴重不良反應兩種治療方式均十分安全,同時聯合治療時并無配伍問題,可長期治療。患者不良反應少也和藥物自身安全性有關,由于兩種治療方式下均為胰島素干預,自身并不會引發強烈不良反應,因此治療過程安全。對比兩種治療方式下患者胰島素用量等指標時發現,觀察組患者胰島素用量更少,因此可知觀察聯合治療時可有效降低胰島素用量。分析兩組患者體質量指數時觀察組顯著低于對照組,差異有統計學意義(P<0.05)。傳統研究認為,采用胰島素進行疾病治療時患者體重即會提升,且難以控制。此種情況也為患者早期采用胰島素進行治療的主要問題,但在本次研究中卻發現甘精胰島素聯合治療時患者體質量指數并未出現嚴重上升,相比于對照組體重控制效果更好。分析患者血糖達標時間時發現,觀察組患者通過治療血糖達標時間更短,因此可知觀聯合治療時起到時間更快,因此患者治療效率更高。分析其他學者研究結果,為患者進行瑞格列奈聯合甘精胰島素治療時可有效控制患者體重和血糖與本次研究結果一致[5]。
綜上所述,為2型糖尿病患者進行瑞格列奈聯合甘精胰島素治療時可有效控制患者血糖,無嚴重不良反應,同時胰島素用量少、體質量控制效果好、血糖達標時間短,有臨床應用價值。

