單導聯長時程心電圖在慢性心力衰竭患者心臟節律特點分析中的應用價值
夏旭輝,尹瓊,劉曼華,唐敏
心肌重構、腎素-血管緊張素-醛固酮系統(RAAS)及交感神經系統過度激活可導致慢性心力衰竭(CHF)患者心臟正常節律發生改變,而CHF患者24 h動態心電圖(ECG)的心臟節律變化是否具有特征性目前仍無明確定論。CHF是多種心臟疾病進展至終末階段的一種臨床綜合征,患者以呼吸困難、水腫及乏力為主要臨床表現;其中CHF癥狀、體征穩定>4周又稱穩定性心力衰竭[1]。流行病學研究顯示,世界范圍內成年CHF發病率可達0.8%~2.0%,其中70歲以上人群發病率接近10.0%[2-3]。已有研究顯示,長時程ECG可連續記錄24 h ECG節律變化的特征,能夠準確反映心臟正常節律、心律失常及外界刺激下心電改變情況[4]。CHF患者因神經內分泌處于失衡狀態,更易出汗,使用常規12導聯長時程心電系統監測患者心律失常特征時,部分患者常因多處皮膚直接接觸電極片出現過敏、瘙癢等不適而難以耐受,導致其依從性明顯降低;而單導聯長時程ECG則可避免以上問題,檢查過程中僅需1對電極貼片,粘貼相對簡單、方便,患者檢查依從性明顯提高。研究發現,心電散點圖大數據分析可整體、動態、快捷地診斷心臟節律異常[5]。本研究采用單導聯長時程ECG分析CHF患者心臟節律特點,旨在為臨床治療提供更多參考,現報道如下。
1 對象與方法
1.1 研究對象 回顧性選取湖北省天門市第一人民醫院2016年1月—2018年10月收治的行單導聯長時程(24 h)ECG檢查的CHF患者82例為研究對象。納入標準:(1)符合慢性收縮性心力衰竭的診斷標準[6],即在慢性心臟疾病基礎上出現呼吸困難、活動受限及下肢水腫等癥狀、體征,左心室射血分數(LVEF)<40%;(2)檢查時急性癥狀已得到控制,可完成長時程(24 h)ECG檢查。排除標準:合并其他影響ECG檢查結果的精神系統疾病者;臨床資料不全者。本研究經湖北省天門市第一人民醫院倫理委員會批準。
1.2 分組 根據心律失常發生頻率將患者分為罕發組(心律失常占心搏總數的比例<0.1%,26例)、偶發組(心律失常占心搏總數的比例為0.1%~1.0%,34例)及頻發組(心律失常占心搏總數的比例>1.0%,22例)。
1.3 單導聯長時程ECG檢查方法 檢查儀器采用康泰TLC5000 4000型單導聯貼片式動態心電記錄儀,規格為80 mm×43 mm×14 mm。檢查時將電極片貼附于患者胸骨柄上端。采樣參數設置為:頻率≤3 200 Hz,輸入阻抗≥10 MΩ,動態輸入范圍為6 mV,耐極化電壓±300 mV。心電信號分析采用自帶V2.0分析軟件,行散點圖動態畫圖和逆向ECG分析,同時結合常規模塊和直方圖逆向技術行波形校正。采用散點圖大數據圖形特征分析、診斷心律失常,其中室性并行心律散點圖特征為直角、鈍角或“Y”形;房性并行心律為銳角或三輪風車;由2名中級及以上職稱ECG醫師共同給出診斷結果。
1.4 觀察指標 (1)比較三組一般資料,包括性別、年齡、心率、合并癥(冠心病、高血壓)、腦鈉肽(BNP)、超聲心動圖指標〔左心室直徑(LVD)、左心房直徑(LAD)、室間隔厚度(IVS)、LVEF〕;(2)觀察三組心律失常發生情況及心臟節律特點。
1.5 統計學方法 采用SPSS 24.0軟件進行數據分析。采用Kolmogorov-Smirnov檢驗進行正態性檢驗,符合正態分布的計量資料以(±s)表示,多組間比較采用單因素方差分析,組間兩兩比較采用SNK-q檢驗;計數資料以相對數表示,組間比較采用χ2檢驗。雙側檢驗水準α=0.05。
2 結果
2.1 三組一般資料比較 三組性別、年齡、心率、冠心病發生率、高血壓發生率、BNP、LVD、LAD、IVS、LVEF比較,差異無統計學意義(P>0.05,見表1)。
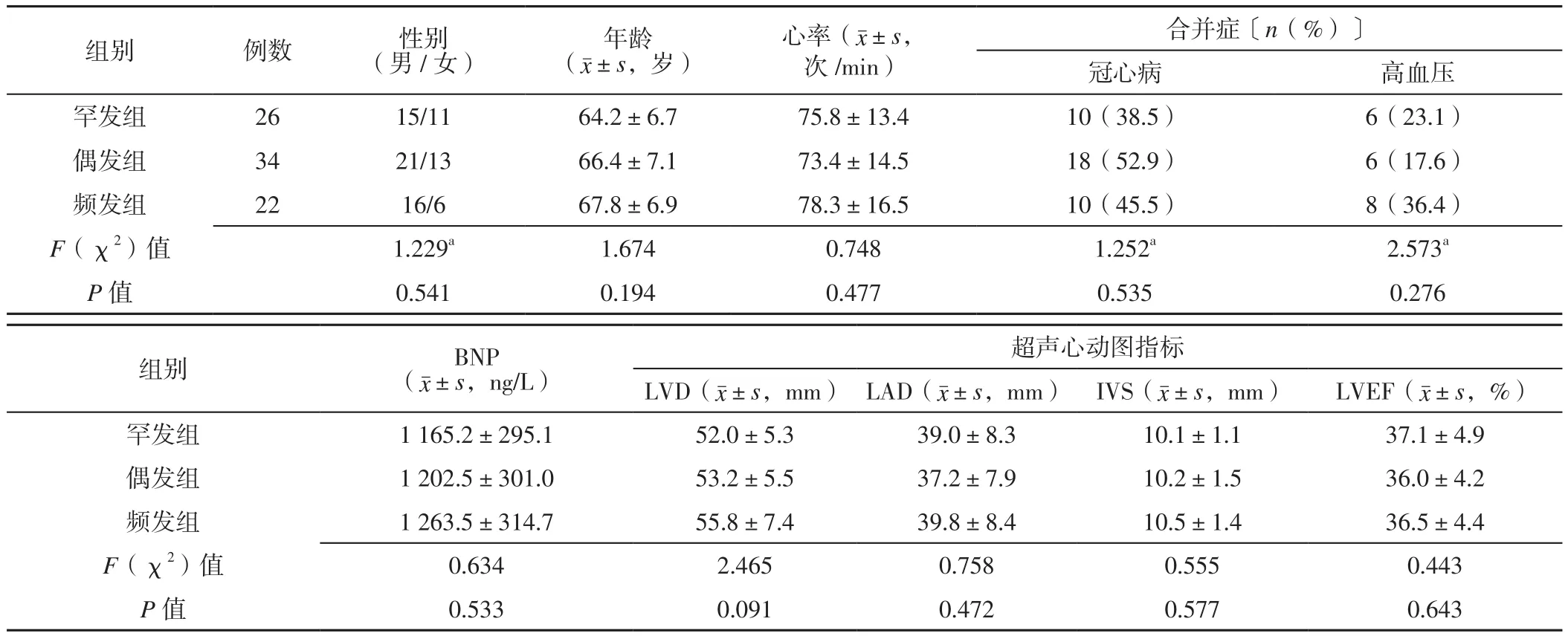
表1 罕發組、偶發組、頻發組一般資料比較Table 1 Comparison of general data of rare group,incidental group and frequent group
2.2 三組心律失常發生情況及心臟節律特點 罕發組均出現房性心律失常(房性期前收縮發生次數為29~80次、中位發生次數為70次),其中成對房性期前收縮18例、短陣房性心動過速10例;出現室性期前收縮22例,其中發生次數≤5次18例、>5次4例;出現二度Ⅱ型竇房傳導阻滯1例。罕發組單導聯長時程心電Lorenz-RR散點圖整體呈主導節律周圍稀疏散點分布;房性期前收縮散點圖主要呈三分布圖形,由于受竇性節律變化的影響,房性期前收縮前點和后點分別位于棒狀圖的四周;室性期前收縮散點圖呈四分布,室性期前收縮聯律間期不受竇律間期變化的影響,室性期前收縮斜率與X線垂直(見圖1)。
偶發組均出現房性心律失常(房性期前收縮發生次數為121~344次,中位發生次數為162次),其中陣發性房性心動過速20例、房性并行心律16例、房性期前收縮未下傳8例;出現室性期前收縮20例,其中多源性室性期前收縮10例、室性并行心律8例、單源性室性期前收縮2例。偶發組單導聯長時程心電Lorenz-RR散點圖整體呈主導節律外有較多散點分布,分布較廣者更稀疏,分布較窄者更密集;房性期前收縮散點圖多數呈四分布,房性期前收縮數量較罕發組增加,在四周散點分布上離散度相應增加;室性期前收縮散點垂直分布區域較罕發組更密集(見圖2)。
頻發組出現房性心律失常18例(房性期前收縮發生次數為317~10 641次,中位發生次數為2 591次),其中陣發性房性心動過速16例、房性并行心律12例、房性期前收縮未下傳10例;出現室性期前收縮10例,其中單源性室性期前收縮4例、多源性室性期前收縮4例、室性并行心律2例。頻發組單導聯長時程心電Lorenz-RR散點圖整體呈多分布或團塊狀分布;房性期前收縮數量大,加速區與減速區在近端形成片狀分布,提示心房存在多個異位起搏點;室性期前收縮各非穩態吸引子之間界限不清,每個吸引子分布面積較大,表明存在多源性室性期前收縮(見圖3)。
3 討論
CHF患者24 h動態ECG的心臟節律變化是否具有特征目前仍無明確定論。使用常規12導聯長時程心電系統監測CHF患者心律失常特征時,部分患者常難以耐受,依從性較差。單導聯長時程心電Lorenz-RR散點圖是以相鄰的RR間期分別作為橫、縱坐標作點形成的散點圖,可反映節律間的聯系或分布規律,且繪制24 h動態ECG的Lorenz-RR散點圖可提高心律的整體觀,直觀性更強[7-8]。本研究采用單導聯長時程ECG探索CHF患者心臟節律特點。
本研究結果顯示,罕發組、偶發組、頻發組LVEF比較無統計學差異,提示心力衰竭程度與心功能并無確切關系。本研究結果亦顯示,罕發組均出現房性心律失常,出現室性期前收縮22例,出現二度Ⅱ型竇房傳導阻滯1例;偶發組均出現房性心律失常,出現室性期前收縮20例;頻發組出現房性心律失常18例,出現室性期前收縮10例;提示所有患者出現不同程度和不同類型的心律失常,且不同心律失常類型患者單導聯長時程心電Lorenz-RR散點圖呈現不同的特征,說明單導聯長時程心電Lorenz-RR散點圖能夠更直觀地顯示心律失常的類型和心率變異程度,以上信息可為臨床醫師治療CHF提供決策[9]。

圖1 罕發組單導聯長時程心電Lorenz-RR散點圖Figure 1 Lorenz RR scatter plot of single lead long-term ECG in rare cases

圖2 偶發組單導聯長時程心電Lorenz-RR散點圖Figure 2 Lorenz RR scatter plot of single lead long-term ECG in incidental group
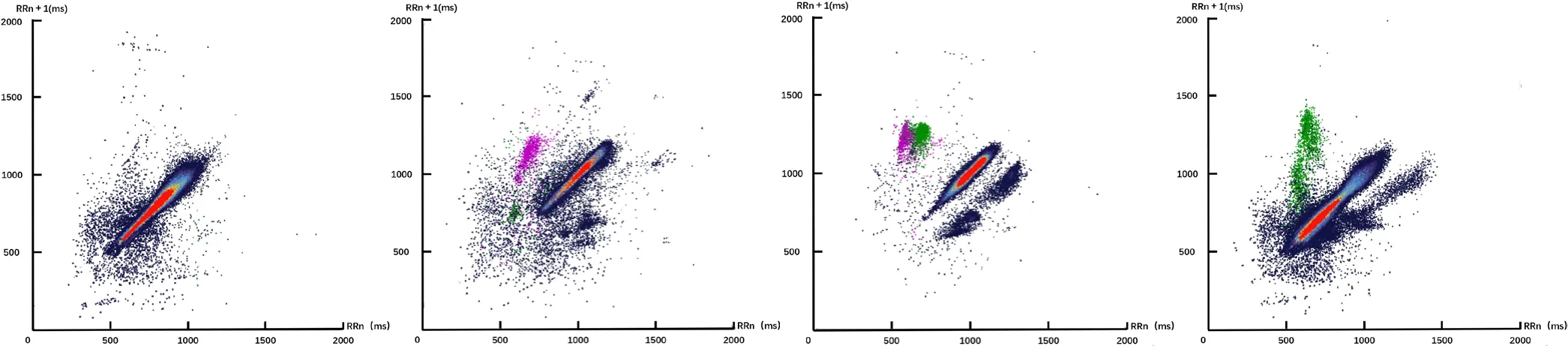
圖3 頻發組單導聯長時程心電Lorenz-RR散點圖Figure 3 Lorenz-RR scatter plot of single lead long-term ECG in frequent group
有研究表明,心率變化和心律失常發生情況是臨床醫師評價CHF患者病情嚴重程度的客觀指標[10]。筆者通過本研究發現單導聯長時程ECG在分析CHF患者心臟節律特點方面較普通24 h動態ECG更具有優勢。普通24 h動態ECG盡管能夠觀察具體心搏數、心律失常發生頻率及時間,但表示方式相對抽象。而本研究所用Lorenz-RR散點圖選擇相鄰RR間期分別作為橫、縱坐標以形成散點集,能夠有效反映心臟節律間相關性或分布規律;同時通過長時程(24 h)觀察、繪制心搏間期圖像有助于查看全部心搏,從而更準確地觀察患者發生心力衰竭時的心臟節律變化,全面了解患者的心臟電節律特征性改變,有效地指導患者的臨床后續治療[11]。
綜上所述,單導聯長時程心電Lorenz-RR散點圖能夠反映CHF患者心臟節律特點,從而指導臨床對CHF患者心臟節律的控制與治療;同時單導聯長時程ECG檢查操作簡便,通過與大數據散點圖分析結合能更直觀地反映CHF患者的心臟節律特點,方便臨床調整后續治療方案。但本研究納入患者年齡偏大(平均年齡>66歲),且為單中心研究,所得結論可能存在偏倚,故仍有待后續研究進一步驗證本研究結論。
作者貢獻:夏旭輝進行文章的構思與設計、數據整理、結果分析與解釋、論文撰寫;尹瓊進行研究的實施與可行性分析,負責文章的質量控制及審校,對文章整體負責、監督管理;劉曼華、唐敏進行病例收集、數據采集、英文修訂。
本文無利益沖突。

