PFNA 固定與動力髖骨釘治療高齡股骨粗隆間骨折的療效
張可方 冉林川 黃瑞超
(鄭州大學附屬鄭州中心醫院骨科 河南鄭州450007)
股骨粗隆間骨折是老年群體高發疾病,約占髖部骨折的65%,隨著人口老齡化加劇,其發病率也逐年上升。由于老年患者骨質疏松嚴重,一旦受到外力撞擊等因素影響,極易發生骨折,若采用保守治療,患者需長時間臥床,將降低其生活質量,且易引發褥瘡、髖內翻、墜積性肺炎等并發癥,危及患者生命安全[1]。股骨近端抗旋髓內釘(Proximal Femoral Nail Antirotation,PFNA)固定及動力髖骨釘固定是治療股骨粗隆間骨折的常用術式,其中PFNA 固定治療具有穩定性強、可抗壓抗旋轉、保護周圍組織結構等優勢[2~3]。動力髖骨釘是在髓外進行固定處理,適用于穩定性骨折群體[4]。本研究選取我院收治的股骨粗隆間骨折患者88例,對比兩種手術在股骨粗隆間骨折中的治療效果,以期為臨床選取恰當的手術方式提供參考。現報道如下:
1 資料與方法
1.1 一般資料 選擇2017年8月~2019年12月于我院接受治療的股骨粗隆間骨折患者88例,按手術方案不同分為A 組和B 組,各44例。A 組女20例,男24例;年齡75~92 歲,平均年齡(83.79±3.83)歲;致傷原因:車禍傷16例,跌傷15例,墜落傷13例;Evans 分型:Ⅰ型12例,Ⅱ型16例,Ⅲ型10例,Ⅳ型6例;合并糖尿病11例,高血壓18例,冠心病15例。B 組女19例,男25例;年齡75~95歲,平均年齡(84.06±3.04)歲;致傷原因:車禍傷15例,跌傷17例,墜落傷12例;Evans 分型:Ⅰ型13例,Ⅱ型18例,Ⅲ型8例,Ⅳ型5例;合并糖尿病10例,高血壓20例,冠心病14例。兩組基線資料比較,差異無統計學意義(P>0.05)。
1.2 入選標準 納入標準:經臨床確診為股骨粗隆間骨折;髖部明顯腫脹;符合手術適應證;自愿參與研究;家屬知曉本研究,簽署知情同意書。排除標準:存在凝血功能異常者;肝、腎功能不全者;伴有其他系統惡性腫瘤者;無法耐受手術者;有手術禁忌證者;精神異常,無法完成本研究者。
1.3 手術方法 A 組行動力髖骨釘治療。給予患者全身麻醉,對骨折端行復位處理,在X 線機輔助下對復位情況進行透視,待復位效果滿意后于大轉子下方外側作長度為15 cm 的手術切口,完全包括股骨外側皮質及大轉子,放置定位器,固定前傾角及頸干角,于股骨頭中心鉆入導針,完成測深步驟后調節組合鉆長度,鉆入至頭頸部,于股骨頭關節軟骨面下10 mm 處擰入拉力螺釘,安裝鋼板,使用3~4 枚螺釘固定,安裝尾帽。B 組行PFNA 內固定治療,保持仰臥位,采用腰硬聯合麻醉。手術切口取股骨粗隆頂點以上3 cm 處,沿股骨縱軸外側向上作3 cm 的手術切口,逐層切開皮膚組織,包括股骨大粗隆頂點,在C 型臂機輔助下牽引患肢外展30°進行復位,明確骨折復位滿意后,于股骨大粗隆頂端內側5 mm 處置入導針,行擴髓操作后置入股骨近端抗旋髓內釘,透視明確內釘位置后調整導針位置至股骨頸中軸偏下,置入螺旋刀片,確保刀片置入位置距離軟骨面下1 cm 處,透視滿意后安裝鎖定螺釘,放置引流管后逐層縫合皮膚,手術結束。
1.4 觀察指標 (1)圍術期指標:手術時間、術中出血量、骨折愈合時間、完全負重時間。(2)髖關節恢復情況:采用髖關節功能評分(Harris Hip Score,HHS)表評估患者術后髖關節功能,滿分100 分,總評分≥90 分為優,80~89 分為良,70~79 分為可,總評分<70 分為差。(3)并發癥:墜積性肺炎、髖內翻、下肢深靜脈血栓等。
1.5 統計學分析 采用SPSS22.0 軟件進行數據處理,計量資料以(±s)表示,采用t檢驗,計數資料用%表示,采用χ2檢驗,P<0.05 為差異具有統計學意義。
2 結果
2.1 兩組圍術期指標比較 A 組手術時間、骨折愈合時間及完全負重時間均長于B 組,術中出血量多于B 組,差異有統計學意義(P<0.05)。見表1。
表1 兩組圍術期指標比較(±s)
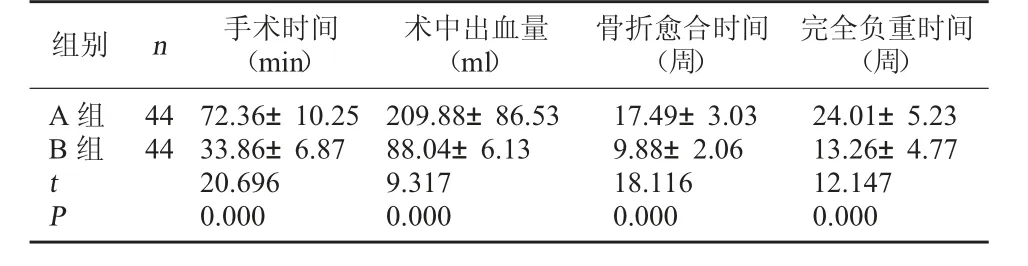
表1 兩組圍術期指標比較(±s)
完全負重時間(周)A 組B 組組別 n 手術時間(min)術中出血量(ml)骨折愈合時間(周)4444 tP 72.36±10.2533.86±6.8720.6960.000209.88±86.5388.04±6.139.3170.00017.49±3.039.88±2.0618.1160.00024.01±5.2313.26±4.7712.1470.000
2.2 兩組髖關節恢復優良率比較 A 組髖關節恢復優良率低于B 組,差異有統計學意義(P<0.05)。見表2。
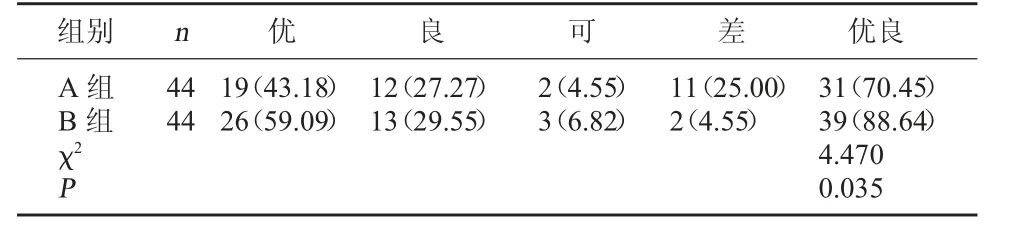
表2 兩組髖關節恢復優良率比較[例(%)]
2.3 兩組并發癥發生情況比較 A 組發生3例墜積性肺炎,3例髖內翻,2例下肢深靜脈血栓,發生率為18.18%(8/44);B 組發生墜積性肺炎及髖內翻各1例,發生率為4.55%(2/44)。A 組并發癥發生率高于B 組,差異有統計學意義(χ2=4.062,P=0.044)。
3 討論
高齡股骨粗隆間骨折在創傷性疾病中發生率越來越高,由于高齡患者骨質較差,多合并骨折疏松等骨質問題。發生于股骨粗隆間的骨折多為不穩定性骨折,粉碎程度越嚴重,骨折復位后穩定性越差,且高齡患者常伴有基礎性疾病,身體機能較差,骨折所導致的功能障礙使患者活動量減少,易加重基礎性疾病病情,增加病死率[5~6]。因此,盡早恢復髖關節功能是股骨粗隆間骨折治療的關鍵所在。
因高齡患者多伴有骨質疏松、股骨距周圍骨質強度下降等骨質問題,動力髖骨釘在治療中使用的釘板骨界面接觸穩定性下降,嚴重時可導致股骨頭切割等并發癥,影響手術效果。本研究結果顯示,A組手術時間、骨折愈合時間及完全負重時間均長于B 組,術中出血量多于B 組,髖關節恢復優良率低于B 組,并發癥發生率高于B 組,表明與動力髖骨釘治療相比,PFNA 固定治療高齡股骨粗隆間骨折效果更好,可有效促進患者術后康復,提高髖關節功能,并發癥少,安全性高[7~8]。而PFNA 適用于各類型股骨粗隆間骨折,具有手術操作簡單、創傷小等優勢,術中采用螺旋刀片替代拉力螺釘,降低骨質流失,增強抗旋轉能力,固定牢靠。當螺旋刀片植入后即被鎖定,可防止股骨頭旋轉及退釘等現象的發生,增強加壓及抗旋的作用,尤其對于高齡患者而言,可促進疏松的骨質密集[9]。此外,在高齡股骨粗隆間骨折手術中需注意實時監測患者生命體征變化,加強術中血容量的補充及術后輸血,以避免貧血現象的產生。動力髖骨釘術后存在相應的并發癥,要求醫生在手術方案選擇時需綜合患者病情及病情需要,嚴格掌握手術適應證,加強圍術期感染的預防,指導患者術后依據自身情況進行適宜的負重活動,以促進髖關功能恢復[10]。
綜上所述,與動力髖骨釘治療相比,PFNA 固定在高齡股骨粗隆間骨折患者治療中效果較好,可促進髖關節功能恢復,并發癥少,安全性高。

