螺旋CT 聯合超聲對結腸癌的診斷價值分析
王亮
在臨床疾病中,結腸癌是較為常見的一種疾病,是由于結腸黏膜上皮受到遺傳或者是環境等致癌因素的作用下所發生的一種惡性病變。據相關治療顯示,每年該疾病新發病人數大約有800 萬人左右,在惡性腫瘤中占比達10%~15%,其中發病率最高的群體是年齡在40~50 歲的中老年人[1]。該疾病發病因素較多,與不良飲食習慣、慢性炎癥性病變、息肉病、結腸腺瘤、遺傳等因素有關[2],在我國惡性腫瘤中的死亡率僅次于肺癌與肝癌,已嚴重威脅人們的身體健康。故而,早期對該疾病進行診斷十分重要。本次研究主要分析在結腸癌診斷中聯合應用超聲與螺旋CT 進行檢查的效果,具體報告如下。
1 資料與方法
1.1 一般資料 選取本院2018 年1 月~2020 年1 月收治的120 例結腸癌患者,按照不同檢查方法分為螺旋CT 檢查組、超聲檢查組及超聲+螺旋CT 組,每組40 例。螺旋CT 檢查組男22 例,女18 例,年齡42~78 歲,平均年齡(56.5±7.2)歲;超聲檢查組男23 例,女17 例,年齡41~80 歲,平均年齡(56.7±7.9)歲;超聲與螺旋CT 組男20 例,女20 例,年齡40~82 歲,平均年齡(56.8±8.5)歲。三組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。納入標準:①經本院醫學倫理委員會批準;②患者及患者家屬均知曉本次研究內容,自愿加入到研究中;③均確診為結腸癌者。排除標準:①臨床資料不完整者;②嚴重精神、意識障礙者。
1.2 方法 螺旋CT 檢查組:采用螺旋CT 進行檢查,為了確保檢查結果具備準確性,患者在檢查前8 h 內應禁食、禁水,在檢查前1 h 應給予患者服用泛影葡胺顯影液400 ml,在開始掃描時再次給予患者服用400 ml的泛影葡胺顯影液。調整掃描頻率為4.5~5.5 MHz,主要掃描區域為患者腹部結腸部位,多頻率對其病灶部位進行掃描,利用局部放大觀測對患腸壁長度與厚度進行測量,最終利用掃描圖譜來確定可疑街場位置與周圍組織間的關系,同時檢查可疑結腸位置周圍臟器與血管有無異常情況。超聲檢查組:采取超聲進行檢查,叮囑患者在檢查前8 h 應禁食、禁水,處于空腹狀態,在檢查過程中調整患者體位處于仰臥位,檢查其腹部結腸部位,設置掃描頻率為3.5 MHU,在確定患者病灶具體位置后及時記錄,對于超聲表現異常者應當出具相應診斷報告,并告知患者及患者家屬。超聲+螺旋CT 組:聯合應用超聲檢查與螺旋CT 進行檢查,具體方法同螺旋CT 檢查組與超聲檢查組。
1.3 觀察指標 比較三組檢查準確率,分析螺旋CT檢查組、超聲檢查組檢查的病例特點。
1.4 統計學方法 采用SPSS19.0 統計學軟件處理數據。計量資料以均數±標準差()表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05 表示差異有統計學意義。
2 結果
2.1 螺旋CT 檢查組與超聲檢查組檢查準確率比較螺旋CT 檢查組檢查準確率70.0%與超聲檢查組的62.5%比較,差異無統計學意義(P>0.05)。見表1。
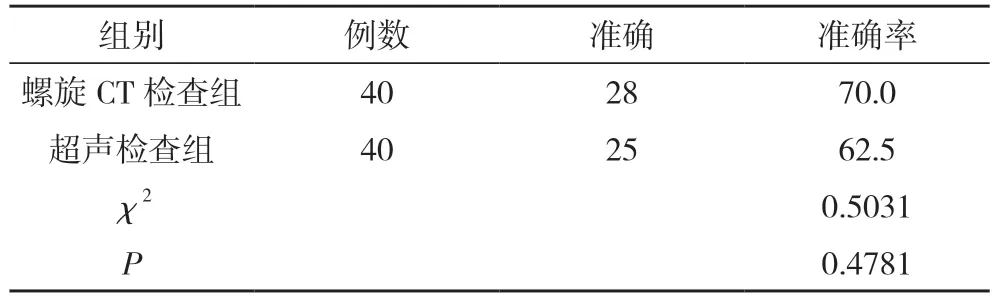
表1 螺旋CT 檢查組與超聲檢查組檢查準確率比較(n,%)
2.2 螺旋CT 檢查組與超聲+螺旋CT 組檢查準確率比較 超聲+螺旋CT 組檢查準確率95.0%高于螺旋CT 檢查組的70.0%,差異具有統計學意義(P<0.05)。見表2。
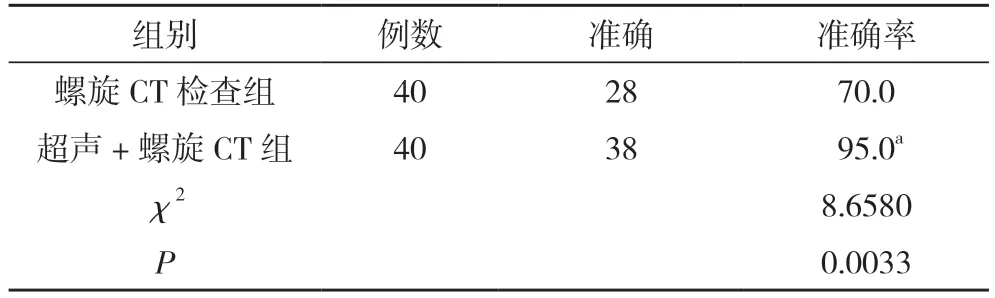
表2 螺旋CT 檢查組與超聲與螺旋CT 組檢查準確率比較 (n,%)
2.3 超聲檢查組與超聲+螺旋CT 組檢查的準確率比較 超聲+螺旋CT 組檢查準確率95.0%高于超聲檢查組的62.5%,差異具有統計學意義(P<0.05)。見表3。
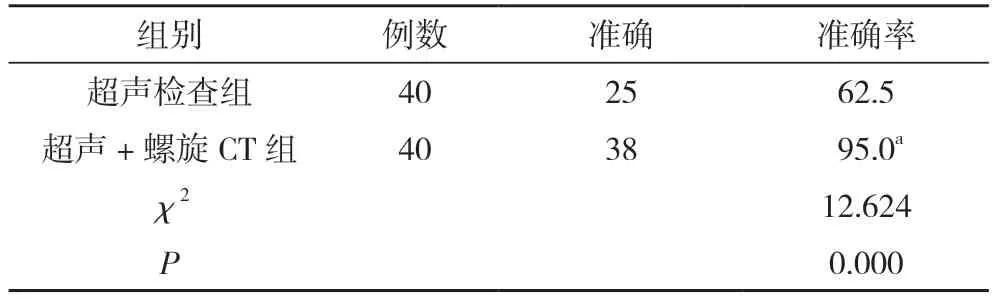
表3 超聲檢查組與超聲+螺旋CT 組檢查的準確率比較(n,%)
2.4 螺旋CT 檢查組、超聲檢查組檢查的病例特點分析 螺旋CT 檢查組在CT 中顯示患者結腸肝區部與橫結腸都出現腫塊,有1 例患者表現為肝部轉移。在12 例未確診患者當中,有5 例腹部包快患者被誤診為闌尾包塊,有7 例患者漏診。超聲檢查組:超聲檢查典型表現為患者結腸出現“假腎癥”,內有血流。在15 例未確診患者當中,有4 例患者被誤診為闌尾炎,有6 例患者被誤診為腸梗阻,有5 例患者由于腸腔準備不充分而漏診。
3 討論
據相關數據顯示,目前我國結腸癌疾病發生率呈增長趨勢,該疾病發病原因與慢性炎性病變、高脂肪飲食等因素有關。故而早期對該疾病患者進行診斷是很重要的。患者在發病早期時,主要癥狀有腹脹、消化不浪等,對于結腸癌早期患者而言,通常會間歇性出現臨床癥狀,之后會發展成持續性,甚至有的患者會有大便習慣發生改變等現象,這屬于早期結腸癌癥狀的一種表現[3-6]。在晚期時,患者會出現肝轉移征象,如浮腫、腹水、黃疸等,以及腫瘤擴散轉移至遠處,如鎖骨上淋巴結腫大等。隨著醫療技術的不斷發展,影像學檢查技術越來越完善,對于結腸癌疾病的確診率也不斷上升,在經過檢查之后,就能夠對結腸癌進行進行定性與分析。在臨床上對結腸癌患者進行診斷時,主要采取螺旋CT 檢查與超聲檢查方式。其中CT 檢查能夠不受患者腹腔中脂肪干擾,對于結腸組織分辨率較高,可清晰顯示出患者病灶部位。在結腸癌患者與癌癥早期患者診斷中,敏感性與精確性較高[7]。但是CT檢查是一種入侵性檢查,一旦在檢查過程中出現差錯,則會導致患者出現嚴重副作用,對其康復造成很大影響。因此需要檢查人員具備充足的臨床經驗,在檢查過程中選擇最佳角度與位置進行掃描,從而確保診斷準確性。另外。患者在檢查前,需要口服泛影葡胺顯影液進行顯像,然而少數患者在服用之后會出現惡心、嘔吐等情況,最終影響到診斷結果[8]。故而,對該類患者進行診斷時,應全面了解其是否會出現不良反應,在掃描之前實施相應處理。而超聲檢查不屬于侵入性檢查,該檢查方式具有無創、移動方便、操作較為簡單等優點,可有效補充CT 檢查時對于患者體位及掃描角度的要求,該診斷方式適用于老年人、嬰幼兒及抵抗力較差等群體,具有較高應用價值[9,10]。本次研究結果顯示,螺旋CT 檢查組檢查準確率70.0%與超聲檢查組的62.5%比較,差異無統計學意義(P>0.05)。超聲+螺旋CT 組檢查準確率95.0%高于螺旋CT 檢查組的70.0%和超聲檢查組的62.5%,差異均具有統計學意義(P<0.05)。由此可知,超聲聯合螺旋CT 進行檢查所得診斷率更高,相較于單一應用超聲檢查與螺旋CT 檢查方式不容易出現漏診、誤診等現象,可有效提高結腸癌患者的確診率。
綜上所述,在臨床診斷工作中,超聲與螺旋CT 檢查各有一定優勢與劣勢,為了有效提高結腸癌患者的確診率,應聯合應用超聲與螺旋CT 對患者進行檢查,通過二者之間優劣互補,能夠得到更高的準確率,可在臨床上推廣應用。

