腫瘤患者化療后粒細胞集落刺激因子的應用情況
李滿,馮瑞紅,邢通,李洪盟,張小軻,郭峰
(1.鄭州大學第一附屬醫院 藥學部,河南 鄭州 450000;2.中國人民解放軍聯勤保障部隊第九八八醫院 外科,河南 鄭州 450000;3.中國人民解放軍63650部隊醫院洛陽門診部,河南 洛陽 471000)
近年來,惡性腫瘤的發病率逐年上升,對人類健康構成嚴重威脅。目前治療惡性腫瘤的方法主要有手術、放射治療、化學治療、生物靶向治療及免疫治療等。化療是治療惡性腫瘤最基礎的方法。在化療過程中,細胞毒類藥物會引起不同程度的骨髓抑制,導致患者的白細胞計數(white blood cell,WBC)、中性粒細胞絕對計數(absolute neutrophil count,ANC)及血小板計數(platelets,PLT)等降低,以中性粒細胞減少最為常見[1-2]。ANC降低的程度和持續時間與患者發生感染甚至死亡的風險直接相關,嚴重限制化療相對劑量強度(relative dose intensity,RDI)和既定周期的順利推進[3],進而影響腫瘤的治療效果。因此,預防和治療中性粒細胞減少癥是保障化療順利進行的關鍵。粒細胞集落刺激因子(granulocyte colony-stimulating factor,G-CSF)具有促進中性粒細胞增殖、分化、成熟的作用。目前,臨床上主要使用人工合成的重組人粒細胞集落刺激因子(recombinant human granulocyte colony-stimulating factor,rhG-CSF)和聚乙二醇化重組人粒細胞集落刺激因子(pegylated recombinant human granulocyte colony-stimulating factor,PEG-rhG-CSF)防治腫瘤化療引起的中性粒細胞減少癥。為了規范G-CSF的臨床應用,本研究對其使用情況進行統計分析,以期為臨床合理用藥提供參考。
1 資料與方法
1.1 一般資料通過鄭州大學第一附屬醫院HIS系統抽取2020年3—5月接受化療并使用rhG-CSF或PEG-rhG-CSF的759例腫瘤患者的病歷。參照rhG-CSF/PEG-rhG-CSF說明書、《中國重組人粒細胞集落刺激因子在腫瘤化療中的臨床應用專家共識》(2015年版)、《腫瘤化療導致的中性粒細胞減少診治專家共識》(2019年版)、《腫瘤放化療相關中性粒細胞減少癥規范化管理指南》等資料,根據《醫院處方點評管理規范》要求對抽取病歷G-CSF的用藥合理性進行分析,主要包括G-CSF的適用指征、用法用量、禁忌證、其他用藥不適宜情況。G-CSF的適用指征:即腫瘤化療相關中性粒細胞減少癥的預防和治療。G-CSF的用法用量:(1)化療結束后24~48 h開始使用rhG-CSF,2~5 μg·kg-1皮下或靜脈注射,每日1次,持續用藥至ANC從最低點回升至2.0×109L-1以上;(2)化療結束后48 h使用PEG-rhG-CSF,推薦固定劑量6 mg或100 μg·kg-1單次皮下注射。在使用G-CSF的過程中,每周至少監測2次血常規,特別關注ANC的變化情況。G-CSF使用禁忌證:對G-CSF過敏者以及對大腸埃希菌表達的其他制劑過敏者,嚴重肝、腎、心、肺功能障礙者,骨髓中幼稚粒細胞未顯著減少的骨髓性白血病患者或外周血中檢出幼稚粒細胞的骨髓性白血病患者。

2 結果
2.1 基本情況759例腫瘤患者包括男341例,女418例,年齡7~83歲,平均(53.51±12.98)歲,原患腫瘤涉及婦科腫瘤、肝膽胰系統腫瘤、胃腸系統腫瘤、肺部腫瘤、頭頸部腫瘤、腦瘤、淋巴瘤、泌尿系統腫瘤、乳腺腫瘤等。接受中性粒細胞減少伴發熱(febrile neutropenia,FN)高發生風險(>20%)化療方案治療的患者72例(9.52%),接受FN中發生風險(10%~20%)化療方案治療的患者205例(26.98%)。
2.2 G-CSF的用藥情況住院期間單用rhG-CSF、單用PEG-rhG-CSF、rhG-CSF與PEG-rhG-CSF聯合使用的患者分別占71.81%、24.64%、3.56%。rhG-CSF的單日劑量為150~600 μg,用藥時間1~12 d;PEG-rhG-CSF的單日劑量為3~6 mg。均為單次皮下注射。見表1。

表1 腫瘤患者化療后G-CSF的使用情況
2.3 G-CSF的不合理使用情況基于G-CSF的適用指征、用法用量、用藥后ANC的監測情況、是否存在用藥禁忌證以及病程記錄等內容對抽查的759例患者的用藥合理性進行分析顯示,合理病歷512份(67.46%),不合理病歷247份(32.54%)。抽查病歷中G-CSF的給藥途徑均符合說明書規定。不合理情況主要為用藥后未按照要求監測ANC水平(34.41%)、用藥指征不適宜(29.96%)、給藥療程不適宜(18.62%)、給藥時機不適宜(14.98%)等。見表2。
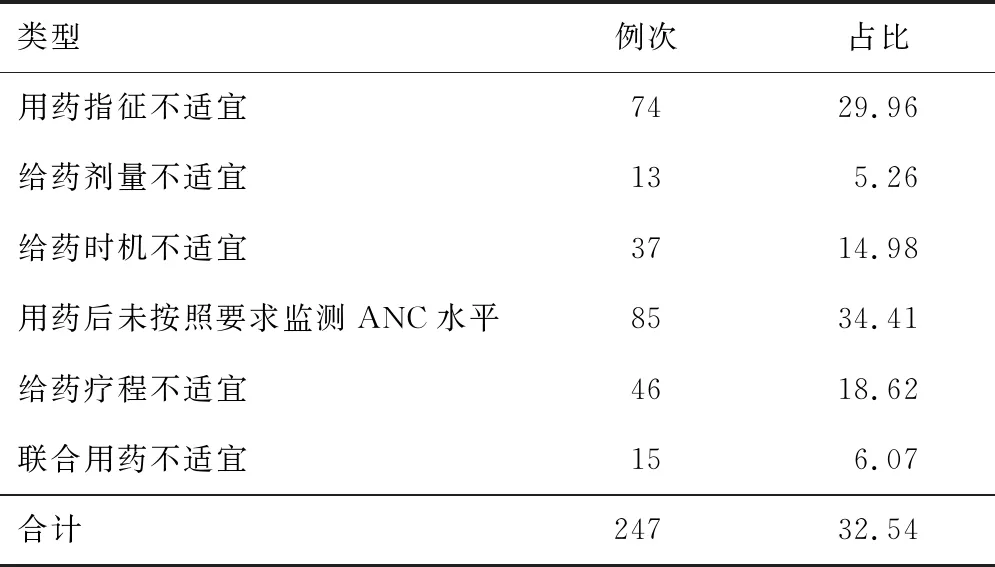
表2 G-CSF的不合理使用情況(n,%)
3 討論
中性粒細胞減少癥是化療藥物常見的血液毒性反應,大多數標準劑量的化療藥物可引起中性粒細胞持續減少6~8 d[4],其減少的程度和持續時間與藥物種類、化療劑量、化療的密集程度以及腫瘤患者本身密切相關[5]。FN是指患者ANC<0.5×109L-1或預計48 h內ANC將下降至<0.5×109L-1,單次口腔溫度≥38.3 ℃或≥38.0 ℃持續超過1 h,此類患者對病原體侵襲的抵抗能力下降,容易引發嚴重感染甚至死亡[6]。
G-CSF可選擇性作用于粒系造血祖細胞,增強粒系終末分化細胞的功能,使中性粒細胞數量增加,同時刺激骨髓已成熟的粒細胞向外周血釋放,可以明顯降低應用細胞毒類藥物后中性粒細胞減少的程度,縮短持續時間[7]。因此,及早識別FN的發生風險,使用G-CSF對化療所致的中性粒細胞減少進行預防和治療,對于降低腫瘤患者的感染和死亡風險以及提升化療效果具有重要意義。
G-CSF的預防性使用不推薦常規用于所有接受化療的腫瘤患者,主要用于接受高FN發生風險化療方案治療的患者,以及接受中等FN發生風險化療方案治療及合并不良因素的患者,主要包括年齡>65歲、肝腎功能不全、腫瘤侵襲累及骨髓、開放性創傷、既往發生FN等[8]。對于接受低FN發生風險化療方案治療的患者,無需常規預防性使用G-CSF,但是若治療的目的是治愈或術后輔助性化療,FN的發生可導致死亡等嚴重不良事件時,可考慮使用G-CSF[5]。
抽查病歷中有74例(29.96%)患者存在用藥指征不適宜的情況,主要為對接受中、低FN發生風險化療方案治療的患者常規使用G-CSF,未結合患者的基礎情況進行評估。當腫瘤細胞增殖較快,對化療藥物非常敏感,如小細胞肺癌、婦科腫瘤、睪丸精原細胞瘤等,增強化療的強度可以改善臨床療效,減量、推遲化療可致預后不良時,建議給予G-CSF,確保化療方案的順利進行;當腫瘤細胞增殖慢,對化療藥物不敏感,如肝癌、胃腸道腫瘤等,尤其是化療的目的是姑息治療,當患者發生FN時,則以推遲下一周期的化療或減少化療藥物的劑量為主要措施[6]。
當患者化療后出現重度粒細胞減少癥(ANC<0.5×109L-1),應持續給予rhG-CSF進行治療至ANC從最低點恢復正常水平;對于曾預防性使用PEG-rhG-CSF的患者,使用rhG-CSF進行補救治療的證據尚不充分,不建議額外給予rhG-CSF,且PEG-rhG-CSF不適用于治療性使用[9]。由表2可知,部分醫生未能按照說明書規定使用G-CSF,表現為給藥劑量不適宜、給藥時機不適宜、用藥后未按照要求監測ANC水平以及給藥療程不適宜。若在化療結束后24 h內或化療前使用G-CSF,易導致被G-CSF激發的骨髓造血功能受到化療藥物的抑制,進一步損傷造血功能[6]。應用G-CSF期間,每周應至少進行2次血常規檢測,有效掌握ANC的變化趨勢,使G-CSF的使用和停藥時機更加科學、嚴謹。部分患者rhG-CSF的單次給藥劑量達600 μg,遠超說明書推薦的2~5 μg·kg-1。給藥劑量超量、給藥時間過長可使患者出現食欲減退、活動減弱、尿隱血、尿蛋白陽性及肝臟病變等不良現象[10]。應持續使用rhG-CSF直到ANC回升至正常水平,間歇給藥的方式會影響rhG-CSF的效果[11]。
研究顯示,PEG-rhG-CSF對化療相關的粒細胞減少癥的預防效果與rhG-CSF相似[12]。相比rhG-CSF,PEG-rhG-CSF每個化療周期僅需使用1次,患者的依從性更好,可用于不能耐受rhG-CSF患者的替代治療[13]。對于曾預防性使用PEG-rhG-CSF的患者發生中性粒細胞減少癥時,不建議額外給予rhG-CSF,應積極預防感染。
隨著G-CSF在腫瘤患者化療后的廣泛應用,其不合理使用現象日益突出。需要優化G-CSF的臨床應用,以降低腫瘤患者化療后因ANC降低導致的嚴重感染和死亡風險,確保化療的順利推進,提升腫瘤的治療效果。優化G-CSF臨床應用的方法如下:(1)基于循證醫學建立G-CSF應用評價標準和粒細胞減少癥的規范化診療路徑,加強對醫生的培訓和考核,使其掌握G-CSF的適用指征、用法用量、禁忌證等內容[14];(2)加強對G-CSF的用藥監測,完善處方點評制度,發現不合理用藥情況及時向臨床醫生反饋[15];(3)將G-CSF的點評結果納入績效考核系統,對多次出現G-CSF不合理使用情況的醫生進行處罰。希望能夠通過以上舉措促進G-CSF的合理使用,為患者營造一個安全、有效、經濟的用藥環境。

