低分子肝素聯合阿司匹林治療復發性流產的臨床效果分析
王秀秀,孫 玲
(浙江省臺州醫院婦科,浙江 臨海 317000)
復發性流產是指女性在懷孕后連續出現2次及以上自然流產的現象,發病原因較為復雜,研究表明其可能與患者自身的遺傳、血栓前狀態、免疫功能以及內分泌等因素有關[1]。臨床上常用的治療方式是藥物治療,但單用阿司匹林的妊娠結局并不是很理想,有文獻指出,復發性流產應用低分子肝素抗凝治療效果十分顯著,而低分子肝素與阿司匹林聯合治療能夠改善患者的妊娠結局[2]。因此,本文在此基礎上,進一步探討復發性流產患者低分子肝素聯合阿司匹林治療對保胎成功率及不良反應發生的影響,現報道如下。
1 資料與方法
1.1 一般資料
選取2018年1月至2020年1月浙江省臺州醫院收治的復發性流產患者88例為研究對象,按照隨機數字表分為兩組,對照組和研究組各44例。納入標準:①所有患者符合《婦產科學》(第7版)中對于復發性流產的診斷標準;②患者知情并簽署研究同意書;③患者及其丈夫染色體核型正常。排除標準:①合并患有嚴重的心、肺、腎功能障礙;②凝血功能障礙或子宮發生病變;③合并患有惡性腫瘤;④精神、意識障礙無法配合研究;⑤對實驗藥物過敏或不耐受。
對照組年齡23~46歲,平均年齡(36.5±4.5)歲,孕周7.5~15.0周,平均孕周(11.5±2.6)周,流產次數2~6次,平均次數(4.2±0.5)次。研究組年齡24~46歲,平均年齡(36.2±5.0)歲,孕周7.7~15.6周,平均孕周(11.8±2.5)周,流產次數2~7次,平均次數(4.5±0.6)次。兩組產婦的一般資料具有可比性(均P>0.05)。
1.2 研究方法
所有患者在入院后均給予常規的妊娠檢測,確定為宮內妊娠后給予葉酸片(國藥準字H20123159)治療,口服400ug/次,1次/d,治療持續到產婦臨產、早產或流產時。同時對照組應用阿司匹林治療(國藥準字H51021475),口服75mg/次,1次/d。研究組應用低分子肝素聯合阿司匹林治療,葉酸、阿司匹林使用方法與對照組相同,在此基礎上給予低分子肝素(國藥準字H20060190)治療,皮下注射方式給藥,5 000IU/次,1次/d。兩組患者均持續用藥兩個月。
1.3 觀察指標
需觀察的指標包括:①對比兩組患者的妊娠結局,記錄不良妊娠結局(流產、死胎等)及保胎成功的例數;②對比兩組患者在治療期間出現的不良反應,包括胃腸不適、皮疹、瘀斑,不良反應發生率=出現不良反應的例數/總例數×100%;③對比兩組患者治療后的激素水平,分別在治療前、治療兩個月后應用生化分析儀(山東博科科學儀器有限公司)檢測患者血清中的人絨毛膜促性腺激素(human chorionic gonadotropin,HCG)、孕酮(progesterone,P)以及雌二醇(estradiol,E2)的含量,記錄相關數據;④在治療前、治療兩個月后應用酶聯免疫吸附試驗檢測患者血清中白細胞介素-4(interleukin-4,IL-4)、γ-干擾素(interferon-,IFN-)的水平,試劑盒購于上海撫生實業有限公司。
1.4 統計學方法
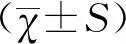
2 結果
2.1 兩組患者妊娠結局對比
研究組保胎成功率高于對照組(χ2=6.132,P<0.05),不良妊娠結局發生率低于對照組(χ2=5.834,P<0.05),見表1。
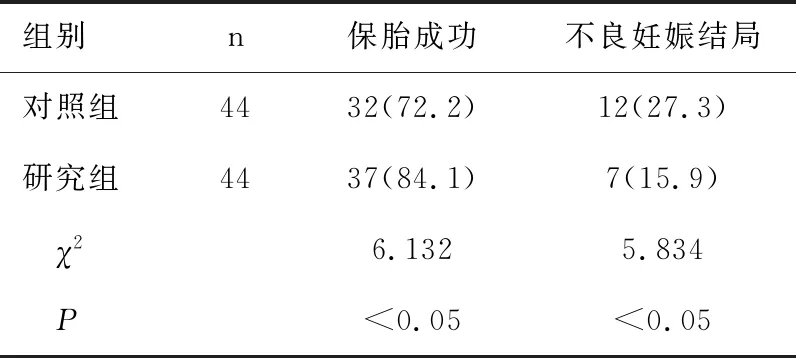
表1 兩組妊娠結局對比[n(%)]Table 1 Comparison of pregnancy outcomes between the two groups[n(%)]
2.2 兩組患者不良反應對比
研究組不良反應的發生率低于對照組,但兩者差異不顯著,無統計學意義(P>0.05),見表2。
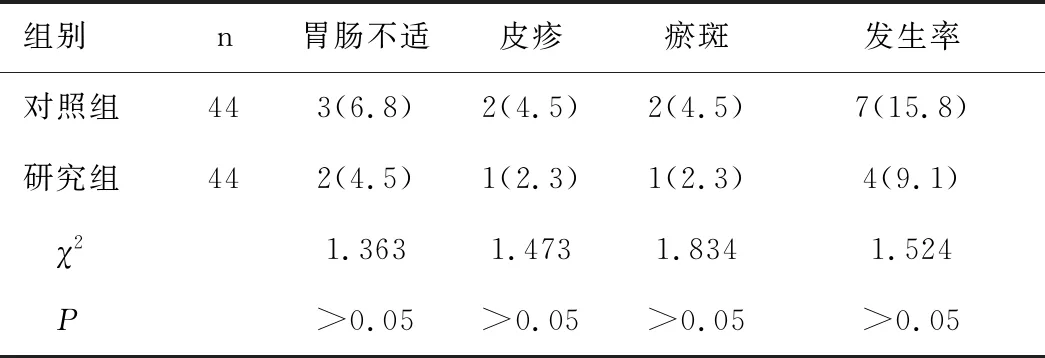
表2 兩組不良反應對比[n(%)]Table 2 Comparison of adverse reactions between the two groups[n(%)]
2.3 兩組患者激素水平對比
研究組孕酮、HCG、E2指標改善均優于對照組(t值分別為20.357、21.477、12.365,均P<0.05),見表3。

表3 兩組治療前后孕酮、HCG及E2對比Table 3 Comparison of progesterone,HCG and E2 before and after treatment between the two
2.4 兩組患者細胞因子水平對比
研究組IFN-γ、IL-4、IFN-γ/IL-4指標改善均優于對照組(t值分別為10.657、22.335、31.158,均P<0.05),見表4。

表4 兩組治療前后IFN-γ、IL-4水平對比Table 4 Comparison of hormone levels before and after treatment between the two
3 討論
3.1 復發性流產的治療方法受到社會群體的高度重視
復發性流產是不孕癥的范疇,在孕齡期女性有著較高的發病率,患者在經歷多次流產或者妊娠不良結局后,不僅會對身體造成極大的傷害,而且會在患者的心理留下較大的創傷[3]。就目前階段來說,臨床中對于復發性流產的發生機制、原因沒有明確的定義,但是有大量相關的研究證明,患者自身的遺傳、感染、免疫等因素都會影響復發性流產的發生[4]。由于復發性流產的致病因素比較復雜,在臨床治療中有著較高的難度,目前復發性流產的治療方法已經受到社會群體的高度重視。
3.2 低分子肝素聯合阿司匹林治療復發性流產效果顯著
阿司匹林是環氧酶抑制劑的一種,研究發現,阿司匹林對抗心磷脂抗體陽性患者具有較高的應用價值,因此被廣泛地應用于復發性流產的治療中。阿司匹林通過抑制血栓的形成,在最大程度上降低機體發生微血管阻塞的幾率,提高了胎盤的血流量,為胎兒的正常發育提供了前提保障[5]。然而有研究證實,連續性對患者應用常規劑量的阿司匹林會影響前列素的合成,引發產程增加等不良反應。同時在動物試驗中發現,阿司匹林對小鼠可以產生致畸作用,會在一定程度上增加產婦產后出血、胎兒動脈狹窄的發生,嚴重影響著母嬰的預后,因此逐漸不被臨床患者所接受[6]。
隨著研究的不斷深入,學者們發現低分子肝素在復發性流產的治療中有著較高的應用價值。低分子肝素是普通肝素降解生成的肝素片段,能夠降低凝血酶Xa、凝血因子Ⅱa的活性,發揮其抗凝作用,從而起到消炎、抑制血栓的功效。低分子肝素可以對患者的血管內皮細胞起到一定的保護作用,促進細胞的增殖功能,降低患者血液的粘稠度,從而能夠促進患者子宮胎盤的血液微循環,提高其血液的灌注量,有效改善產婦的妊娠功能[2]。同時研究發現,低分子肝素可以降低患者粒細胞的運動活性,對機體免疫功能起到一定的調控作用。本次結果顯示研究組保胎成功率高于對照組,不良妊娠結局發生率低于對照組,表示患者在復發性流產的治療中,應用低分子肝素皮下注射治療能夠極大地改善妊娠結局,提高保胎成功的幾率,在復發性流產的治療中作用較為理想。
3.3 低分子肝素聯合阿司匹林治療復發性流產安全性較高
低分子肝素是大分子抗凝血劑,給予患者注射治療后不會通過胎盤屏障進入胎盤,因此藥物的安全性比較高[7]。同時有研究證實,低分子肝素不會出現在產婦的母乳中,在進行母乳喂養的時候不會對胎兒正常的生長發育產生影響,能夠有效的降低胎兒畸形的發生[8]。在本研究中,同樣也沒有出現低分子肝素引起胎兒畸形情況的發生。另外,通過本次研究我們可以發現,研究組不良反應的發生率低于對照組,但兩者差異不明顯,無統計學意義,提示患者在復發性流產的治療中,應用低分子肝素皮下注射治療不會增加治療中出現的不良反應,胃腸不適、皮疹、瘀斑是阿司匹林治療出現的正常不良反應,低分子肝素的加入并沒有進一步增加該不良反應的發生。
3.4 低分子肝素聯合阿司匹林能有效調節患者的激素水平
產婦的激素水平會對妊娠結局產生重要的影響,孕酮在女性排卵、受精以及著床的過程中都起到重要的調節作用[9]。受精卵著床后,刺激滋養層細胞分泌HCG,該激素會刺激黃體發育成妊娠黃體,并將血液中的孕烯醇酮、膽固醇轉化為孕酮,隨著孕酮濃度的上升,子宮肌蛋白合成作用也在增強。孕酮能夠對患者子宮平滑肌的通透性產生一定的影響,可極大地降低細胞內鉀離子的濃度,增加鈉離子的水平,降低患者子宮對宮縮素的敏感性,從而可以有效的抑制子宮收縮,保證受精卵在宮腔內正常的發育[10]。除孕酮、HCG以外,臨床指出E2也影響著產婦的妊娠結局。E2主要來源于卵巢的卵泡、黃體和胎盤,而復發性流產患者的滋養層會萎縮退化,降低E2的表達水平[11]。低分子肝素可以提高滋養細胞的分化、入侵作用,與患者子宮內膜上皮細胞和孕囊植入、黏附過程有著較大關聯[12]。通過本次研究我們可以發現,研究組孕酮、HCG、E2指標改善均優于對照組,患者應用低分子肝素聯合阿司匹林治療后,其水平也明顯提高,提示患者在復發性流產的治療中,應用低分子肝素皮下注射治療能夠有效調節患者的激素水平,改善患者的妊娠環境。
3.5 低分子肝素聯合阿司匹林能有效提高患者的免疫功能
IL-4、IFN-γ、IFN-γ/IL-4水平能夠部分提示機體的細胞免疫功能[13]。本研究發現,研究組IFN-γ、IL-4、IFN-γ/IL-4指標改善均優于對照組,表明患者在復發性流產的治療中,應用低分子肝素聯合阿司匹林能夠有效提高患者的免疫功能。分析原因可能是因為低分子肝素會增加母體滋養細胞的作用,降低對組織造成的損傷,同時抑制腫瘤細胞因子、蛋白質的酶活性,發揮有效的免疫調節功能,改善患者的預后。
綜上所述,低分子肝素聯合阿司匹林治療復發性流產效果理想,能夠改善產婦的妊娠結局,而且不會增加治療期間出現的不良反應,具有較高的安全性,建議臨床上進一步推廣應用。本次研究中也存在一定的不足,如所選的樣本數、觀察指標較少,研究結果的準確性可能會存在一定的偏差,因此在后期的研究中,應當加大樣本數及觀察指標,為臨床治療提供更準確的依據。

