頸前路ACDF聯合ACCF與頸后路椎管成形治療脊髓型頸椎病的臨床對比研究
黃曉魏 顏志堅 方文煥 曹智全
(湛江中心人民醫院骨外一科,廣東 湛江 524045)
脊髓型頸椎病(cervical spondylotic myelopathy,CSM)指頸椎椎骨間連接退變,造成脊髓缺血或受壓而出現的脊髓功能障礙,臨床特點表現為發病隱匿性、進行性發展,臨床常見癥狀包括下肢麻木、僵硬、疼痛等,可嚴重影響運動功能及生活質量[1]。目前臨床治療本病的手段包括非手術及手術治療,非手術治療難以獲得滿意療效,為有效改善神經功能,減少脊髓不可逆損傷,臨床多主張早期進行手術治療[2]。目前臨床對CSM手術方式的選擇仍存在一定爭議,本研究將頸前路ACDF聯合ACCF與頸后路椎管成形術用于CSM治療中,旨在對比2種術式效果差異。報告如下。
臨床資料
1 一般資料:選擇2017年5月-2019年1月收治40例CSM患者,隨機分為對照組與觀察組,各20例。對照組男性11例,女性9例,年齡40-72歲,平均(55.36±1.84)歲,病變節段:C2-53例,C3-612例,C4-75例。觀察組男性12例,女性8例,年齡42-73歲,平均(55.39±1.81)歲,病變節段:C2-52例,C3-611例,C4-77例。2組資料差異不明顯(P>0.05)。納入標準:存在典型脊髓受壓癥狀及體征,影像學檢查與癥狀相符;既往無頸椎手術史;患者均知情,且簽訂同意書。排除標準:外傷所致的頸椎骨折脫位;合并代謝性骨疾病者;合并頸椎腫瘤者;有手術或麻醉禁忌證者。
2 方法:對照組行后路椎管成形術治療,全麻后俯臥,于頸后正中行手術切口,依次切開皮膚及皮下組織,將兩側椎旁肌進行分離充分顯露椎板,將癥狀較重的一側作為開門側,于門軸側椎板和側塊交界處磨一條溝槽,開門間隙約0.8-1.0cm,隨后以支撐鈦板將錐板固定。觀察組行ACDF聯合ACCF治療,麻醉與體位與對照組一致,于雙肩放置軟枕使其頸部稍后伸。手術切口于頸前路右側進行,做橫向切口,之后鈍性分離頸動脈鞘、頸內臟鞘,并將椎體、椎間盤顯露于視野中,于X線機透視下精準定位對手術節段,找到椎體后緣嚴重增生及狹窄節段,對其行單椎體次全切除,隨后將椎間隙撐開,徹底清除軟骨及椎間盤,對單純椎間盤突出行椎間隙減壓,并做ACDF。X線機透視下觀察融合器與內固定部位,效果滿意后徹底沖洗術野,留置負壓引流管,將切口縫合處理。見圖1、圖2。

1A

2A

2B
3 觀察指標:記錄2組手術時間、術中出血量、住院時間各項指標,記錄2組術前、術后6個月JOA評分及頸椎曲度變化,JOA評分包括主觀癥狀9分、臨床體征6分、日常活動受限度14分,總分29分,分值越高,提示功能障礙越輕。記錄2組術后并發癥情況。
5 結果
5.1 2組手術情況對比:2組術中出血量、術后住院時間對比,無顯著差異(P>0.05),觀察組手術時間與對照組對比,明顯較長(P<0.05),詳見表1。
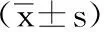
表1 2組手術情況對比
5.2 2組JOA評分、頸椎曲度對比:術前,2組JOA評分、頸椎曲度對比,無顯著差異(P>0.05),術后6個月,2組JOA評分對比,無顯著差異(P>0.05),觀察組頸椎曲度與同期對照組對比,明顯較大(P<0.05),詳見表2。

表2 2組JOA評分、頸椎曲度差異對比
5.3 2組術后并發癥對比:對照組并發癥率為20.00%,觀察組并發癥率為15.00%,2組術后并發癥發生率對比,無顯著差異(P>0.05),詳見表3。

表3 2組術后并發癥差異對比(n,%)
討 論
CSM在臨床較為常見,是由頸椎退變導致椎間盤突出、后縱韌帶肥厚、骨贅增生等,對脊髓或供應脊髓的血管造成壓迫,進而引發脊髓損害的頸椎病,患者臨床癥狀主要表現為運動、四肢感覺功能障礙等[3]。患者脊髓長時間受到壓迫或缺血,可引發脊髓不同程度功能障礙,若頸椎遭受外力作用,可導致脊髓功能嚴重損傷,甚至高位截癱,嚴重影響患者生活質量,采取有效的治療方法對解除脊髓壓迫、緩解癥狀、改善生活質量十分重要[4]。
非手術治療CSM效果不佳,難以改善脊髓功能,大部分學者主張早期進行手術達到脊髓減壓、恢復頸椎穩定性及功能的目的。手術干預CMS的目的主要為有效減壓、維持頸椎穩定性,盡可能減少長期疼痛、頸椎活動度喪失等并發癥,積極改善預后[5]。手術治療CSM分為前路、后路2種術式,后路椎管成形術通過擴大椎管的有效容積、促使脊髓后移,達到解除脊髓受壓迫的目的,此術式操作簡便,手術時間相對較短,在CSM治療中應用較為廣泛[6]。但后路手術為間接減壓,難以有效解除頸椎腹側壓迫,不能防止術后神經根麻痹、頸椎僵硬等并發癥,且難以恢復患者頸椎曲度,存在一定局限性[7]。
ACDF、ACCF為治療CSM常見的前路手術,術中可對突出椎間盤、骨贅增生等直接切除,可發揮減壓脊髓的作用,通過撐開減壓節段可使椎間隙高度得以恢復,通過肽網植骨+鈦板固定可有效支撐融合節段,利于恢復頸椎生理曲度,進而終止病程進一步進展[8]。ACDF對單節段CSM療效確切,但在多節段CSM治療中,受骨贅增生、后縱韌帶骨化等病理改變影響,進行多椎間隙減壓時視野較小,難以徹底解除椎體后緣壓迫,特別伴單個椎體后椎管狹窄時難以充分減壓[9]。ACCF脊髓減壓操作空間較大,視野較清晰,對脊髓刺激小,可有效降低手術風險及難度[10]。但ACCF機械穩定性較差,可引發肽網移位、下沉等并發癥,且隨固定節段增多其植骨融合率可明顯下降。本研究結合2種手術優勢將其聯合用于CMS治療中,將優點互相結合,2種手術在伸展、屈曲、側彎方面生物力學穩定性較好,可保證減壓徹底,還可提升椎體穩定性及植骨融合率,2種術式結合可降低長節段所致的術后植入物下沉、頸椎生物力學改變等并發癥風險[11]。本次研究結果顯示,2組出血量、住院時間、JOA評分、并發癥無顯著差異,提示ACDF+ACCF與后路椎管成形術2種術式對CSM均有較好治療效果。觀察組手術時間比對照組更長,頸椎曲度與對照組更大,提示后路椎管成形術可縮短手術時間,而ACDF+ACCF手術改善頸椎曲度更明顯。
綜上所述,頸前路ACDF聯合ACCF與頸后路椎管成形術在CSM治療中均具有確切效果,且安全性相當,但前者在改善患者頸椎曲度方面更具優勢,而后者可縮短手術時間。

