關節鏡下“三角布釘”結合改良Mason-Allen 技術治療巨大“L”或“U”型肩袖損傷
康匯 李劍 王濤 石立田 陳旭旭 王微
肩袖損傷是引起肩關節疼痛的一種重要原因,隨著年齡的增長發病率不斷地增加,三十歲以上的人群中發病率可達到16% ~ 34%[1]。根據DeOrio 和Cofield 分型標準,撕裂>5 cm 為巨大肩袖損傷[2], 肩袖損傷發生4 年后,如果不予以治療,50%的患者可能迅速發展成為巨大肩袖損傷[3]。巨大肩袖損傷同時可能涉及2 個或者2 個以上肌腱,同時伴隨肌腱質量的退變[4-5]。隨著肩關節鏡診療技術的進步與成熟,關節鏡下肩袖修補撕裂肩袖,已經成為一種發展趨勢。近幾年來,隨著關節鏡相關材料的不斷研發,關節鏡下肩袖修補取得了非常大的進展,并且取得了和開放手術相同的治療效果[6-7],但是對于巨大肩袖損傷的治療仍然是一個挑戰。首先撕裂的形狀對于選擇縫合的方法起決定性作用,對于不同的撕裂形狀選擇相應的縫合方法,針對“L”或“U”型撕裂,許多學者應用改良的Mason-Allen 技術,取得了良好的治療效果[8-10],但是對于巨大“L”或“U”型肩袖損傷,影響術后臨床療效及愈合的因素較多[11],還在不斷地探索與改進縫合技術,以期獲得更好的臨床療效。筆者回顧性分析自2015 年1 月至2019 年1 月采用肩關節鏡下“三角布釘”結合改良Mason-Allen 技術治療巨大“L”或“U”型肩袖損傷,取得了良好的治療效果,報道如下。
對象與方法
一、研究對象
共納入巨大“L”或“U”型肩袖損傷患者86 例,其中男56 例、女30 例;年齡40 ~ 65 歲,平均(52.5±2.5)歲。致傷原因:摔傷30 例,交通傷 6 例,無明顯原因50 例,均為閉合性損傷。術前行X 線和MRI 檢查肩袖損傷。術前Constant 評分[12]為(31.2±1.2)分,術前視覺模擬評分(visual analogue scale,VAS)為(7.8±3.2)分。本研究獲得西安交通大學附屬紅會醫院醫學倫理委員會批準(批號20190029)。
二、納入及排除標準
納入標準:(1)根據DeOrio 和Cofield 分型原則[13],86 例患者肩袖撕裂>5 cm,為巨大撕裂;(2)術中探查符合“L”或“U”型;(3)年齡<70歲;(4)所有患者在關節鏡下以“三角布釘”結合改良Mason-Allen 技術縫合撕裂肩袖;(5)術后可以依照康復計劃完成康復鍛煉和定期隨訪。
排除標準:(1)回縮嚴重,不可修復的肩袖損傷;(2)嚴重的骨性關節炎;(3)近期有肩關節及周圍軟組織感染;(4)有肩關節手術史或術前存在其他影響肩關節功能恢復的疾病;(5)年齡≥70 歲(考慮患者手術當中對低血壓的耐受性,或有內科疾病不能耐受手術)。
三、手術方法
患者取側臥位,全身麻醉。應用美國施樂輝公司560 HD 關節鏡系統,首先建立后方入路,進入關節腔,清理關節炎性組織及增生的滑膜,對盂肱關節內結構進行全面探查,是否合并盂唇損傷、肱二頭肌長頭肌肌腱損傷、肩胛下肌肌腱損傷等,35 例肱二頭肌長頭肌腱有不同程度的損傷,建立前側入路后均行肱二頭肌長頭肌腱切斷術,以保證術后肩關節疼痛的減輕。
經后側入路將鏡頭插入肩峰下,建立外側入路,以刨刀經外側入路清理肩峰下滑囊及增生的滑膜組織,有利于視野清晰,將肩袖損傷的部分充分暴露。注意探查肩峰的形態,如果術中存在明顯的撞擊表現或術前X 線片顯示為Ⅲ型肩峰,有明顯的骨贅形成,術中予以肩峰成形術。完成肩峰下清理后探查撕裂的肩袖,首先要準確地判斷出撕裂的形狀,這個對縫合的方法及布釘的方式起決定的作用,以軟組織抓鉗將殘留的斷端嘗試向足印區覆蓋,如果前后兩側殘端均可有較大的活動度,即為“U”型;如果只有一側活動度大,另一側活動度小,則為“L”型或反“L”型。如果肩袖殘端活動度差,可以行肩袖上下面的松解滑移,使肩袖的殘端獲得足夠的活動度以保證能達到足印區,并且保持最低的張力。以磨頭對大結節足印區進行輕微的打磨,至有血液滲出,注意不要打磨過度,影響錨釘置入后牢固度。完成以上步驟后進行置入錨釘,首先根據縱向撕裂的大小前后側兩側殘端穿入1 ~ 2 根愛惜邦縫線,形成邊對邊的聚攏,暫不打結(圖1A);經外側入路,在前后兩側殘端的頂點匯合處以尖錐開口,置入第1 枚錨釘,將錨釘縫線穿過前后兩側殘端(圖1B);在剩余部位的足印區和第1 枚錨釘呈三角形的布釘方式以同樣的方法分別于前后兩側肩袖殘端各置入1 枚錨釘,3 枚錨釘以“等邊三角形”形式分布;采取改良的Mason-Allen 技術對外側2 枚錨釘進行過線縫合肌腱,第一根縫線的兩端以水平褥式穿過肌腱,第二根縫線的兩端跨過水平褥式縫線并與之垂直,形成“十”字交叉(圖1C)。由內向外依次進行打結,改良Mason-Allen 技術縫合打結先打水平褥式縫線,再打垂直縫線,3 枚錨釘將撕裂的肩袖覆蓋于足印區(圖1D)。對整個肩峰下間隙進行全面探查,無異常,予以縫合切口,典型病例見圖2。
四、術后康復
所有患者術后外展30°支具固定,常規應用抗生素24 h 預防感染。術后患者外展位固定6 周,期間可進行聳肩、肘關節及腕關節活動;6 周開始被動行肩關節外展平舉、主動內外旋等鍛煉;8 周后行主動功能鍛煉;術后12 周開始加強肩袖力量但無牽拉的主動活動;術后6 個月進行抗阻訓練;對于有些體育運動需在半年以后逐漸開始參加,類似于投擲體育運動可在手術1 年后進行。
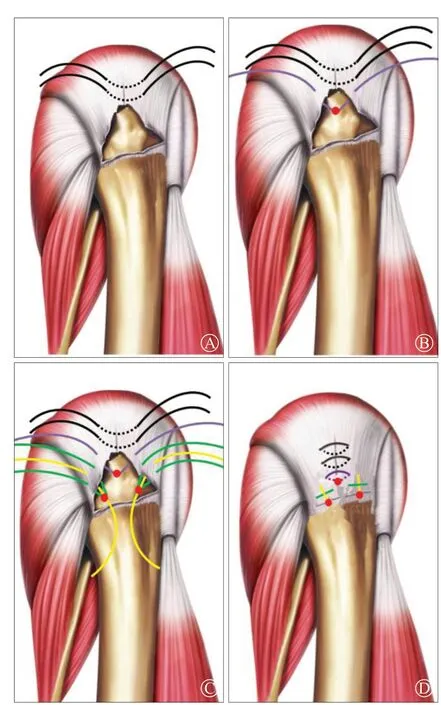
圖1 三角布釘結合改良Mason-Allen 技術示意圖 圖A:愛惜邦線穿過肌腱;圖B:置入第1 枚錨釘;圖C:置入外側2 枚錨釘;圖D:打結縫合
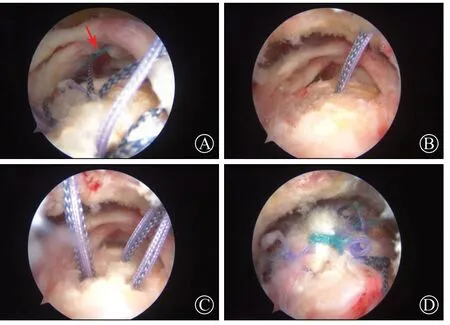
圖2 關節鏡下三角布釘結合改良Mason-Allen 技術 圖A:紅色箭頭指示肌腱編織線穿過肌腱邊對邊縫合;圖B:置入第1 枚錨釘做邊對邊縫合;圖C:置入外側2 枚錨釘形成“三角布釘”;圖D:改良Mason-Allen 技術打結縫合完成
五、術后隨訪及觀察指標
86 例患者均按時完成隨訪,在術后2 周、8 周、3 個月、6 個月、1 年、3 年時進行門診隨訪。術后半年內隨訪主要為了解和記錄肩關節功能康復情況并監督和指導患者進行功能鍛煉。6 個月時行超聲檢查,記錄肩袖完整性。至末次隨訪時,記錄肩關節各個方向的活動度,采用Constant 評分進行評估,包括對疼痛、功能、向前側屈曲活動、前屈曲力量,采用VAS 評價肩關節功能。
六、統計學分析
應用SPSS22.0 統計軟件進行統計學分析,計量資料以x-±s 表示。采用配對樣本資料t 檢驗,P <0.05 為差異有統計學意義。
結 果
術 前 癥 狀 持 續 時 間1 ~ 23 個 月, 平 均 (6.2±2.5)個月。86 例均在關節鏡下以“三角布釘”結合改良Mason-Allen 技術治療肩袖損傷。術后隨訪24 ~ 72 個月,平均(29.3±4.5)個月,均無感染等并發癥。術后12 個月隨訪時超聲檢查,75 例肩袖完整、8 例部分損傷、3 例出現全層撕裂后再次行關節鏡手術治療。記錄末次隨訪肩關節活動度同術前比較:前屈(170.7±3.5)°,外展(155.8±3.8)°, 外 旋(39.4±3.4)°, 內 旋(40.5±3.3)°,較術前有明顯改善(P <0.05),見表1。術后1 年Constant 評分及VAS 評分較術前顯著增加(P <0.05),見表2。
表1 86例患者術前及術后末次隨訪肩關節活動度比較(°,±s)
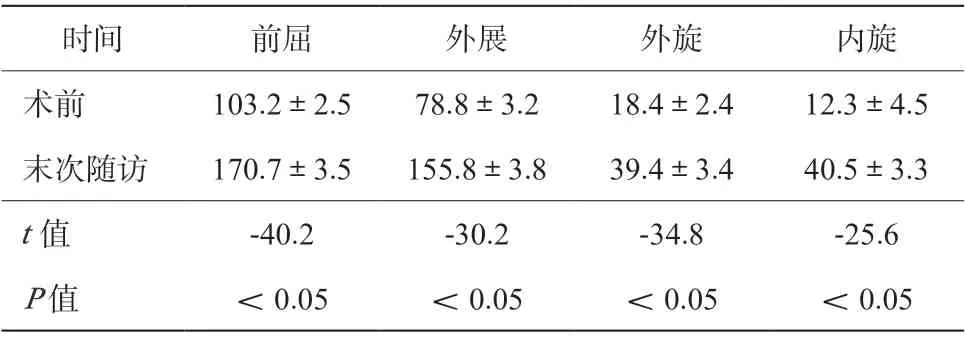
表1 86例患者術前及術后末次隨訪肩關節活動度比較(°,±s)
時間 前屈 外展 外旋 內旋 術前 103.2±2.5 78.8±3.2 18.4±2.4 12.3±4.5 末次隨訪 170.7±3.5 155.8±3.8 39.4±3.4 40.5±3.3 t 值 -40.2 -30.2 -34.8 -25.6 P 值 <0.05 <0.05 <0.05 <0.05
討 論
肩袖是肩關節周圍的一組肌腱組織,由肩胛下肌肌腱、岡上肌肌腱、岡下肌肌腱及小圓肌肌腱組成。肩袖損傷是引起肩關節疼痛常見的原因,年齡>60 歲的人群肩袖損傷發生率約為54%,其中10% ~ 40%為巨大肩袖損傷[14]。保守治療無效的患者通過手術予以治療,隨著肩關節鏡手術的發展與成熟,已取得了與開放手術同樣的效果,而且微創有利于肩關節功能的恢復。但是,對于巨大肩袖損傷的治療仍是個挑戰,尤其是對年輕人和運動員[15]。因為慢性的肩袖撕裂會出現脂肪浸潤[16-17]、肌腱質量變差、肌腱的回縮與萎縮、周圍組織的粘連,導致術后肩袖的再次撕裂及肩關節疼痛[18]。本研究共86 例患者,術后12 個月時超聲檢查,75 例肩袖完整、8 例部分損傷、3 例出現全層撕裂,與Ma 等[19]研究結果相似。
表2 86 例患者術前及術后末次隨訪Constant 評分及VAS 評分比較(分,±s)
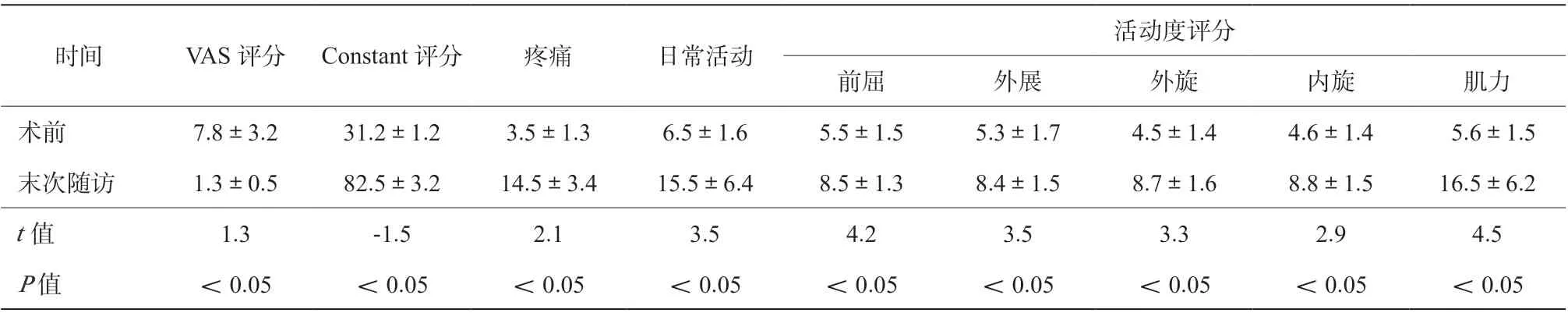
表2 86 例患者術前及術后末次隨訪Constant 評分及VAS 評分比較(分,±s)
注:VAS 為視覺模擬評分
活動度評分前屈 外展 外旋 內旋 肌力 術前 7.8±3.2 31.2±1.2 3.5±1.3 6.5±1.6 5.5±1.5 5.3±1.7 4.5±1.4 4.6±1.4 5.6±1.5 末次隨訪 1.3±0.5 82.5±3.2 14.5±3.4 15.5±6.4 8.5±1.3 8.4±1.5 8.7±1.6 8.8±1.5 16.5±6.2 t 值 1.3 -1.5 2.1 3.5 4.2 3.5 3.3 2.9 4.5 P 值 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05時間 VAS 評分 Constant 評分 疼痛 日常活動
對于巨大肩袖損傷,撕裂>5 cm[2],縫合過程當中存在能否充分覆蓋足印區并將肌腱牢固固定,而巨大“L”或“U”型撕裂包括前后側和內外側兩個方向的損傷,術中一定判斷準確,將兩個方向的撕裂均要縫合,既保證縫合后充分覆蓋足印區,也要符合肩袖的生物力學特性。作者采用“三角布釘”的方式置入錨釘,能夠兼顧前后和內外的撕裂,將所有殘端都固定于足印區,巨大損傷肩袖退變嚴重,質量較差[4-5],以三角形的置釘方式,降低縫合后肩袖自身的張力,分散縫線在肩袖上應力,減少術后的再次撕裂。在縫線過肌腱的方式上,采用了改良Mason-Allen 技術,此技術由Gerber 等[20]首先提出,但是操作復雜,不利于關節鏡下應用,因此許多學者在相同原理的基礎上對此技術進行了不同的簡化與改良,便于操作。外側2枚錨釘采用改良的Mason-Allen 技術來縫合前后側的撕裂,水平褥式的縫合和垂直的縱向縫合相互交叉,這樣的水平褥式縫合和縱向垂直縫合能防止縫線切割肌腱,又可提供堅強的固定。而且,通過改良Mason-Allen 技術可以提供肌腱和大結節有更大的接觸面積,這個對肩袖的術后愈合率很重要[10]。Esquivel 等[21]研究對于5 種不同的縫合方式,改良Mason-Allen 技術縫合方式相對于簡單縫合可以提供更好的強度,能夠達到縫線橋相同的效果。而且,對于有些巨大肩袖損傷,縫線橋及雙排技術不適合應用的時候,改良Mason-Allen 技術就表現出了更加的優勢[22]。一方面可以提供足夠的腱骨接觸面積,另一方面在肌腱血供方面相對于雙排技術,改良Mason-Allen 技術可以給肌腱提供更好的血運[23]。從生物力學來看,充分的腱骨接觸面積和良好的生物力學固定是肩袖修補后愈合的兩個重要因素,加強這兩個因素可以提高肩袖修補術后的愈合率。一種好的技術還要能很好的推廣及應用,“三角布釘”結合改良Mason-Allen 技術在關節鏡下簡單易于操作,有利于關節鏡醫師學習和掌握。從經濟方面來講,相對雙排或縫線橋來講,改良Mason-Allen 技術具有更高的性價比[18]。通過臨床回顧性分析研究,“三角布釘”結合改良Mason-Allen 技術治療巨大“L”或“U”型肩袖損傷取得了明顯的效果。
本研究不足:(1)回顧性病例研究;(2)樣本量不大,需要更多的病例進行研究;(3)對于再次撕裂率,需要更長時間去觀察。
綜上所述,關節鏡下“三角布釘”結合改良Mason-Allen 技術治療巨大肩袖損傷有效、便于操作,可以減輕疼痛,改善肩關節功能,對于治療巨大“L”或“U”型肩袖損傷是一種可以選擇的方法,值得臨床推廣。

