切開引流掛線術與單純切開引流術對肛周膿腫患者的臨床效果對比
李閃,李飛
(南陽市中心醫院 a.肛腸外科;b.CT影像科,河南 南陽 473000)
肛周膿腫[1-2]是由肛管、直腸黏膜及周圍組織遭到致病細菌感染而引發膿腫的感染性疾病,臨床表現為肛門周圍出現腫泡,多發于20~40歲男性。隨著社會發展,人們生活方式發生改變,肛周膿腫發病率逐年增加,成為肛腸科常見疾病之一,肛周膿腫在肛腸科疾病中占比高達8%~25%[3],若不及時采取有效治療,患者會因嚴重感染而休克,甚至死亡。在以往臨床中常采用單純切開引流術治療肛周膿腫,但臨床發現其存在術后肛瘺及因膿腫復發而再次入院進行手術治療的缺點。有報道稱,需再次入院接受治療的患者在50%以上,增加了患者住院時間及手術并發癥[4]。臨床需調整和完善治療方案,提升患者生活質量,故本次研究旨在從療效、手術并發癥、住院時間、傷口愈合時間、復發率等方面對比切開引流掛線術與單純切開引流術對肛周膿腫患者的臨床效果,具體研究結果如下。
1 資料與方法
1.1 一般資料選擇2018年12月至2019年12月于南陽市中心醫院治療的70例肛周膿腫患者進行研究,按隨機數字表法分組。研究組35例,男24例,女11例,年齡18~60歲,平均(35.42±5.32)歲,平均病程(5.75±1.31)d,病灶位置:肛周皮下膿腫21例,直腸黏膜膿腫9例,坐骨肛門窩膿腫5例。對照組35例,男23例,女12例,年齡19~59歲,平均(36.69±5.42)歲,平均病程(6.12±1.52)d,病灶位置:肛周皮下膿腫22例,直腸黏膜膿腫9例,坐骨肛門窩膿腫4例。比較兩組患者性別、年齡、病程、病灶位置等一般資料,差異無統計學意義(P>0.05),具有可比性。
1.2 選取標準(1)納入標準:①經臨床體征檢測、彩超、指檢、MRI等檢測確診為肛周膿腫;②首次接受切開引流術;③家屬及患者同意本研究,并簽署知情同意書;④未合并肛瘺。(2)排除標準:①伴有嚴重肝腎功能不全,腫瘤,嚴重感染;②潰瘍性結腸炎;③精神障礙及無法正常交流;④直腸腫瘤;⑤伴有凝血功能障礙性疾病,自身免疫系統疾病。
1.3 治療方法
1.3.1研究組 接受切開引流掛線術治療。術前需進行基礎檢查,彩超、指診、血常規等,符合手術標準后進行手術。(1)術前準備:備皮,對腸道進行清潔,給予患者靜脈麻醉及局部浸潤麻醉,取截石位,常規消毒會陰部,消毒鋪巾。(2)術中:術者用示指探入肛門內進行檢查,確定患者膿腫位置及范圍,并采用肛門內鏡探查患者膿腫部位肛竇處是否存在紅腫、破潰、硬結、溢膿、感染等情況;采用探針探尋膿腫位置并將其清除,對膿腫波動明顯處進行判斷,對低位膿腫者采取放射狀切口,對高位膿腫者采取弧形切口,若無波動,則采用注射器抽取膿液,以此確定膿腫位置;依次切開皮膚及皮下組織,用止血鉗將其鈍性分離,膿液徹底排除干凈,示指深入探尋膿腔走勢,分離膿腔間隔,將壞死組織清除干凈后,依次用過氧化氫、碘伏、生理鹽水沖洗膿腔;在探針上綁上橡皮筋,用探針尋找內口,在膿腔最薄處或破潰處穿出,用7號絲線于內口與切口間扎緊橡皮筋,掛線,止血,包扎。(3)術后:進行1周抗感染治療,每日換藥1次,至傷口愈合。
1.3.2對照組 接受單純切開引流術,術前檢查及切開引流術與研究組相同,術后均進行抗感染治療1周,每日換藥1次,至傷口愈合。
1.4 觀察指標
1.4.1術后情況 術后患者手術時間、住院時間、傷口愈合時間、復發情況,復發標準:術后發生感染,或切口出現流膿、疼痛、出血、水腫等情況。
1.4.2肛門直腸測壓指標 于出院3個月患者切口完全愈合后,采用肛門直腸測壓儀(合肥凱利光電科技有限公司,XDJ-S8G)檢測患者肛門直腸測壓指標,包括肛管收縮壓、肛管靜息壓、直腸靜息壓。
1.4.3療效 手術后3個月進行復查。肛周疼痛癥狀消失,體征正常,排便恢復正常,大便形狀正常,腸液、腸氣正常,創面愈合良好,未復發,記為治愈;肛周疼痛癥狀明顯緩解,肛門無法控制稀便,內褲受到污染,創面愈合,但形成肛瘺,需再次手術,記為有效;肛周疼痛癥狀、排便無改善,創面久治不愈,膿腫發作,再次手術,記為無效。將治愈和有效計入總有效。
1.4.4并發癥 包括術后患者肛瘺、肛門失禁情況。
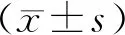
2 結果
2.1 術后情況治療后,研究組患者手術時間、住院時間、傷口愈合時間短于對照組(P<0.05),研究組疾病復發率低于對照組(P<0.05),見表1。

表1 兩組患者術后情況比較
2.2 肛門直腸測壓指標治療后,研究組患者肛管收縮壓、肛管靜息壓、直腸靜息壓水平高于對照組(P<0.05),見表2。

表2 治療后兩組患者肛門直腸測壓指標比較/kPa
2.3 療效評價治療后,研究組27例痊愈,7例有效,1例無效,總有效率為97.14%;對照組2例痊愈,25例有效,6例無效,總有效率為82.86%,研究組總有效率高于對照組(χ2=9.798,P=0.002)。
2.4 并發癥情況治療后,研究組1例出現肛瘺,并發癥發生率為2.86%;對照組1例出現肛門失禁,3例出現肛瘺,并發癥發生率為11.43%,研究組并發癥發生率低于對照組(χ2=4.319,P=0.038)。
3 討論
肛周膿腫又稱為缸管直腸周圍膿腫,是一種腸道內細菌感染的急性化膿性感染性疾病。常表現為發熱和肛門直腸疼痛,直腸周圍常伴隨著波動感和壓痛,可觸及腫塊,還會產生排便失禁。男性肛周膿腫的發病率是女性的2倍,不良飲食及生活習慣是間接致病因素,不良排便習慣、高脂高糖飲食使皮膚瘙癢,手指抓破后產生感染[5]。大部分由肛腺感染引起,肛腺感染后易蔓延,肛竇內被腸道菌侵擾后會感染,肛腺開口受堵,肛腺液無法流出,產生肛管直腸周圍膿腫[6-7],肛周膿腫易合并肛瘺,以男性兩側會陰筋膜、肛門兩側骨盆直腸窩和坐骨肛門窩最嚴重,易因感染嚴重而休克,患者生命安全受到威脅[8]。
肛周膿腫病情較急,發展迅速,在確診后需及時進行手術治療,否則會延誤最佳治療時機,加速膿腫向深處散播,危及患者生命健康。以往臨床手術常采用單純切開引流術,其操作簡單,可快速有效緩解患者疼痛,但若不處理內口,疾病易復發,易形成肛瘺,引流不充分也會增加患者感染及病灶延伸,對患者造成二次傷害。成功的肛周膿腫術關鍵在于找準內口位置并將內口清除干凈,且掛線松緊度需嚴格掌握,確保括約肌受到緩慢切割作用,促進局部組織形成纖維化,邊切割的同時達到邊修復的效果,保持粘連在原位固定,保證充分、通暢引流,避免假愈合及死腔形成現象,內口可通過探針、半圓肛窺鏡檢查、肛內觸診等方式準確找尋[9]。切開引流掛線術根據患者病灶位置、大小和深度,按照低切、高掛原則進行手術治療,治療時將內口及周圍組織、膿腔壁、壞死組織等清除干凈,掛線的作用是達到緩慢切割的效果,使周圍組織、直腸、括約肌產生炎性粘連,避免直腸及括約肌收縮過快,使大便失禁的風險增加,同時掛線也可起到內外引流的作用,使引流更加充分和徹底,刺激肉芽組織形成[10]。臨床發現,切開引流掛線術具有便于換藥、肛瘺術后處理及術后修復快的優點。術前也需仔細叮囑患者定期清洗肛門位置,保持清潔衛生,忌食用辛辣油膩食物,適當鍛煉,提升免疫力。
切開引流掛線術療效較好,高旭燦[11]對比切開引流掛線術與切開引流術治療肛周膿腫療效,得出切開引流掛線術療效顯著,可保護肛門功能的結論。本次研究結果顯示,研究組患者手術時間、傷口愈合時間、住院時間短于對照組,疾病復發率均低于對照組,說明與單純切開引流術比,切開引流掛線術治療肛周膿腫,可縮短手術時間、傷口愈合時間、住院時間,降低疾病復發率。研究組患者肛管收縮壓、肛管靜息壓、直腸靜息壓水平高于對照組,說明與單純切開引流術比,切開引流掛線術治療肛周膿腫,可改善患者肛門直腸功能。研究組總有效率高于對照組,研究組并發癥發生率低于對照組,說明與單純切開引流術比,切開引流掛線術治療肛周膿腫療效高,并發癥少。
綜上所述,與單純切開引流術比,切開引流掛線術對肛周膿腫療效高,可改善患者肛門直腸功能,復發率及并發癥發生率降低,傷口愈合時間、住院時間、手術時間縮短,值得推廣。

