Foleys雙導尿管自制球囊聯合小劑量縮宮素在足月待產孕婦引產中的應用
謝玲玲
(洛陽市婦幼保健院 產一科,河南 洛陽 471000)
足月妊娠引產是產科常用的方法之一,指自然臨產前通過藥物等手段發動產程,達到分娩目的,以使胎兒盡早脫離不良宮內環境,減少孕婦并發癥[1]。縮宮素是最常用引產藥物,但由于個體差異,部分孕婦對縮宮素不敏感[2]。機械性宮頸刺激包括COOK球囊、Foleys尿管球囊等,COOK球囊促宮頸成熟和引產效果明確,但受醫療經濟條件限制,基層醫院難以廣泛開展。基于此,本研究選取洛陽市婦幼保健院足月待產孕婦200例,探究Foleys雙導尿管自制球囊聯合小劑量縮宮素促宮頸成熟及引產效果,旨在為廣大基層醫院尋求經濟、簡便的引產方式。
1 資料與方法
1.1 一般資料選取洛陽市婦幼保健院2017年1月至2020年1月足月待產孕婦200例,根據隨機數字表法分組,各100例。常規組年齡21~35歲,平均(27.75±3.05)歲,孕周38~41周,平均(39.52±0.25)周,產婦類型:初產婦68例,經產婦32例。聯合組年齡20~35歲,平均(28.15±3.26)歲,孕周39~41周,平均孕周(39.55±0.27)周,產婦類型:初產婦70例,經產婦30例。兩組一般資料均衡可比(P>0.05)。
1.2 納入與排除標準
1.2.1納入標準 (1)足月待產孕婦;(2)單胎頭位;(3)宮頸Bishop評分<6分;(4)孕婦及家屬簽署知情同意書。
1.2.2排除標準 (1)引產禁忌癥,包括瘢痕子宮、胎膜早破、胎兒窘迫、前置胎盤等;(2)頭盆不稱及陰道炎癥。
1.3 治療方法兩組入院當天均測定胎心、胎動、宮縮情況,并囑產婦適當運動。
1.3.1常規組 接受小劑量縮宮素注射液(酒泉大得利制藥股份有限公司,國藥準字H62020713,規格為1 mL∶10 U)引產。生理鹽水500 mL+縮宮素2.5 U,靜滴,起始滴速為每分鐘8滴,每隔15 min調一次滴速,最大滴速≤40滴·min-1,靜脈滴注6 h后未臨產,第2天重復使用。連續3 d未出現臨產征象為引產失敗。(1 U=16.67 nkat)
1.3.2聯合組 接受Foleys雙導尿管自制球囊聯合小劑量縮宮素引產。入院當天下午17∶00~19∶00進行,排空膀胱,取膀胱截石位,外陰、陰道常規消毒(絡合碘),無菌窺器暴露宮頸,消毒宮頸及陰道(絡合碘),將2條16號Foley導尿管錯開6~8 cm捆綁,1條尿管置于宮頸內口,注入80 mL生理鹽水,1條位于相對應宮頸外側,球囊注入80 mL生理鹽水,近宮頸口3 cm處將2條尿管捆背固定,尾端折返紗塊包裹置入陰道,12 h后取出球囊(若出現不適隨時取出)。球囊取出后產婦未臨產,靜滴小劑量縮宮素(體積分數<1.00%),起始滴速為每分鐘8滴。若球囊未脫出前出現宮縮頻繁、胎心異常、胎膜破裂等不良反應,則取出球囊,繼續觀察,若不良反應仍未停止,轉剖宮產。
1.4 觀察指標(1)促宮頸成熟效果。處理后宮頸Bishop評分提高>6分為顯效;提高3~5分為有效;未達到上述標準為無效;將顯效、有效計入總有效。(2)圍產結局(宮頸Bishop評分改善、產后2 h出血量、羊水污染、新生兒窒息、胎兒窘迫)。(3)產程。(4)不良反應,包括臍帶脫垂、胎盤早剝、子宮過度刺激、感染、急產、尿潴留、胎膜早破發生情況。(4)兩組引產前后白細胞計數、C反應蛋白(C-reactive protein,CRP)水平。

2 結果
2.1 促宮頸成熟效果聯合組促宮頸成熟總有效率高于常規組(P<0.05)。見表1。

表1 兩組促宮頸成熟效果對比[n(%)]
2.2 圍產結局聯合組宮頸Bishop評分改善高于常規組(P<0.05);兩組產后2 h出血量、羊水污染、新生兒窒息、胎兒窘迫發生率比較,差異無統計學意義(P>0.05)。見表2。

表2 兩組圍產結局對比[n(%)]
2.3 產程聯合組第一產程短于常規組(P<0.05);兩組第二產程、第三產程比較,差異無統計學意義(P>0.05)。見表3。
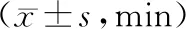
表3 兩組產程對比
2.4 不良反應兩組均無臍帶脫垂、胎盤早剝發生;兩組不良反應發生率比較,差異無統計學意義(P>0.05)。見表4。

表4 兩組不良反應對比[n(%)]
2.5 白細胞計數、CRP水平兩組引產前后白細胞計數、CRP水平比較,差異無統計學意義(P>0.05)。見表5。

表5 兩組白細胞計數、CRP水平對比
3 討論
妊娠晚期引產是產科處理足月妊娠常用手段。引產是否成功取決于宮頸成熟程度,宮頸Bishop評分≤4分引產成功率僅20%[3-4]。且研究報道,對宮頸不成熟的初產婦實施引產,可使剖宮產風險增加2倍[5]。故引產前需促宮頸成熟。
縮宮素是最經典引產藥物,通過刺激子宮平滑肌收縮,引起子宮頸擴張[6]。但縮宮素發揮藥理作用與用藥時子宮肌層縮宮素受體及子宮狀態直接相關,個體差異較大[7]。Foleys雙導尿管自制球囊促宮頸成熟的主要原理為:以溫和的機械張力對宮頸產生穩定性、持續性張力作用,漸進、自然地擴張宮頸,且球囊壓力刺激內源性前列腺素分泌,促使宮頸逐漸軟化并成熟,同時,具有操作簡單、孕婦經濟壓力小的優點[8]。與縮宮素相比,Foleys雙導尿管自制球囊具有以下優勢,對宮頸形成的機械擴張力作用直接,促進產程進展的同時,不會對孕婦帶來不適感,孕婦易于接受,無藥物副作用,無需進行持續胎心監護及限制活動。但Foleys雙導尿管自制球囊引產過程中,取出球囊后宮口常會回縮,常需人工破膜,故要聯合縮宮素以加強宮縮。付俊紅等[9]研究表明,Foleys雙導尿管球囊應用于妊娠引產,可有效促進宮頸成熟。本研究結果顯示,聯合組促宮頸成熟總有效率、宮頸Bishop評分改善高于常規組,第一產程短于常規組,表明Foleys雙導尿管自制球囊聯合小劑量縮宮素應用于足月待產孕婦引產,可有效促宮頸成熟,縮短第一產程。本研究中,兩組產后2 h出血量、羊水污染、新生兒窒息、胎兒窘迫、不良反應發生率及引產前后白細胞計數、CRP水平比較,差異無統計意義,且均無臍帶脫垂、胎盤早剝發生。提示Foleys雙導尿管自制球囊應用于足月待產孕婦引產,對產婦與新生兒無明顯不良影響,此方法簡單、安全、可靠。
綜上可知,Foleys雙導尿管自制球囊聯合小劑量縮宮素應用于足月待產孕婦引產,可有效促宮頸成熟,縮短第一產程,且不增加不良反應發生,有效性及安全性高。

