顱腦損傷后彌漫性軸索損傷的CT表現與患者神經元水通道蛋白表達的相關性
阮嬌妮,宋黎濤
(上海中醫藥大學附屬第七人民醫院 醫學影像科,上海200137)
彌漫性顱腦軸索損傷(DAI)是指頭部受到外傷引起的彌漫分布于腦白質、以軸索損傷為主要改變的一種原發性腦實質的損傷[1-3]。DAI作為神經外科中一種多發的常見疾病,對患者健康及生命安全存在嚴重威脅[4-5]。計算機斷層掃描(CT)由于成像速度快,骨折信號顯示較好,長期以來一直是DAI診斷的首要檢查方式,其對于DAI的及早診斷及治療、提高患者治愈及預后效果起著積極的作用[6-7]。
水通道蛋白(AQP)廣泛分布在細胞膜上,對細胞水代謝起著重要的調節作用,是一組與水通透密切相關的細胞膜轉運蛋白[8-10]。研究表明,腦組織中大量存在著AQP-1、AQP-4和AQP-9,在腦脊液的生成過程中發揮著重要作用[11]。近年來大量研究證實AQP-4與顱腦損傷高度相關[12],但是關于DAI的CT表現與患者神經元水通道蛋白表達的相關性研究卻鮮見報道。基于此,本文研究了顱腦損傷后DAI患者的CT表現和神經元水通道蛋白的表達水平,并對兩者的相關性進行了分析。
1 資料與方法
1.1 一般資料
選取2019年1月至2019年12月就診于上海中醫藥大學附屬第七人民醫院神經外科的150例創傷性顱腦損傷患者為研究對象,經CT檢查和臨床診斷后所有患者均為彌漫性軸索損傷。臨床表現為惡心、嘔吐、頭痛及不同程度昏迷等。
DAI患者根據顱腦CT和GCS(格拉斯哥昏迷)量表評分判定顱腦損傷程度,并將患者分為輕型、中型及重型三組。其中輕型組GCS評分在13-15之間,顱腦CT無明顯異常;中型組GCS評分在9-12之間,顱腦CT中顯示部分血腫及出血,中線結構呈現<3 mm的移位;重型組GCS評分在3-8之間,顱腦CT中顯示顱內散布出血灶及蛛網膜下腔出血,腦池封閉或變窄梗死,中線結構呈現3 mm以上的移位。選擇同期入院的50名健康體檢者作為對照組。
1.1.1入選標準 DAI患者納入標準: ① 經頭部CT及臨床診斷確診;②入院時GCS量表評分>3分,表現出不同程度的語言和認知障礙,腦顱損傷原因明確者;③行開顱手術治療;④伴有惡心、嘔吐、頭痛及不同程度昏迷等臨床癥狀者。
1.1.2排除標準 DAI患者排除標準:①病情迅速惡化且在短時間內死亡患者;②開放性顱腦損傷患者;③臨床信息缺失、不全者;④首次CT檢查需即刻手術患者;⑤抑郁、狂躁、精神分裂等精神系統疾病患者;⑥心臟病、糖尿病、肝腎功能不全者等;⑦惡性腫瘤患者;⑧自身免疫性疾病患者;⑨存在腦顱損傷既往史、癲癇等其它精神疾病史者。
1.1.3醫學倫理問題 受試者遵循自愿參加的原則,簽署研究同意書,并經過我院倫理委員會批準。依據臨床研究指南充分保障受試者的隱私及安全。
1.2 方法
1.2.1一般資料 記錄研究對象年齡、性別、第一次CT時間等一般指標,比較并排除組間差異。
1.2.2CT檢查方法 所有患者均在顱腦損傷24 h內采用美國GE Highspeed雙層螺旋CT機進行CT掃描。患者取仰臥位,頸部置于伸屈中間位(眼耳平面垂直于地),家屬協同患者盡量使其頭部保持靜止狀態,減少運動偽影的產生。采用橫軸位連續掃描,掃描參數為:電壓120 kV,電流150 mA,視野25 cm,矩陣512×512,層厚10 mm,層間距為10 mm,掃描基線與OML(外齜與同側外耳道口連線)平行,自顱底至顱頂持續性無間隔掃描,并在疑似病灶位置進行層厚為5 mm的薄層掃描。
1.2.3顱腦水腫帶面積 根據患者顱腦CT圖片中水腫帶面積評估腦水腫情況,其中水腫帶面積以CT影像中最大水腫層面計。公式如下:顱腦水腫帶面積=(水腫帶外長徑×水腫帶外長徑)-(水腫帶內長徑×水腫帶內短徑)。
1.2.4Gless神經纖維及軸索染色法 開顱手術過程中取三組患者水腫或挫傷灶周邊1-2 cm處腦組織標本,并取遠隔腦血腫及挫傷處相對正常的腦組織作為對照組。將各標本用20%多聚甲醛固定24 h,梯度乙醇浸泡、石蠟包埋、平面腦組織切片后,60℃烘烤25 min。脫蠟水化、蒸餾水浸泡后,20%新鮮配置硝酸銀浸漬30 min,10%福爾馬林還原3次。隨后浸入新鮮配置的Gless胺銀溶液30 s,10%福爾馬林還原3次,蒸餾水反復清洗2次,硫代硫酸鈉(5%)固定2 min,水洗。梯度酒精浸泡脫水,二甲苯溶液將其透明化后,中性樹膠封片晾干。將封片置于顯微鏡下,觀察患者腦組織病理形態變化并記錄視野下軸索損傷數。
1.2.5RT-PCR法檢測患者血清中AQP-4基因表達的影響 抽取對照組及三組DAI患者組空腹靜脈血(顱腦損傷后24 h內、3 d及7 d),采用聚合酶鏈式反應(RT-PCR)方法檢測血清中AQP-4水平。PCR擴增條件為:94℃預變性2.5 min,93℃變性30 s,60℃退火25 s,70℃延伸30 s,循環35次,最后71℃延伸60 s。取10 μl擴增產物和6 μl的Maker同時上樣,于3.0%的瓊脂糖凝膠電泳分離(120V 40 min),銀染色,紫外凝膠成像系統分析擴增結果并拍照。
1.2.6Western blot分析AQP-4蛋白表達水平變化 配置一定濃度的SDSPAGE電泳凝膠并置于電泳槽上,將各組條件下細胞制備的蛋白(CREB、pCREB)上樣并電泳。電泳后轉印到PVDF膜上,封閉并用TBST清洗后分別加入稀釋過的蛋白抗體(1抗),4℃過夜,TBST清洗4次(每次5 min);隨后加入HRP標記的2抗,37℃孵育2 h,TBST洗4次*5 min。設立陰性對照組,以GAPDH單克隆體為一抗,HRP標記的IgG為二抗。
1.3 統計學分析
采用SPSS20.0統計分析軟件進行數據處理;統計結果均采用“均數±標準差”表示;多樣本間均數比較采用單因素方差分析,組間均數兩兩比較采用最小顯著差異LSD-t檢驗;P<0.05代表差異存在統計學意義。
2 結果
2.1 患者一般情況
對照組及三組DAI患者基本情況如表1所示。由表1可知,各組患者在年齡、男女比例及顱腦損傷后第一次CT時間均無明顯差異(P>0.05),可排除上述因素對測試結果造成的干擾,數據具有可比性。見表1。
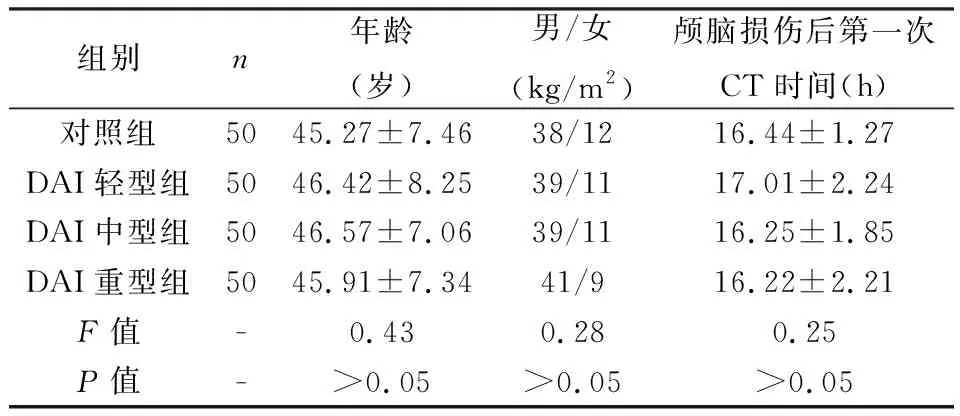
表1 患者一般資料
2.2 各組腦組織病理形態學變化
各組患者彌漫性軸索損傷病理形態學變化如表2所示。鏡下觀察顯示,對照組腦組織結構完成,神經細胞排列整齊,胞漿豐富,細胞間隙正常,無軸索損傷;DAI輕型組腦組織疏松,神經元細胞周圍出現透明間隙,呈輕微水腫狀,軸索損傷數較對照組差異顯著(P<0.05);DAI中型組神經細胞水腫,細胞核濃縮,水腫和軸索損傷加劇(P<0.05);DAI重型組病變更加明顯,血管和細胞周圍間隙進一步擴大,空泡樣明顯,水腫情況更加嚴重,軸索損傷數目最多。見表2。

表2 各組患者彌漫性軸索損傷的病理形態學變化
2.3 患者顱腦水腫情況比較
對照組及各組DAI患者顱腦水腫情況比較見表3。由表3可知,健康對照組顱腦CT顯示無水腫情況發生,顱腦損傷后,各DAI組均出現顱腦水腫情況。隨著彌漫性軸索損傷程度的增加, 水腫帶面積較輕型組明顯增大,組間差異顯著,具有統計學意義(P<0.05)。結果表明隨著彌漫性軸索損傷程度的增加,患者顱腦水腫情況更加嚴重。

表3 患者顱腦水腫程度比較
2.4 顱腦損傷后彌漫性軸索損傷的CT表現
病灶形態呈結節狀、卵圓型或斑點狀,CT影像呈現較高密度,邊界清晰,未見明顯占位效應;部分伴發顱內損傷患者呈現腦裂變窄、腦池變小,蛛網膜下腔出血、硬膜下血腫等。
2.5 各組患者血清中AQP-4基因表達水平的變化
AQP-4及GAPDH引物設計見表4。

表4 PCR過程中引物序列設計
對照組及各組DAI患者血清中AQP-4水平見表5。由表5可知,對照組在各時間點AQP-4水平均較為穩定,各DAI患者組血清中AQP-4水平在術后3天均達到高峰,術后7天水平有所降低,各組顱腦損傷患者在24 h內、3天、7天血清中AQP-4水平差異顯著,具有統計學意義(P<0.05)。與健康對照組相比,各時間點DAI患者組血清中AQP-4水平均顯著升高,差異顯著(P<0.05);且隨著彌漫性軸索損傷程度的增加,AQP-4升高程度更加明顯。結果說明顱腦彌漫性軸索損傷具有促進神經元水通道蛋白AQP-4釋放的功能,AQP-4的釋放進一步提高影響腦組織通透性,加劇腦組織的水腫及損傷程度。
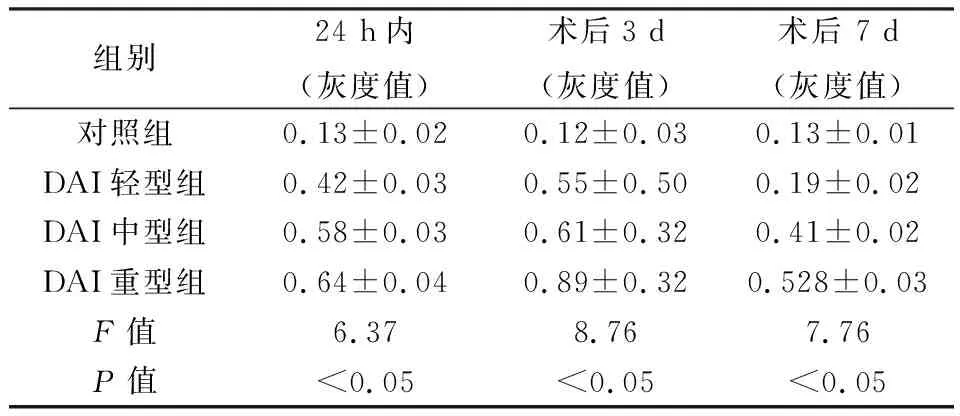
表5 RT-PCR 檢測AQP-4基因表達情況
2.6 各組患者腦組織AQP-4蛋白表達水平的變化
對照組及各組DAI患者腦組織中AQP-4蛋白表達水平見表6。由表6可知,與對照組相比,各DAI患者組腦組織中AQP-4水平顯著提高,差異具有統計學意義(P<0.05)。隨著彌漫性軸索損傷程度的增加,AQP-4蛋白表達水平進一步提高,差異顯著(P<0.05)。
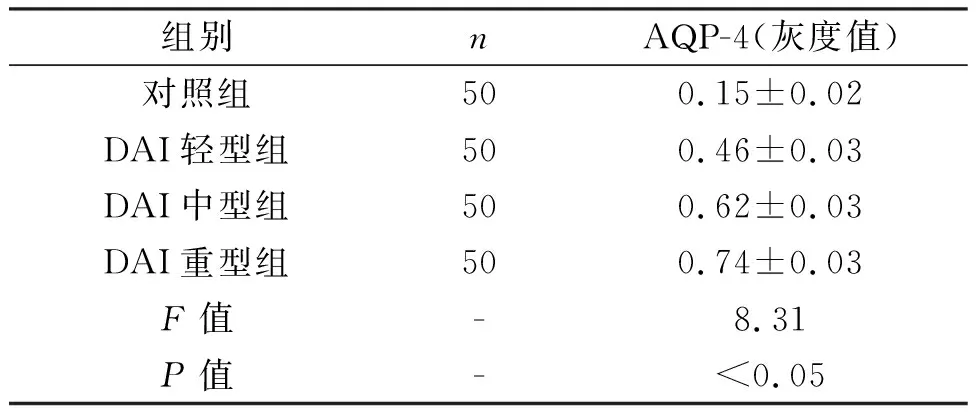
表6 AQP-4蛋白表達情況
2.7 各組患者CT表現與AQP-4蛋白表達的相關性
Spearman相關分析表明,各組患者CT表現與AQP-4蛋白表達水平呈明顯正相關(r=0.78,P<0.05)。提示AQP-4蛋白可作為判斷彌漫性顱腦軸索損傷的分子標記物。
3 討論
彌漫性軸索損傷(DAI)是在頭部受到外力作用后,以軸索斷裂為主要特征的原發性彌漫性腦損傷[13-14]。目前對DAI病情及預后的評估主要依賴于醫學影像、臨床癥狀和生命體征等。CT可清晰的顯示DAI腦水腫及出血灶情況,但對非出血性直徑小于2 cm的微小病灶不敏感,不能準確的反應病變程度[15,16]。神經元水通道蛋白AQP-4主要分布在血腦屏障血管周圍,對中樞神經系統中液體的轉運起著重要的調節作用,同時也參與血漿膠體滲透壓的調控[17-19]。研究表明,正常生理狀態下腦細胞中AQP-4水平較低,當神經細胞受損后,AQP-4可通過血腦屏障進入腦脊液,在彌漫性軸索顱腦損傷的發生、發展進程中發揮著重要的作用[20]。
目前,關于DAI的CT表現與患者神經元水通道蛋白表達的相關性研究鮮見報道。基于此,本文選取經CT檢查和臨床診斷為彌漫性軸索損傷的150例患者為研究對象,根據顱腦CT和GCS量表評分將患者分為DAI輕型、中型及重型三組,并以同期入院體檢的50名健康體檢者作為對照組。各組患者在年齡、性別及顱腦損傷后第一次CT時間均無明顯差異,數據具有可比性。彌漫性軸索損傷病理形態學及顱腦水腫結果表明,DAI各組腦組織結構疏松、呈水腫狀,軸索有一定程度的損傷,且隨著損傷程度的增加,水腫程度及軸索損傷數量急劇增加,差異顯著(P<0.05)。顱腦CT影像結果表明,典型的DAI病灶呈結節狀、卵圓型或斑點狀,密度較高,無明顯占位效應;部分伴發顱內損傷患者呈現腦裂變窄、腦池變小,硬膜下血腫等,與患者臨床診斷一致,可作為DAI快速高效診斷的有效依據。為了進一步探究彌漫性軸索損傷的CT表現與患者神經元水通道蛋白表達的相關性,我們采用RT-PCR和Western blot法檢測了患者血清及腦組織中AQP-4水平的變化。RT-PCR及Western blot檢測分析表明,與健康對照組相比,各DAI患者組血清及腦組織中AQP-4水平顯著提高,差異具有統計學意義(P<0.05)。隨著彌漫性軸索損傷程度的增加,AQP-4表達水平進一步提高,差異顯著(P<0.05)。結果說明顱腦彌漫性軸索損傷具有促進神經元水通道蛋白AQP-4釋放的功能,AQP-4的釋放進一步提高影響腦組織通透性,加劇腦組織的水腫及損傷程度。Spearman相關性分析表明,各組患者CT表現與AQP-4蛋白表達水平呈明顯正相關,提示AQP-4蛋白可作為判斷彌漫性顱腦軸索損傷的分子標記物。
綜上所述,顱腦CT影像可作為DAI快速高效診斷的有效依據,患者神經元水通道蛋白AQP-4表達水平與顱腦損傷DAI的CT表現正相關,提示AQP-4可作為判斷DAI病情及預后的一個重要指標,這就為臨床診斷及治療DAI提供了一種新的無創檢測手段,具有較高的臨床應用價值。

