粗纖維飲食對2型糖尿病血糖值的影響
吳梅芳 朱 琳
廣東省云浮市人民醫院血液內分泌科,廣東云浮 527300
2型糖尿病(T2DM)的發病機制目前認為是以胰島素抵抗為其主要發病機制,糖尿病患者機體對胰島素的敏感性降低所致,組織細胞對胰島素調節的葡萄糖的功能異常,出現血糖升高和糖、脂肪和蛋白質代謝紊亂[1]。當前糖尿病發生除攝入高熱量食物量過多導致胰島素負荷失衡而發生糖尿病。另一個更重要原因是食物結構的改變[2-4]。隨著社會經濟的高速發展,人們生活水平不斷提高,獲得食物數量、品種、各種轉基因等越來越多,也越來越崇尚精細飲食,因而糖尿病的發生得到較多的條件。改革開放至今,我國糖尿病的發病率呈逐年上升趨勢,這證實飲食結構在糖尿病發病中扮演更為重要的角色。大量研究表明,膳食纖維是維持人體組織細胞對胰島素敏感性一種物質,有效降低血糖,有效降低糖化血紅蛋白,有效改善已形成的胰島素抵抗等作用[5-8]。人們日常基本飲食以粗糧野菜為主,但當時人們糖尿病發生率并不高,這也間接證實粗纖維飲食結構對人體血糖值的影響是極其重要的[7]。
1 資料與方法
1.1 一般資料
選擇2019年1月1日~6月30日廣東省云浮市人民醫院血液內分泌科住院的78例T2DM患者,采用入院單雙日分組,單日入院37例為研究組,包括男16例,女21例;平均年齡(58.5±6.30)歲;平均住院天數(6.98±1.55)d;平均體重指數(25.2±0.5)kg/m2。雙日入院41例為對照組,包括男19例,女22例;平均年齡(59.0±6.60)歲;平均住院天數(6.98±1.55)d;平均體重指數(25.5±0.6)kg/m2。兩組的一般資料比較,差異無統計學意義(P>0.05),具有可比性。糖化血紅蛋白正常值4.0%~6.5%,患者入院時四段血糖及糖化血紅蛋白情況比較如表1。
表1 兩組入院時四段血糖和糖化血紅蛋白的比較(mmol/L,±s)
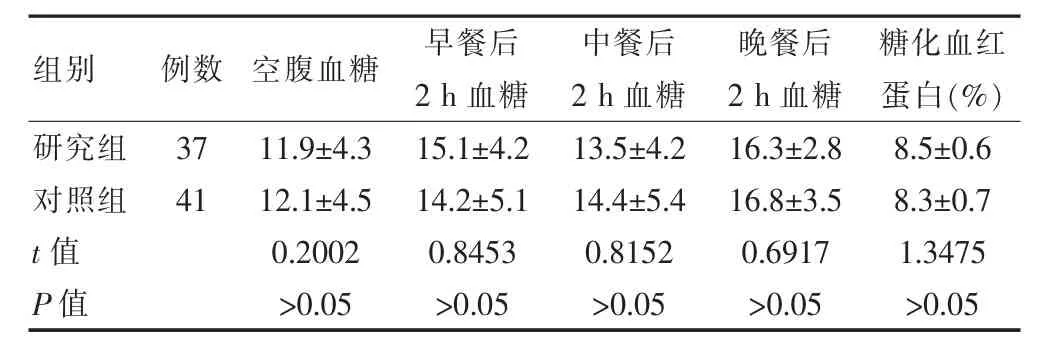
表1 兩組入院時四段血糖和糖化血紅蛋白的比較(mmol/L,±s)
組別例數 空腹血糖 早餐后2 h血糖中餐后2 h血糖晚餐后2 h血糖糖化血紅蛋白(%)研究組對照組t值P值37 41 11.9±4.3 12.1±4.5 0.2002>0.05 15.1±4.2 14.2±5.1 0.8453>0.05 13.5±4.2 14.4±5.4 0.8152>0.05 16.3±2.8 16.8±3.5 0.6917>0.05 8.5±0.6 8.3±0.7 1.3475>0.05
1.2 納入及排除標準
1.2.1 納入標準 ①患者符合WHO 糖尿病診斷標準,糖耐量試驗2 h血糖≥11.1 mmol/L,空腹血糖≥7.0 mmol/L,血糖隨機測試≥11.1 mmol/L[8]。②患者入院前或入院時糖化血紅蛋白≥6.5%;③患者住院期能堅持護士提供飲食指導方案進食;④患者按照要求完成全程必要血液檢測配合。④納入研究的對象均經過本人知情同意,并經過醫院醫學倫理委員會批準。
1.2.2 排除標準 嚴重合并癥;不合作患者;溝通障礙患者;住院期間不配合飲食安排患者。
1.3 研究方法
患者入院后按照糖尿病專科護理小組提供糖尿病正常飲食,該研究主要是改變一日三餐主食結構,人體需要三大熱量食物碳水化合物、脂肪、蛋白質及人體所需微量元素攝入保持不變基礎上,針對碳水化合物攝入結構加以改變,脂肪、蛋白質、微量元素均保持不變。兩組均采用手掌法則嚴格按照食物比例配餐,三餐主食仍是碳水化合物為主。研究組一日三餐主食粗纖維飲食量確保在60 g 以上,具體方法如下。研究組早餐以無糖豆漿代替牛奶/或白粥,選擇黑豆漿或黃豆漿,早餐粗纖維攝入量保持在10 g 以上。午餐、晚餐分別添加25 g 粗纖維食物,而適當地減少25 g 白米飯量。粗纖維食物選擇有多種多樣,包括紅薯、魔芋、南瓜、玉米、小米、紫米、高粱、燕麥、大麥、蕎麥、麥麩及各種干豆類,如黃豆、青豆、赤豆、綠豆等。經濟條件較好患者可選擇代餐食物,原則上添加多少代餐食物(g)就適當減少同等主食白米飯的量(g)。對照組則按照原定糖尿病住院飲食餐單提供未添加粗纖維一日三餐膳食,三餐膳食總熱量維持在1200~1400 卡路里。其余兩組的脂肪、蛋白質、蔬菜、水果量不變,診療計劃和日常護理措施不變。
1.4 觀察指標
觀察并記錄兩組的四段血糖值,包括空腹、早餐后2 h、中餐后2 h、晚餐后2 h血糖值;記錄兩組出院前糖化血紅蛋白值;記錄兩組住院期低血糖并發癥發生率。
1.5 統計學方法
采用SPSS 18.0 統計學軟件進行數據分析,符合正態分布的計量資料用均數±標準差(±s)表示,兩組間比較采用t檢驗,不符合正態分布者轉換為正態分布后行統計學分析;計數資料采用率表示,組間比較采用χ2檢驗或Fisher 精確概率法,以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組四段血糖值的比較
研究組的空腹、早餐后2 h、中餐后2 h、晚餐后2 h血糖值均低于對照組,差異有統計學意義(P<0.05)(表2)。
表2 兩組四段血糖值的比較(mmol/L,±s)
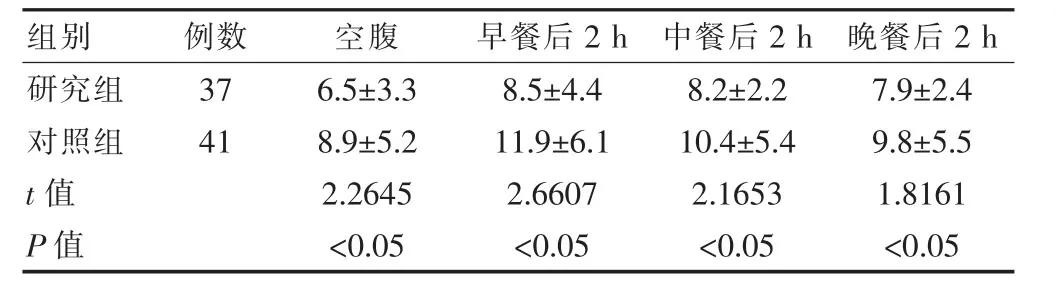
表2 兩組四段血糖值的比較(mmol/L,±s)
組別例數 空腹 早餐后2 h 中餐后2 h 晚餐后2 h研究組對照組t值P值37 41 6.5±3.3 8.9±5.2 2.2645<0.05 8.5±4.4 11.9±6.1 2.6607<0.05 8.2±2.2 10.4±5.4 2.1653<0.05 7.9±2.4 9.8±5.5 1.8161<0.05
2.2 兩組糖化血紅蛋白和低血糖并發癥的比較
兩組出院后3個月隨訪跟蹤,研究組的糖化血紅蛋白低于對照組,差異有統計學意義(P<0.05)。住院期間研究組的低血糖并發癥發生率高于對照組,但差異無統計學意義(P>0.05)(表3)。
表3 兩組糖化血紅蛋白和低血糖并發癥發生率的比較(±s)
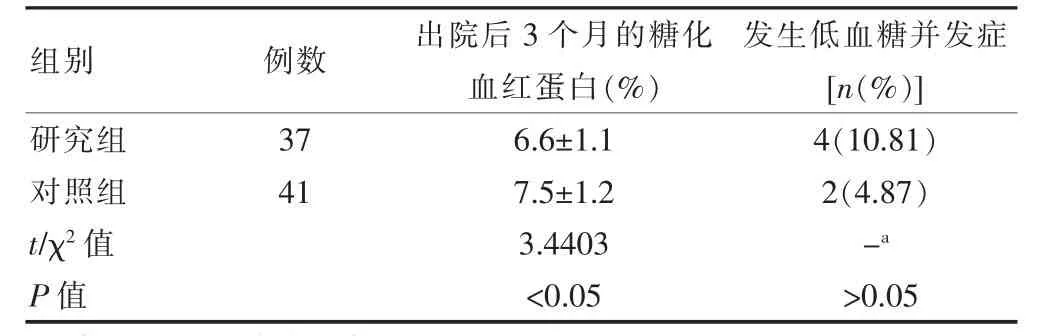
表3 兩組糖化血紅蛋白和低血糖并發癥發生率的比較(±s)
a 使用Fisher 精確概率法
組別例數 出院后3個月的糖化血紅蛋白(%)發生低血糖并發癥[n(%)]研究組對照組t/χ2值P值37 41 6.6±1.1 7.5±1.2 3.4403<0.05 4(10.81)2(4.87)-a>0.05
3 討論
3.1 粗纖維飲食結構的作用
大量研究表明,攝入高熱量食物對糖尿病發生發展有不可推卸責任,不科學飲食結構攝人與糖尿病發病關系更密切[8],從每年糖尿病患病率上升就得到明確證實。按照《中國居民膳食指南2016》建議人均每天攝入25~30 g 膳食纖維[9],就目前社會來看,大量精細食物、高蛋白、高脂肪、各類反式脂肪酸、轉基因等食物沖擊國內市場,讓人們選擇食物存在極大誤區和困惑。20世紀80年代前中國每人每日膳食纖維平均攝入量高達33 g 以上,反觀現今,我國居民每日平均攝入量膳食纖維僅為12.3 g,遠遠低于中國營養學會規定的標準[10]。既知曉糖尿病發病原因,就應該從根本原因干預,該研究就是在主食不變的基礎上添加粗纖維膳食,從而適當減少精細碳水化合物攝入,達到降低糖尿病患者空腹血糖、餐后2 h血糖水平[1,10]。足量的粗纖維攝人在降低血糖同時,還伴有血液胰島素水平下降的作用,更表明粗纖維對糖尿病不僅具有輔助治療作用,同時還可提高人體對胰島素的反應性[8,11-12],使人體血糖得到很好自我調節作用。
3.2 粗纖維的代謝
隨著人們生活水平提高,膳食纖維來自于植物性食物,各種谷類、豆類、蔬菜、水果、堅果等均富含膳食纖維,種類繁多,易于獲取。目前根據我國居民日常飲食結構調查顯示,粗纖維攝入量遠遠未達到《中國居民膳食指南2016》相關規定[9],筆者認為有針對性地添加適當膳食纖維是有效控制血糖基本措施。人們的飲食普遍追求色香味俱全,注重口感味覺,飲食要求更高更精致,食物加工更細軟,往往忽略飲食結構搭配,這導致粗糧雜食遠離人們餐桌,最終給糖尿病患者血糖控制帶來不利影響,餐后血糖波動大,膳食纖維尤其是可溶性膳食纖維在腸道內遇水可與葡萄糖形成黏膠,減少小腸對糖的吸收,使餐后血糖上升趨于平緩而緩慢,還可減少降糖藥物使用量,膳食纖維又讓進食者保持飽腹狀態,從而也可防止過多進食影響每時段血糖水平。從研究結果也得到較好證實,研究組四段血糖值包括空腹、早餐后、中餐后、晚餐后均比對照組有一定程度降低,利于糖尿病高血糖值的控制,利于糖尿病患者血糖值穩定狀態。足量膳食纖維也能有利于控制體重,使糖尿病患者保持理想體重,同時也更好地預防心腦血管等并發癥發生。粗纖維飲食對糖尿病患者血糖值控制明確,其對糖尿病患者糖化血紅蛋白控制效果理想,對低高密度脂蛋白膽固醇多種的代謝物協同排泄也有很大幫助,從而降低腸道對脂肪的吸收。較多研究證實,粗纖維飲食不僅對糖尿病血糖控制具有治療作用,同時還可改善糖尿病患者所伴發血脂代謝異常,這些均有利于糖尿病的臨床治療[13]。
3.3 防止低血糖并發癥發生
足量膳食纖維飲食比平常飲食較易發生低血糖并發癥,這極大可能是因為糖尿病患者剛開始接受量較大膳食纖維,前耐受精細食物時間未耐受量多粗纖維飲食結構所致,因此,添加膳食纖維量應考慮逐步添加較穩妥。在對糖尿病患者實施膳食纖維飲食治療,在治療期要嚴格防治低血糖發生,做好預防低血糖并發癥相關并發癥。研究組發生低血糖并發癥的例數為4例,高達10.81%,比對照組高5.93%,這個結果應充分引起重視。對于平時易發生低血糖患者適當控制粗纖維攝入量,加強餐后血糖監測力度。對添加膳食纖維患者若在一周內頻發低血糖并發癥次數>2次的,建議不采取這種方法。粗纖維飲食促進胃腸蠕動,一方面利于腸道益生菌生長,是腸道有益菌群食物,補充攝人粗纖維可增強人體腸道有益菌群代謝,有效控制和調節腸道益菌群的作用[4-5]。該研究對長期腹瀉患者不適宜,粗纖維促進腸蠕動增加腹瀉次數,使腹瀉病情加重[14-17],因此腹瀉患者慎用。另一方面攝入粗纖維飲食導致胃腸蠕動而排空加快,食物在小腸停留時間縮短,糖分自然而然在小腸黏膜吸收較少,故餐后四段血糖值均不易升高,能較穩定得到控制。反而容易發生低血糖相關并發癥,對于糖尿病患者添加粗纖維飲食要做好預防低血糖并發癥發生,就住院患者而言,預防低血糖相對比家居容易。對發生低血糖并發癥患者,也因人而異,要做好預防措施,就出院患者而言,強調充分做好教育指導工作,隨時隨身攜帶含糖食物,以預防發生低血糖。
3.4 建立科學的飲食結構利于血糖的穩定
目前,我國人群糖尿病發病高居不下,從根本原因未能得到改善,研究證明,嚴格控制攝入量的同時,還更好更優地改變飲食結構,配合科學治療方法,才能有效地控制血糖值水平,才能延緩糖尿病相關并發癥發生和發展。已得到證實,占糖尿病患病人群90%以上是2型糖尿病,屬于繼發代謝性疾病。本研究補足人體每日膳食纖維60 g 以上需求可有效改善T2DM患者血糖及伴發血脂異常,進而糾正糖代謝異常。在現有糖尿病治療護理方案的基礎上,補足人體所需膳食纖維,對糖尿病患者血糖有效控制發揮重要作用。粗纖維食物種類繁多,且來源充足,經濟實惠,量大便于獲取。建議多采用未經加工粗纖維食物更理想,未經加工粗纖維食物里面各種營養成分天然且未遭受破壞,也可保持原味,可作為首選。當然,經濟條件較好患者可購買經過加工提煉纖維代餐產品,目前市場膳食纖維代餐的種類也越來越多,相對而言,膳食纖維代餐品操作簡便,服用安全,大多數是沖水服用[18]。膳食纖維也是碳水化合物中的一類非淀粉多糖,屬于食物中的非營養成分,對控制血糖值有極大幫助,補充膳食纖維后可減少饑餓感,使葡萄糖吸收趨于平緩,有利于血糖維持較穩定的水平[7]。該方法推廣應用,可使糖尿病患者血糖值得到有效控制。

